結核菌素試驗在新兵結核病篩查中的應用
張金龍,梅浩浩,莫國生 綜述,齊江彤 審校
結核病(tuberculosis)是由結核分枝桿菌(mycobacterium tuberculosis)引起的一種慢性感染性疾病,以肺結核最常見,占各器官結核病總數的80%~90%,其中痰中排菌者為傳染性肺結核。20世紀80年代中期以來,結核病疫情又死灰復燃,出現了多重耐藥菌[1],同時部分患者合并肝病、獲得性免疫缺陷綜合征等影響抗結核藥物使用或機體抵抗力的疾病,給結核病的防治帶來了新的挑戰。因此結核病仍然是當前嚴重危害人類健康的主要傳染病,是我國重點控制的主要疾病之一。據世界衛生組織評估,我國年新發結核病例130萬,占全球發病人數的14%,位居全球第二[2,3]。部隊是一個較為特殊的群體,平時多為封閉式管理、生活、學習,訓練相對集中,而且訓練強度較大,一旦有傳染性肺結核患者進入,就有引起疾病播散的可能,造成肺結核病的流行和暴發。新兵來自全國各地,卡介苗接種覆蓋率有差異,與外界人群接觸程度不同,年齡(18~24歲)也處在肺結核病高發期,筆者就曾有對新入伍的1715名新兵檢查發現5名肺結核的經歷[4],因此,把好新兵入伍關是預防肺結核傳入部隊的有效環節。對新兵進行結核菌素試驗,了解新兵結核感染狀況,可為軍隊結核病防治工作提供參考依據;同時對結果強陽性者進行預防性抗結核治療,可以減少新兵結核病發病率。筆者從循證醫學的角度出發,結合國內外相關文獻,就結核菌素試驗對部隊新兵結核病篩查情況作一綜述。
1 流行情況
文獻[5]報道我國現有肺結核患者600萬,各年齡段均有分布,但15~44歲的病例占33.6%,特別是傳染性肺結核患者中43%為青壯年,幾乎占全部傳染源的一半,該年齡段正好是新兵入伍、地方學員特招入伍的年齡。據文獻[6]表明,近10年部隊肺結核發病呈現先升高后下降的趨勢。發病升高可能與國家疫情回升和部隊缺乏明確的結核病防控規劃有關。1997年開始將肺結核由丙類傳染病歸為乙類傳染病進行管理,1999年總后下發《軍隊結核病防治方案》,軍隊結核病防控取得了一定成效,但離結核病控制還相距甚遠。1997年之后肺結核發病率報告逐年降低,但其在部隊傳染病報告中的構成比卻逐年升高,由近10%上升到約20%[6]。全軍疾病監測中心的疫情報告數據資料顯示,1992—2001年全軍共報告肺結核14 331例,10年間均居傳染病報告的第3位;所有病例中,男性居多(92.31%),戰士居多(66.06%),發病年齡以19~25歲居多[6]。由此可見,肺結核仍然是影響部隊官兵健康的主要傳染病之一。
2 篩 查
2.1 篩查試劑及注射方法 采用人型結核桿菌純蛋白衍生物(purified protein derivative of tuberculin,TB-PPD),1 ml/支,50 U/ml,選擇左前臂掌側中下1/3處皮內注射,0.1 ml/次(5 U),觀察48、72 h局部反應。但是,目前世界上許多國家仍然缺乏用于結核檢測的TB-PPD。來自23個歐洲國家的35名醫師提供的基于14個不同國家的報道數據顯示,其中的60%缺乏TB-PPD[7]。
2.2 皮試結果判斷 采用我國目前通用的判斷標準,觀察注射部位紅暈及硬結大小,但以硬結大小為主要判斷標準,即局部稍有紅腫,硬結平均直徑<5 mm者為陰性(-);5~9 mm為陽性(+);10~19 mm為中度陽性(++);成人受試者硬結直徑≥20 mm或有水泡及局部壞死者為強陽性(+++)。
2.3 皮試結果判斷影響因素 影響結核菌素反應結果的因素很多,客觀因素有結核菌素效價太低、劑量不足、安瓿的吸附作用、注射技術誤差、保存條件的把握等。機體因素如患重癥疾病、先天性免疫功能缺失、急性傳染病、老年人、惡液質等致免疫反應下降時多可使結核菌素反應出現假陰性,筆者曾經報道的1例不典型重癥結核性腦膜腦炎并脊髓神經根炎就是這種情況[8];但如果受非典型分枝桿菌感染時也可以出現假陽性反應。
2.4 新兵復檢肺結核篩查步驟 新兵入伍體格復檢時,在標準項目胸透或胸片基礎上加做1∶2000 TBPPD試驗,如胸片發現肺結核或1∶2000TB-PPD試驗(+++),予以胸部計算機X線斷層掃描(computed tomography,CT)聯合T-SPOT檢測,如有痰可找結核桿菌,明確肺結核患者,統計肺結核檢出率。對于1∶2000TB-PPD試驗(++)嚴密觀察,必要時胸部CT檢查,如有可疑肺結核,予以T-SPOT檢測。具體見圖1。
3 篩查的意義及措施
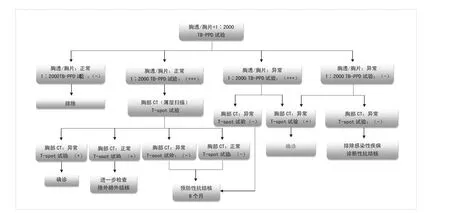
圖1 肺結核病篩查路線圖
結核菌素試驗目前仍是篩查結核菌感染和結核病輔助診斷的方法之一[9],國內外在結核菌感染篩查時也有采用硬結直徑≥15mm或硬結部位出現水泡、丘疹、壞死、淋巴管炎者作為強陽性標準的[1,10],結核菌素試驗結果不僅用于檢查機體是否受過結核菌感染,而且能顯示出機體對結核所產生的免疫力[11];雖然有時會出現假陽性或假陰性,但簡便、實用,特別是強陽性結果對結核病的防控具有重大意義,主要表現以下幾個方面:(1)新兵結核菌素試驗強陽性可作為新兵中潛伏性結核菌感染(latent TB infection, LTBI)的預測指標,同時可能是現在或將來會患結核病者,屬于高危人群[12,13]。(2)對于結核菌素試驗強陽性新兵可以行預防性抗結核治療,能明顯減少結核病的發生[14,15]。有資料顯示對LTBI者進行異煙肼預防治療至少6個月的,保護率為69%,12個月則為93%[16]。(3)結核菌素在新兵體格復檢中的應用為肺結核病早發現、早診斷提供了有力手段,有文獻[17]報道結核菌素試驗篩查發現患者的效率是因癥就診方式的12倍,有效防止新兵結核患者引起部隊內部流行傳播或暴發流行的可能。(4)通過對剛入伍新兵開展結核菌素試驗,了解新兵中的結核菌感染狀況,為上級疾控部門對部隊結核病防控策略的制定提供有力依據。(5)對結核菌素試驗陰性的新兵,在排除各種因素后,予以卡介苗接種可以使這部分新兵機體形成有效的免疫力,結核菌感染可能性就會大大減少。
4 小 結
結核菌素試驗是目前國內外普遍推薦使用的方法,廣泛應用于大中學生、部隊等集中居住群體的結核病感染的篩查和某區域人口LTBI狀況的調查。現代結核病控制措施主要是通過發現和治愈結核病傳染源或是對已受結核菌感染的對象采取減少發病的措施[18]。結核分枝桿菌感染的可能性和感染后發病的危險性決定了篩選預防性治療對象為目的的結核菌素反應陽性標準[19]。高的發病率而又能覆蓋較大比例的新發病人是作為預防性治療對象的結核菌素反應強度標準的條件,使特異性和敏感性達到較好平衡[20]。部隊集體生活易造成結核病的傳播和流行,因此,將結核菌素試驗列為新兵入伍體格復檢的必測項目,對新兵結核病防控做到早預防、早發現、早診斷、早治療,可避免因新兵入伍帶來結核病在部隊中的傳播和流行。同時,要建立以總部疾病控制中心、總隊疾病控制科、支隊衛生隊防疫軍醫為主線的部隊內部結核病監控體系,隨時監測發病情況;充分利用各種載體,如部隊內部三級網、專題講座、廣播、板報、發放健康資料等多種形式,加大對新兵結核病防治衛生宣教力度,引導、鼓勵新兵積極參加訓練,加強鍛煉,經常保持宿舍等公共場所開窗通風換氣,不隨地吐痰,養成良好的衛生習慣,增強新兵對結核病的防范意識,最終達到控制傳染源、降低發病率和提高部隊戰斗力的目的。
[1]陳灝珠.實用內科學[M]. 11版. 北京:人民衛生出版社,2003:497-515.
[2]World Health Organization. Global tuberculosis controlsurveillance, planning, financing. WHO Report 2005 [R]. Geneva: WHO, 2005:349.
[3]李蘭娟,任 紅. 傳染病學[M]. 8版. 北京:人民衛生出版社,2013:212-220.
[4]張金龍,馬玉海,葉孝乾,等. 武警某部體格復檢實施新征兵體檢標準結果分析[J]. 中華災害救援醫學, 2015, 3(1):26-28.
[5]曾年華,王志斌,李興國,等. 某部隊人群肺結核患病情況的調查[J]. 現代預防醫學, 2002, 29(4):531-534.
[6]孫海龍,范國英,劉 瑋,等. 1992~2001年部隊結核病發病特點和趨勢分析[J]. 解放軍預防醫學雜志,2004, 22(3):164-166.
[7]Tebruegge M, Bogyi M, Soriano-Arandes A, et al. Shortage of purified protein derivative for tuberculosis testing [J]. Lancet, 2014,384(9959): 2026.
[8]張金龍,楊彥楠,查曹兵. 不典型重癥結核性腦膜腦炎脊髓神經根炎1例[J]. 中華災害救援醫學, 2015,3(2):116-117.
[9]Talbot E A,Harland D,Wieland-Alter W, et al. Specificity of the tuberculin skin test and the T-SPOT. TB assay among students in a low-tuberculosis incidence setting [J]. J Am Coll Health, 2012,60(1): 94-96.
[10]郭建麗,徐 勤,劉玉清. 北京市海淀區33所大學新生的結核感染狀況調查[J]. 中國預防醫學雜志,2006, 40(5):356.
[11]楊 麗,黃小容. 結核菌素試驗在醫學中的應用[J]. 海南醫學, 2011, 22(18):122.
[12]屠德華. 結核菌素試驗的應用[J]. 中國防癆雜志, 2001, 23(2):123-125.
[13]呂伍文. 學校健康教育對大學生結核病控制效果的評價[J]. 中國公共衛生管理, 2004, 20(1):80-81.
[14]劉玉清,屠德華,安燕生,等. 大學生結核病控制的研究:(二)結核感染者的預防性治療[J]. 中國防癆雜志,2005,27(3):139-142.
[15]林存智,王海榮,朱新紅,等. 結核菌素皮膚試驗陽性人群是否應該接受化學預防治療[J]. 中華臨床醫師雜志(電子版),2014,8(23):5-8.
[16]International Union Against Tuberculosis Committee on Prophylaxis. Efficacy of various durations of isoniazid preventive therapy for tubercuiosis: five years follow-up in the IUAT trial [J]. Bull World Health Organ, 1982, 60(4):555-564.
[17]李志華,郭玉霞. 結核病3種發現方式的分析和評價[J]. 中華醫學全科雜志,2003,2(9):39-41.
[18]張立興, 屠德華, 何廣學, 等. 北京市學齡前兒童結核菌自然感染的研究[J]. 中國防癆雜志, 1998 , 20(2):51-57.
[19]American Thoracic Society. Treatment of tuberculosis and tuberculosis infection in adults and children [J]. Am J Respir Crit Care Med, 1994, 149: 1359-1374.
[20]屠德華. 結核感染的預防性化療[J]. 臨床藥物治療雜志, 2005, 3(1): 32-34.

