蛛網膜下腔局麻藥注藥模式對麻醉效果的影響
劉 新 王 群 張維亮 蔣 強 蘇 帆
山東中醫藥大學附屬醫院麻醉科,山東濟南 250014
蛛網膜下腔麻醉,簡稱腰麻。該麻醉起效迅速,肌松及鎮痛完全,用藥量少,可通過調控用藥量相對延長麻醉時間。控制麻醉平面同時能保持患者血流動力學相對穩定,幾乎沒有局麻藥中毒。 腰麻的麻醉平面高低決定著麻醉效果,合理控制麻醉平面在適當范圍對患者安全也至關重要。本研究通過蛛網膜下腔注射局麻藥羅哌卡因,觀察改變腰麻穿刺針缺口的朝向對麻醉效果的影響,為臨床麻醉提供參考。
1 資料與方法
1.1 一般資料
選取2014 年1~7 月山東中醫藥大學附屬醫院ASAⅠ~Ⅱ級擬行下肢手術的患者40 例,年齡20~60 歲,體重45~75 kg。其中股骨干骨折10 例,髕骨骨折8 例,脛骨平臺骨折11 例,踝部骨折9 例,其他2 例。 采用隨機數字表法將患者隨機分成兩組,每組各20 例。Ⅰ組腰麻針缺口垂直朝向上,Ⅱ組腰麻針缺口水平朝向尾側。 本研究經我院倫理委員會審核通過,患者及家屬知情同意并簽署知情同意書。
1.2 方法
入室后開放靜脈通路,以15 mL/(kg·h)的速度補充平衡液300~500 mL,行橈動脈穿刺,用多功能生命體征監護儀監測有創血壓、心率、血氧飽和度和心電圖。 術前常規肌注阿托品0.5 mg。 患者取側臥位并使脊柱與治療臺平行,患肢位于上側,下頜緊貼胸部,兩手抱住屈曲的雙膝,并盡量向胸前靠近,選L3~L4為穿刺點。 確認硬膜外穿刺成功后,將25 G 腰穿針插入硬膜外穿刺針內,緩慢進針至腦脊液流出,Ⅰ組調整腰麻針缺口朝向上方,Ⅱ組針缺口朝向尾側,緩慢注入0.75%羅哌卡因2 mL,注入時間均為20 s。 注藥完畢拔出腰麻針,頭向置入硬膜外導管3.5 cm。 常規固定導管,立即讓患者緩慢轉身平臥,避免大范圍搬動。
1.3 監測指標
分別于注藥后2、5、8 min 記錄動脈血壓、心率及血氧飽和度。 用測試針測定和記錄鎮痛起效時間、運動阻滯起效時間、最高阻滯平面、阻滯持續時間。 手術結束后隨訪,記錄頭痛、腰痛、惡心、嘔吐及馬尾綜合征等發生情況。 若給藥后患者收縮壓<90 mmHg(1 mmHg=0.133 kPa)或平均動脈壓下降25%,則靜脈推注麻黃素10 mg,若心率<50 次/min 給予阿托品0.5 mg靜脈推注。
1.4 統計學方法
采用SPSS 13.0 統計學軟件進行數據分析,計量資料數據用均數±標準差()表示,兩組間比較采用t 檢驗;計數資料用率表示,組間比較采用χ2檢驗,以P <0.05 為差異有統計學意義。
2 結果
2.1 兩組患者性別、年齡、身高的比較
兩組患者性別、年齡、身高比較,差異無統計學意義(P >0.05)。 見表1。
表1 兩組患者性別、年齡、身高比較
2.2 兩組患者動脈血壓、心率和血氧飽和度比較
在注藥后2 min 時點Ⅰ組動脈血壓有所下降,Ⅱ組血壓較平穩,但兩組差異無統計學意義(P >0.05)。見表2。
表2 兩組患者血壓、心率和血氧飽和度的比較(n = 20,)
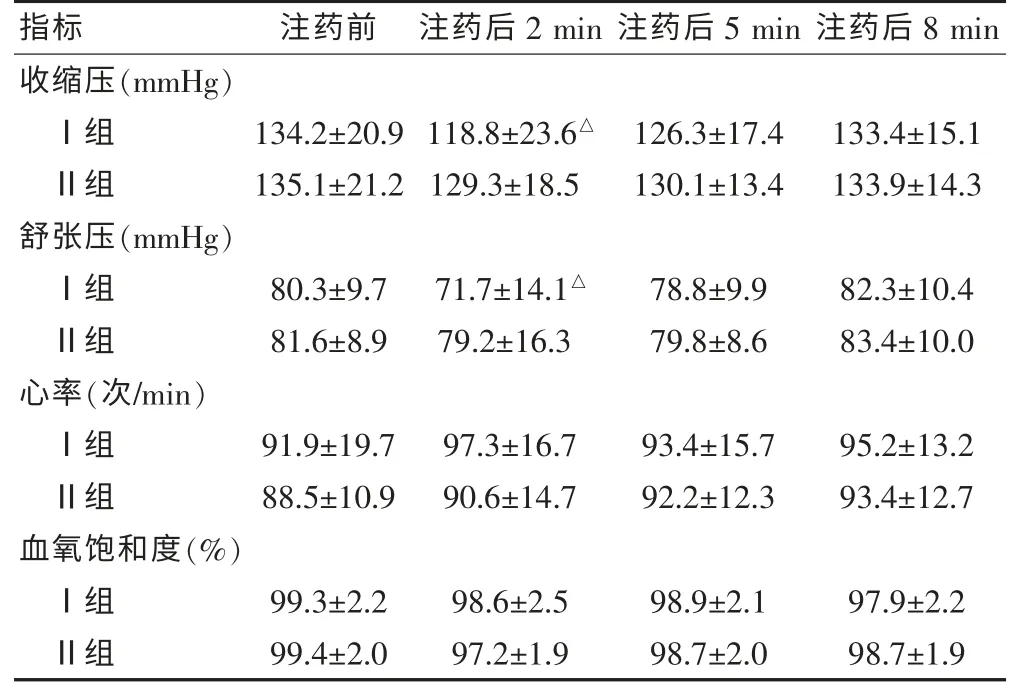
表2 兩組患者血壓、心率和血氧飽和度的比較(n = 20,)
注:與注藥前比較,△P <0.05;1 mmHg=0.133 kPa
指標 注藥前 注藥后2 min 注藥后5 min 注藥后8 min收縮壓(mmHg)Ⅰ組Ⅱ組舒張壓(mmHg)Ⅰ組Ⅱ組心率(次/min)Ⅰ組Ⅱ組血氧飽和度(%)Ⅰ組Ⅱ組134.2±20.9 135.1±21.2 118.8±23.6△129.3±18.5 126.3±17.4 130.1±13.4 133.4±15.1 133.9±14.3 80.3±9.7 81.6±8.9 71.7±14.1△79.2±16.3 78.8±9.9 79.8±8.6 82.3±10.4 83.4±10.0 91.9±19.7 88.5±10.9 97.3±16.7 90.6±14.7 93.4±15.7 92.2±12.3 95.2±13.2 93.4±12.7 99.3±2.2 99.4±2.0 98.6±2.5 97.2±1.9 98.9±2.1 98.7±2.0 97.9±2.2 98.7±1.9
2.3 兩組患者患側感覺、運動阻滯情況
兩組患者患側鎮痛起效時間無差異;運動阻滯起效時間,Ⅰ組>Ⅱ組(P <0.05);最高阻滯平面,Ⅰ組為T9,Ⅱ組為T11;麻醉持續時間,Ⅰ組<Ⅱ組(P <0.05);Ⅰ組惡心發生1 例。 見表3。
表3 兩組患者患側感覺、運動阻滯情況()
注:與I 組比較,*P <0.05
?
3 討論
羅哌卡因因其低心臟毒性和低中樞神經毒性、作用時間長、低濃度時對感覺、運動神經阻滯分離明顯而被推薦用于臨床替代布比卡因[1-4]。 近幾年來,局麻藥羅哌卡因用于腰麻的研究越來越多。 孫志華等[5]采用間斷注藥的方法研究了不同濃度羅哌卡因對鼠脊髓、神經根超微結構的影響,結果顯示,0.5%~0.75%濃度的羅哌卡因蛛網膜下腔注射對脊髓和神經根沒有損傷,說明該濃度范圍的羅哌卡因應用于腰麻是安全的。 研究表明[6],羅哌卡因腰麻的麻醉效果確切,安全性能等方面優于布比卡應等其他局麻藥,是可供選擇用于蛛網膜下腔麻醉的局麻藥。影響麻醉平面的因素很多,其中包括腹圍、軀干長度等[7]。
本研究結果顯示,注藥后兩組的平均動脈壓、心率變化均較小,說明羅哌卡因進行蛛網膜下腔麻醉時對血流動力學影響較小。羅哌卡因具有明顯的濃度依賴性神經阻滯特點,早期對粗大的運動神經阻滯起效時間相對較長,臨床表現為完善的阻滯出現較遲[8]。但這種作用有利于在阻滯的同時使心血管中樞盡早發揮代償作用,同時運動神經纖維的延緩阻滯可使身體下部肌肉短期內保持一定張力,使肌肉擠壓靜脈的作用消失較晚。 因此,對麻醉早期維持靜脈回心血量有一定的作用[9]。
本研究采用0.75%羅哌卡因蛛網膜下腔注藥,局麻藥在相同容積和注藥速度下,腰麻針缺口朝向是影響麻醉效果的主要原因。 當針缺口垂直朝向時,局麻藥注入碰到椎管側壁后折射回來,并快速朝兩側擴散。因此,阻滯的平面相對較廣。 當針缺口水平朝向尾側時,局麻藥注入會一直延針缺口方向朝尾側擴散,頭向擴散相對較少,因此,阻滯平面相對較窄。但本研究發現,針缺口垂直朝向時,阻滯持續時間相對較短,而針缺口水平朝向尾側時,阻滯時間相對較長。 原因是神經阻滯持續時間的影響因素之一是與單位容積內局麻藥藥物分子的濃度有關,在局麻藥注入過程中,藥物擴散越廣,單位容積內藥物分子濃度稀釋越強,藥物被吸收越快,當藥物分子被吸收至最低有效濃度以下時,阻滯作用就開始消失[10]。 因此,腰麻針缺口垂直朝向能獲得較廣的阻滯平面,但阻滯持續時間相對較短,而針缺口朝向水平尾側時,阻滯平面相對較窄,但阻滯持續時間也相對延長[11]。
人體仰臥位時,若腰麻平面擴散至T6水平時則有可能引起較廣泛的交感神經阻滯,從而引起血壓下降[12]。 當胃部交感阻滯較強而導致副交感神經興奮時,腰麻可產生惡心、嘔吐等不良反應[13]。 本研究中,患者術中發生低血壓及惡心、嘔吐較少,原因是采用不同的注藥模式可以按手術要求適當的控制阻滯平面,使其不會產生較廣泛的交感神經阻滯,從而避免低血壓和惡心、嘔吐的發生。 僅1 例患者出現惡心癥狀,可能與一過性血壓變化有關,給予快速補液后很快得到緩解。
綜上所述,在實施腰麻時,掌握好局麻藥的容積和注藥速度,同時利用腰麻針缺口的朝向可有效地控制阻滯平面的寬窄,以及可控的阻滯持續時間,減少低血壓等不良反應的發生。
[1] Cereda CM,Tofoli GR,Maturana LG,et al. Local neurotoxicity and myotoxicity evaluation of cyclodextrin complexes of bupivacaine and ropivacaine [J]. Anesth Analg,2012,115(5):1234-1241.
[2] Kulkarni KR,Deshpande S,Namazi I,et al. A comparative evaluation of hyperbaric ropivacaine versus hyperbaric bupivacaine for elective surgery underspinal anesthesia [J].J Anaesthesiol Clin Pharmacol,2014,30(2):238-242.
[3] Chandran S,Hemalatha S,Viswanathan P. Comparison of 0.75% ropivacaine and 0.5% bupivacaine for epidural anaesthesia in lower extremity orthopaedic surgeries [J].Indian J Anaesth,2014,58(3):336-338.
[4] Sung CM,Hah YS,Kim JS,et al. Cytotoxic effects of Ropivacaine,Bupivacaine,and Lidocaine on Rotator Cuff Tenofibroblasts [J]. Am J Sports Med,2014,42(12):2888-2896.
[5] 孫志華,郭曲練,鄒望遠.間斷注射不同濃度羅哌卡因對鼠脊髓及神經根早期超微結構的影響[J].中華麻醉雜志,2005,25:283-286.
[6] Lopez SF,Lajarin B,Rivas F,et al. Hyperbaric subarachnoid ropivacaine in ambulatory surgery:comparative study with hyperharic bupivacaine [J]. Rev Esp Anesthesiol Reanim,2002,49(2):71-75.
[7] Lee YH,Wang YC,Wang ML,et al. Relationship of abdominal circumference and trunk length with spinal anesthesia level in the term parturient[J].J Anesth,2014,28(2):202-205.
[8] Sun ZH,Xu XP,Song ZB,et al. Repeated intrathecal administration of ropivacaine causes neurotoxicity in rats [J].Anaesth Intensive Care,2012,40(5):825-831.
[9] Takenami T,Wang G,Nara Y,et al. Intrathecally administered ropivacaine is less neurotoxic than Procaine,Bupivacaine,and Levobupivacaine in a rat spinal model [J].Can J Anaesth,2012 ,59(5):456-465.
[10] 蘇帆,張紅光.局麻藥注入蛛網膜下腔的流體力學分析[J].麻醉與監護論壇,2012,19(5):348-351.
[11] Abdul-Jalil RM,Yahya N,Sulaiman O,et al. Comparing the effectiveness of ropivacaine 0.5% versus ropivacaine 0.2% for transabdominis plane block in providing postoperative analgesia after appendectomy [J]. Acta Anaesthesiol Taiwan,2014,52(2):49-53.
[12] 王強.等比重布比卡因腰麻用于剖宮手術40 例分析[J].蘇州醫學院學報,2001,21(6):656-661.
[13] 莊心良,曾因明,陳伯鑾.現代麻醉學[M].3 版.北京:人民衛生出版社,2003:1086.

