術中護理對前外側入路全髖關節置換術患者舒適度及術后生活自理能力的影響
闞峰玉
術中護理對前外側入路全髖關節置換術患者舒適度及術后生活自理能力的影響
闞峰玉
目的 探討術中護理對行全髖關節置換前外側入路手術患者舒適度及術后康復的影響。方法 80例擬行全髖關節置換前外側入路手術患者隨機分為對照組與干預組, 各40例。對照組圍手術期給予常規護理, 干預組針對常見體位性損傷發生原因術中加強配合及干預。觀察兩組患者術后舒適度及生活自理能力情況。結果 干預組疼痛度較對照組明顯減輕(t=6.70, P<0.05), 肢體方便度較對照組明顯提高(t=6.01, P<0.05);干預組Barthel指數明顯高于對照組(t=2.85, P<0.05)。結論 加強術中配合能有效改善前外側入路全髖關節置換術患者舒適度并提高其術后生活自理能力, 對促進患者術后康復具有重要意義。
全髖關節置換;前外側入路;術中護理
全髖關節置換術是目前治療髖關節疾病較為理想的髖關節成形手術, 可有效保證關節穩定并緩解髖關節疼痛。術中手術配合是影響全髖關節置換術成功及術后療效的關鍵環節[1]。2008年8月~2014年12月, 本院對40例擬行全髖關節置換前外側入路手術患者針對其常見體位性損傷發生原因加強了術中配合及護理, 并與同期40例常規護理患者進行了對比觀察, 現將研究結果報告如下。
1 資料與方法
1.1 一般資料 以2009年11月~2014年12月于本院診治的股骨頸骨折、擬行全髖關節置換術的80例患者為研究對象, 隨機分為對照組與干預組, 各40例。對照組中男26例,女14例;年齡57~76歲, 平均年齡(62.5±8.4)歲;其中中間型股骨頸骨折21例, 頭下型骨折12例, 基底型骨折7例;左側骨折14例, 右側骨折26例;患者伴糖尿病者2例, 伴高血壓者3例, 伴心臟病者3例。干預組男25例, 女15例;年齡56~78歲, 平均年齡(62.9±8.6)歲;其中中間型股骨頸骨折22例, 頭下型骨折11例, 基底型骨折7例;左側骨折15例, 右側骨折25例;患者伴糖尿病者3例, 伴高血壓者2例,伴心臟病者4例。兩組患者一般資料比較, 差異無統計學意義(P>0.05), 具有可比性。
1.2 手術方法 兩組均于腰硬聯合麻醉下行單側前外側入路全髖關節置換術, 術中用電鋸將所有壞死股骨頭切除并磨銼髖臼, 使骨髓腔擴大并安裝假體, 其中髖關節采取髖臼假體并行非骨水泥固定, 股骨假體以骨水泥固定。待股骨骨水泥干后復位假體并屈髖內旋、伸直外旋確定無脫位后放置引流、逐層閉合切口, 并包扎護送患者回病房。
1.3 護理方法 對照組患者于圍手術期行常規護理, 如術前完善各項檢查、做好術前準備、術中確保手術室溫濕度、常規消毒鋪巾、做好術中器械配合、嚴格無菌操作及常規術后護理等。干預組在該護理基礎上針對常見體位性損傷發生原因術中加強配合及干預, 具體如下。
1.3.1 預防循環功能改變 腰硬聯合麻醉全髖關節置換術患者循環功能減弱, 術中突然搬動患者可能導致患者發生血壓驟降、急性循環功能不全等, 同時術中固定骨盆過緊或肢體局部長時間受壓也可影響靜脈回流致回心血量減少、手術期間各重要臟器血液供應不足。故患者麻醉后巡回護士要仔細檢測患者體位有無影響其肢體循環, 在用約束帶固定肢體外展時巡回護士要常巡視檢查并適當調整約束帶以防約束帶過緊而影響血液回流。同時術中要注意對患者做好保暖措施、可對患者上肢進行適當局部按摩并時刻注意使其保持功能位。
1.3.2 預防周圍神經及頭部頸椎肌肉損傷 全髖關節置換術中常見的神經損傷包括腓總神經損傷、臂叢神經損傷、橈神經損傷、尺神經及股神經損傷等, 這主要與術中牽拉不當、壓迫或缺血等有關。頭部頸椎肌肉損傷則主要與麻醉后頸部肌肉張力喪失、術中長時間頭后仰、體位變換時過度擰扭頭等有關。故患者仰臥位時應墊頭圈, 健側腋下離腋窩10 cm左右應放置腋墊。在手術中采取上舉屈曲法外展上肢時, 其外展夾角以65~75°為宜, 且前臂上舉屈曲與上臂形成150~160°夾角。而膝下應放置薄針以使膝部以20~30°屈曲[2], 腕膝關節上約束時松緊以1指適宜以免壓迫神經及血管。
1.3.3 預防腰背痛及皮膚擠壓傷 腰背痛主要由麻醉后腰背部肌肉松弛致生理性彎曲消失、腰部肌肉長時間牽拉所致;而擠壓傷多出現于骶骨、足跟、髂骨、髖骨等骨質突出部位,一般因長時間受壓所致。故術中對患者健側骨隆起處要黏貼褥瘡貼及加鋪厚墊以保護皮膚, 頭頸部固定要依據頸部、脊柱的生理彎曲適當調整頭圈位置與高度, 在采用骨盆固定架固定患者骨盆處時要用方墊間隔以免壓傷皮膚或造成意外灼傷、擠壓傷。術中轉換體位時要確保患者頭部、頸部、胸椎處于同一水平面旋轉以減少體位不當性肌肉及皮膚損傷。
1.4 觀察指標 于術后第10天采用自擬舒適度自評調查問卷對患者進行舒適度調查, 舒適度調查表主要包括疼痛度、肢體方便度兩項指標, 每項評分0~10分, 其中疼痛程度越重, 自評分值越低, 肢體方便程度越大評分越高。同時采用Barthel指數[3]對患者日常生活能力如穿衣、進食、如廁等進行評分, 總分100分, 得分越高表示患者日常生活能力越高, 術后康復越好。
1.5 統計學方法 采用SPSS17.0統計學軟件對數據進行統計分析。計量資料以均數±標準差( x-±s)表示, 采用t檢驗;計數資料以率(%)表示, 采用χ2檢驗。P<0.05表示差異具有統計學意義。
2 結果
2.1 兩組舒適度比較 干預組疼痛度較對照組明顯減輕(t=6.70, P<0.05), 而肢體方便度較對照組明顯提高(t=6.01, P<0.05)。見表1。
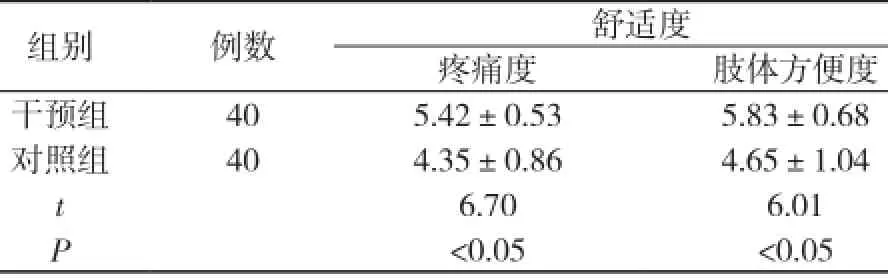
表1 兩組患者舒適度自評得分比較( x-±s, 分)
2.2 兩組Barthel指數比較 干預組Barthel指數明顯高于對照組(t=2.85, P<0.05)。見表2。
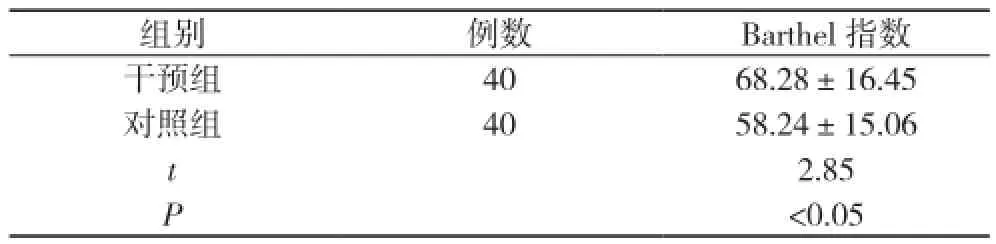
表2 兩組Barthol指數比較( x-±s, 分)
3 小結
全髖關節置換術患者舒適度主要受患者術后疼痛、肢體方便程度等影響[4], 干預組患者術后無論疼痛度還是肢體方便度與對照組比較差異有統計學意義(P<0.05), 這可能與患者腰背痛等術后并發癥減少有關, 同時提示出針對常見體位性損傷發生原因加強術中配合及護理可有效降低患者術后疼痛程度并提高患者肢體方便度, 這對于提高全髖關節置換術患者舒適度具有重要意義。同時從本研究觀察結果還可看出,加強術中配合及護理的干預組術后生活自理能力明顯高于對照組, 這提示出加強術中配合及護理對促進患者術后康復、提高其生活自理能力發揮了積極意義。
總之, 加強術中配合能有效改善前外側入路全髖關節置換術患者舒適度并提高其術后生活自理能力, 這對于有效促進患者術后康復具有重要意義。
[1] 費璐竑.102例人工髖關節置換術病人的康復護理.全科護理, 2012, 10(3):648-649.
[2] 陳偉, 袁德鳳.下肢抬高支架的研制及提高患者舒適度研究.基層醫學論壇, 2012, 16(1):23-24.
[3] 唐士入, 周雪琴, 李穎.院外延續護理對全膝關節置換術后患者生活能力的影響.解放軍護理雜志, 2010, 27(10B):1527-1531.
[4] 龍利, 梁鳳軍, 顏玲.人工全髖關節置換術后健側與患側翻身患者舒適度的對比研究.基層醫學論壇, 2013, 17(18):2331-2332.
10.14163/j.cnki.11-5547/r.2015.26.188
2015-05-21]
215002 蘇州市立醫院本部手術室

