天柱傍針刺結合平衡區電針對卒中患者平衡功能及步行能力的影響
朱 敏 楚佳梅 包燁華
天柱傍針刺結合平衡區電針對卒中患者平衡功能及步行能力的影響
朱 敏 楚佳梅 包燁華
腦卒中;天柱傍針刺;平衡區電針;平衡功能;步行能力
平衡功能是決定腦卒中患者步行能力最重要的臨床因素之一。腦卒中后平衡功能障礙使患者軀體及肢體控制力下降,站立及行走不穩,易發生跌倒,致使患者生活質量嚴重下降。本研究采用天柱傍針刺配合平衡區電針治療腦卒中后平衡功能障礙,觀察其對患者下肢功能活動和步行能力的影響,現報道如下。
1 臨床資料
1.1 一般資料 2013年10月—2014年10月杭州市中醫院針灸康復科病房住院治療腦卒中后患者150例,隨機分為康復治療組、傳統針刺配合康復治療組和傍針刺配合康復治療組,各50例。三組性別、年齡、病程、病變類型及病變部位差異均無統計學意義(P均>0.05),具有可比性。見表1。
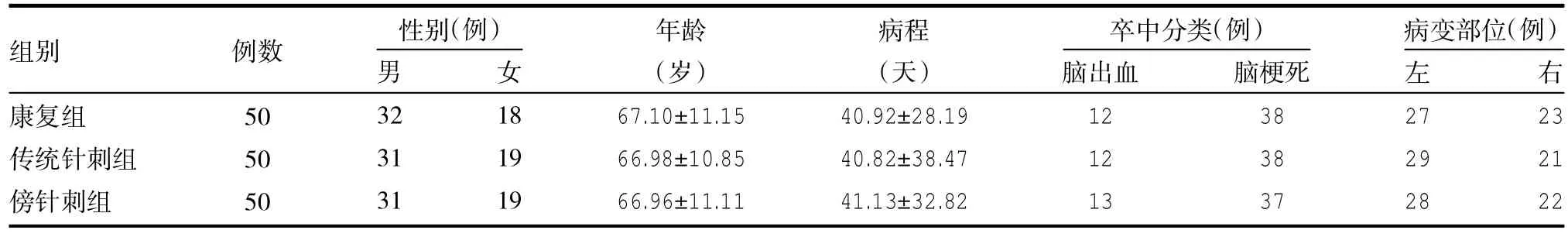
表1 三組一般資料比較
1.2 診斷標準 參照全國第四屆腦血管病學術會議[1]通過的腦血管意外中腦出血和腦梗死的診斷標準。
1.3 納入和排除標準 納入標準:①符合上述腦出血和腦梗死的診斷標準,且為第一次發病;②經頭顱CT或MRI檢查證實;③病程2周~6個月;④年齡40~80歲;⑤均存在一側肢體功能障礙;⑥意識清楚,生命體征平穩,不伴有嚴重認知功能障礙,檢查合作;⑦Berg平衡測定≤40分;⑧自愿參加本研究并簽署知情同意書者。排除標準:①不符合上述診斷標準和納入標準者;②再次中風的患者;③非腦血管病變原因所致的偏癱患者;④急性期嚴重昏迷者;⑤有其他繼發性改變者(如腦出血合并腦梗死患者);⑥未簽署知情同意書者。
1.4 病例剔除和脫落 ①凡不符合納入標準而被納入的病例;②治療中再次出現腦血管意外,病情加重者;③未按醫囑執行或資料不全而影響療效或安全性判定者;④實驗中發生不良反應而不宜繼續進行實驗者;⑤不愿意繼續觀察治療者;⑥超過1/2療程因無效而自行退出者,應計入療效分析。
2 治療方法
2.1 康復治療組 進行平衡功能訓練,平衡功能訓練按三級平衡[2]漸進的原則進行。具體方法:①靜態平衡訓練:如坐位靜態平衡訓練、站位靜態平衡訓練、單腿站立靜態平衡訓練。②動態平衡訓練:如自動轉體平衡、伸手觸物平衡、坐—站和站—坐轉移平衡、軀干重心轉移平衡、保護性伸展反應訓練等。③其他動態平衡訓練:如施予外力患者平衡的保持訓練等,在動態平衡訓練中,結合日常生活活動進行功能性平衡訓練。
2.2 傳統針刺配合康復治療組 在平衡功能訓練基礎上,加用傳統針刺法治療。針刺選穴:①頭針:按焦氏頭針取患側運動區、足運感區;②體針:弛緩期:上肢:肩髃、臂臑、曲池、手三里、外關;下肢:髀關、梁丘、足三里、解溪。痙攣期:上肢:肩髃、臂臑、天井、手三里、外關;下肢:髀關、梁丘、陽陵泉、足三里。
2.3 傍針刺配合康復治療組 除接受平衡功能訓練及傳統針刺法進行治療外,尚進行如下操作:①針刺取穴:天柱、天柱下0.3寸,按焦氏頭針取雙側平衡區;②操作方法:患者坐位或側臥位,穴區常規消毒,選取32號1.5寸毫針向下沿皮針刺雙側平衡區,進針0.5寸左右;天柱穴直刺0.8寸,然后在天柱穴下0.3寸處向上45度角再刺一毫針,進針1寸,手法平補平瀉,得氣后在雙側平衡區接KWD-808I針灸治療儀,連續疏波,頻率1HZ,強度以舒適為度,時間30min,如患者不能保持長時間坐位,則天柱穴采取速刺得氣不留針。
三組治療均1天1次,1周5次,休息2天,治療4周為1個療程,連續治療8周。
2.4 觀察指標 治療前治療4周、8周后,對患者分別進行平衡功能和步行能力評定,所有評定由同一資深治療師完成。平衡功能評定采用Berg規劃評分(berg balance scale,BBS)量表[3]。下肢功能活動采用簡化Fugl-Meyer下肢運動評分量表[4]。步行能力評定采用Holden功能步行分類(holden functional ambulation classification,Holden FAC),分0~5級[5]。
2.5 統計學方法 應用SPSS17.0軟件進行統計。計量資料采用t檢驗,計數資料用χ2檢驗。P<0.05為差異有統計學意義。
3 治療結果
康復治療組因再發脫落2例,傳統針刺配合康復治療組因暈針無法繼續治療脫落1例,傍針刺組因再發、中途退出各1例,共脫落2例。
3.1 三組治療前后平衡功能(BBS)比較 治療前各組Berg評分差異無統計學意義(P>0.05);治療4、8周后三組Berg評分較治療前均有明顯改善(P< 0.01);傍針刺組治療4周Berg評分較康復組、傳統針刺組提高更明顯(P<0.01),康復組與傳統針刺組比較差異無統計學意義(P>0.05);治療8周三組Berg評分差異無統計學意義(P>0.05),見表2。
表2 三組治療前后Berg評分比較(分±s)
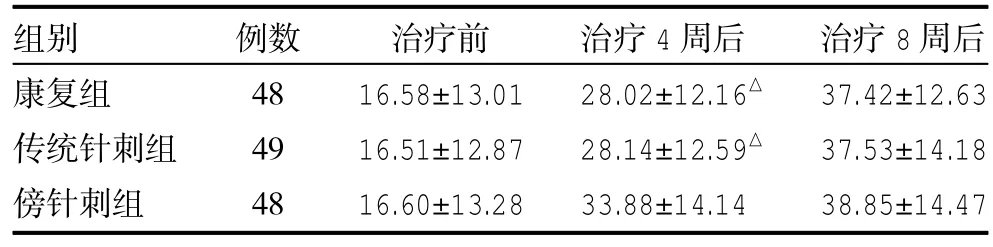
表2 三組治療前后Berg評分比較(分±s)
注:與傍針刺組比較,△P<0.05
組別康復組傳統針刺組傍針刺組例數48 49 48治療前16.58±13.01 16.51±12.87 16.60±13.28治療4周后28.02±12.16△28.14±12.59△33.88±14.14治療8周后37.42±12.63 37.53±14.18 38.85±14.47
3.2 三組治療前后下肢功能活動(Fugl-Meyer)比較
治療前各組下肢Fugl-Meyer評分比較差異無統計學意義(P>0.05);治療4、8周后Fugl-Meyer評分較治療前均有改善,差異有統計學意義(P<0.01);傍針刺組治療4周Fugl-Meyer評分較康復組、傳統針刺組明顯提高(P<0.05),康復組與傳統針刺組比較差異無統計學意義(P>0.05);治療8周三組之間比較差異無統計學意義(P>0.05),見表3。
表3 三組治療前后Fugl-Meyer下肢功能評分比較(分,±s)
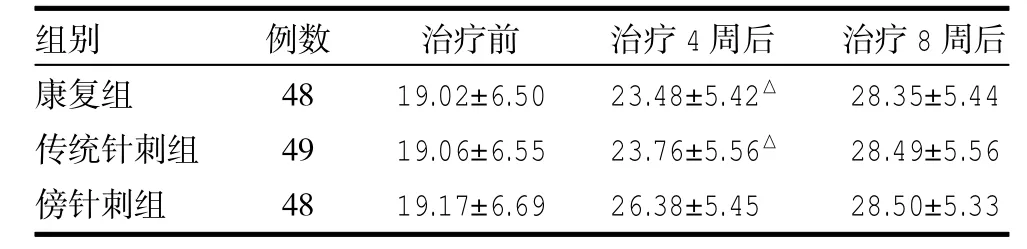
表3 三組治療前后Fugl-Meyer下肢功能評分比較(分,±s)
注:與傍針刺組比較,△P<0.05
康復組傳統針刺組傍針刺組48 49 48 19.02±6.50 19.06±6.55 19.17±6.69 23.48±5.42△23.76±5.56△26.38±5.45 28.35±5.44 28.49±5.56 28.50±5.33
3.3 三組治療前后步行能力(Holden)比較 治療前各組holden步行能力評分比較差異無統計學 (P> 0.05);治療4周、8周后holden步行能力評級較治療前均有改善,差異有統計學意義(P<0.01);傍針刺組治療4周Holden步行能力評級較康復組、傳統針刺組有明顯提高(P均<0.05),康復組與傳統針刺組比較差異無統計學意義(P>0.05);治療8周后,三組之間比較差異無無統計學意義(P>0.05),見表4。
表4 三組治療前后holden步行能力評分比較(級,±s)
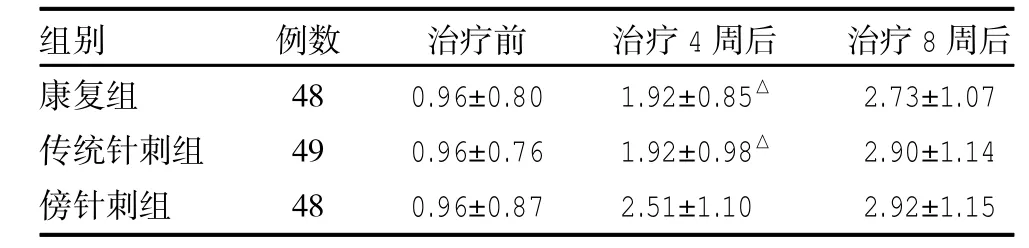
表4 三組治療前后holden步行能力評分比較(級,±s)
注:與傍針刺組比較,△P<0.05
康復組傳統針刺組傍針刺組48 49 48 0.96±0.80 0.96±0.76 0.96±0.87 1.92±0.85△1.92±0.98△2.51±1.10 2.73±1.07 2.90±1.14 2.92±1.15
4 討論
腦卒中后平衡功能障礙屬中醫“中風”范疇。《靈樞·海論》指出:“髓海有余則輕勁多力,自過其度;髓海不足,則腦轉耳鳴,脛酸眩冒,目無所見,懈怠安臥。”說明卒中偏癱失衡病位在腦,病機為髓海空虛,脈絡不榮。
平衡區是焦氏頭針中主治小腦疾病引起的共濟失調、平衡障礙、腦干功能障礙的頭穴,電針雙側平衡區可改善周圍血液循環腦細胞營養,興奮中樞神經細胞,促進腦組織修復,實現神經功能重塑。天柱穴屬膀胱經穴,位于枕后,解剖位置與枕動脈分支、枕大神經干密切相關。《銅人腧穴針灸圖經》論述道:“天柱,今附治頸項筋急,不得回顧,頭眩腦痛”,說明天柱穴是治療眩暈要穴。
根據《靈樞·官針》篇“傍刺者,直刺傍刺各一,以治留痹久居者也”。傍針刺被認為有疏調脈絡的作用,國內學者研究表明[6],傍針刺能改善椎基底動脈血液流速。本研究根據相關中醫理論,結合現代醫學對天柱穴傍刺法平衡區電針的研究結果,選取天柱傍針刺配合平衡區電針治療,結果顯示,三組治療后腦卒中患者的平衡能力、下肢功能活動及步行能力均有明顯提高,而治療4周后傍針刺組提高更明顯(P<0.05),8周后三組間比較差異無統計學意義(P> 0.05)。表明天柱傍針刺結合平衡區電針組能短期內較快改善患者的平衡功能,提高下肢功能活動,增加步行能力。該法安全、無明顯副作用,值得臨床推廣應用。
[1]全國腦血管會議.各類腦血管疾病診斷要點[J].中華神經學雜志,1996,6:379.
[2]王茂斌.偏癱的現代評價與治療[M].北京:華夏出版社,1990:67.
[3]金冬梅,燕鐵斌.Berg平衡量表及其臨床運用[J].中國康復理論與實踐,2003,8(3):155-157.
[4]卓大宏.中國康復醫學[M].北京:華夏出版社,1990:641.
[5]周維金,孫啟良.偏癱康復評定手冊[M].北京:人民衛生出版社,2006:20.
[6]包燁華,楚佳梅.天柱傍針刺結合平衡區電針對椎動脈型頸椎病患者椎動脈血流動力學的影響[J].浙江中醫雜志,2010,45(9):670-671.
(收稿:2015-07-12 修回:2015-08-04)
浙江中醫藥大學附屬廣興醫院(杭州市中醫院)針灸科(杭州 310007)
楚佳梅,Tel:13136152740;E-mail:chujiamei73@163.com

