宮頸癌調強放療和三維適形放療劑量對比分析
賈彥召++++++余杰++++++饒石磊
[摘要] 目的 分析探討宮頸癌調強放療和三維適形放療時靶區及其周圍正常組織受劑量的差異。方法 采用拓能公司生產的WiMRT三維實行調強放療計劃系統對2012年11月—2014年1月6~9個照射角度的3D-CRT和IMRT計劃進行設計,腫瘤量為45 Gy,計算正常組織和靶區的劑量-體積直方圖以及需要照射的總跳數。用西門子公司生產的Primart電子直線加速器進行放療,測量出10 cm×10 cm射野外漏射線和散射線劑量率,估算放療時正常的組織所受輻射劑量隨距離的變化關系。結果 調強放療和三維適形放療的照射野數和照射角度一致時,調強放療時膀胱、直腸、陰道所受的平均劑量分別是三維適形放療劑量的19.5%、64.5%以及61%,靶區平均的受照劑量高于三維適形放療。 討論 宮頸癌調強放療方式優于三維適形放療方式,值得臨床推廣應用。
[關鍵詞] 宮頸癌;調強放療;三維適形放療
[中圖分類號] R5 [文獻標識碼] A [文章編號] 1674-0742(2015)01(a)-0053-02
宮頸癌是一種常見的婦科惡性腫瘤,原位癌高發年齡段為30~35歲,浸潤癌高發年齡段為45~55歲,而且近幾年隨著人們生活方式以及飲食習慣的改變,宮頸癌的發病有年輕化趨勢。目前臨床治療宮頸癌患者主要方式是采用體外照射與腔內后裝治療相結合,若患者腫瘤為宮旁組織、陰道旁組織以及盆腔淋巴區等盆腔轉移區,則采用體外照射為主的治療方案,若患者腫瘤為宮頸、宮體以及宮旁等三角區,則采用腔內后裝治療為主[1-2]。該研究通過對比2012年11月—2014年1月調強放療與三維適形放療的劑量情況,研究治療宮頸癌患者的良好放療措施,現報道如下。
1 資料與方法
1.1 一般資料
選擇在該院接受宮頸癌治療的36例患者,年齡32~47歲,平均年齡(38.6±2.4)歲。36例患者均經臨床檢查診斷為宮頸癌。
1.2 設備資料
采用西門子公司生產的Primart電子直線加速器,能量為6 MV,葉片的中心處投影寬度為1 cm,采用LANTIS系統進行放療驗證記錄。采用拓能公司生產的三維適形調強放療系統,并使用調強放療系統的配套立體定向設備。患者取仰臥位,使用熱塑成型體膜以及立體定向放療體位固定器固定住患者體位,在患者的體表以及體膜上做好標記后進行CT掃描,掃描時層間距為3 mm,若有必要可以實行加強掃描。數據掃描成功后通過網絡將數據傳輸到三維放療計劃系統上。根據CT圖像,逐層勾畫出患者的皮膚、腫瘤體積、亞臨床體積等,采用三維適形調強放療計劃系統進行三維適形以及調強放療設計,腫瘤量為45 Gy。三維適形放療選用6~9個不同機架角度共面照射。在進行調強放療計劃設計時,射野數與機架角度的選擇與三維適形放療相同,每個調強放療計劃的影響劑量因素相同,根據射野的強度進行劑量優化以及設計逆向計劃,計算調強放療計劃需要的照射跳數。在進行照射野外漏射線以及散射線劑量率的測量時,為測量患者在放療過程中不同部位受到的散射線,可以分別計算機架的角度在0°時距離10 cm×10 cm方野邊緣2 cm、5 cm、10 cm、20 cm、30 cm、50 cm、70 cm、100 cm、150 cm處的散射線劑量率,電離室的有效測量點設置為水下1.5 cm處,電離室的軸向要與方野邊平行,每個測量點開機照射100 MU,連續測量3次。
1.3 統計方法
采用SPSS17.0軟件對數據進行統計學分析,計量數據采用t檢驗,計數數據采用χ2檢驗。
2 結果
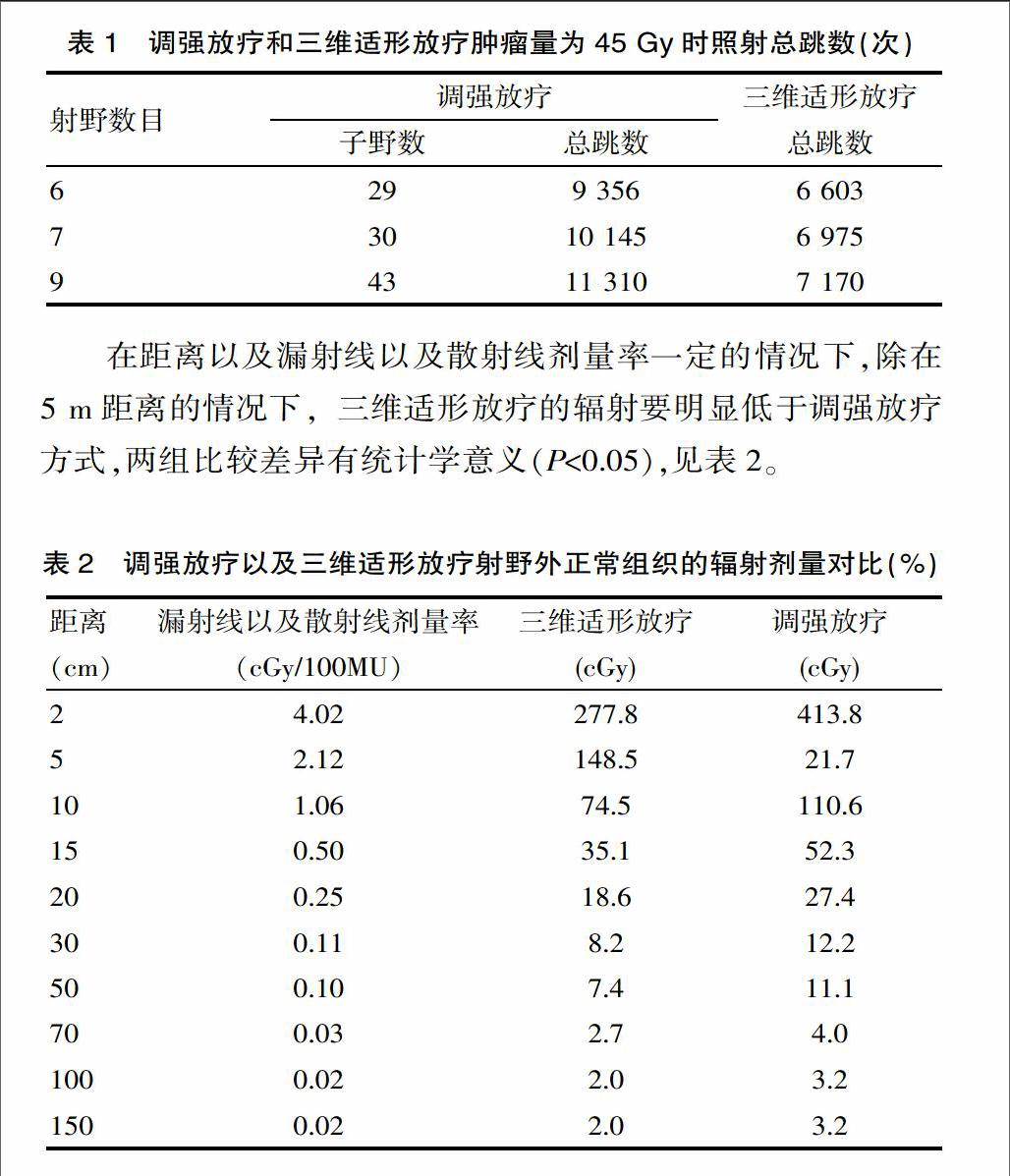
射野數目相同時,三維適形放療的總跳數明顯低于調強放療方式,兩組比較差異有統計學意義(P<0.05),見表1。
表1 調強放療和三維適形放療腫瘤量為45 Gy時照射總跳數(次)
在距離以及漏射線以及散射線劑量率一定的情況下,除在5 m距離的情況下,三維適形放療的輻射要明顯低于調強放療方式,兩組比較差異有統計學意義(P<0.05),見表2。
表2 調強放療以及三維適形放療射野外正常組織的輻射劑量對比(%)
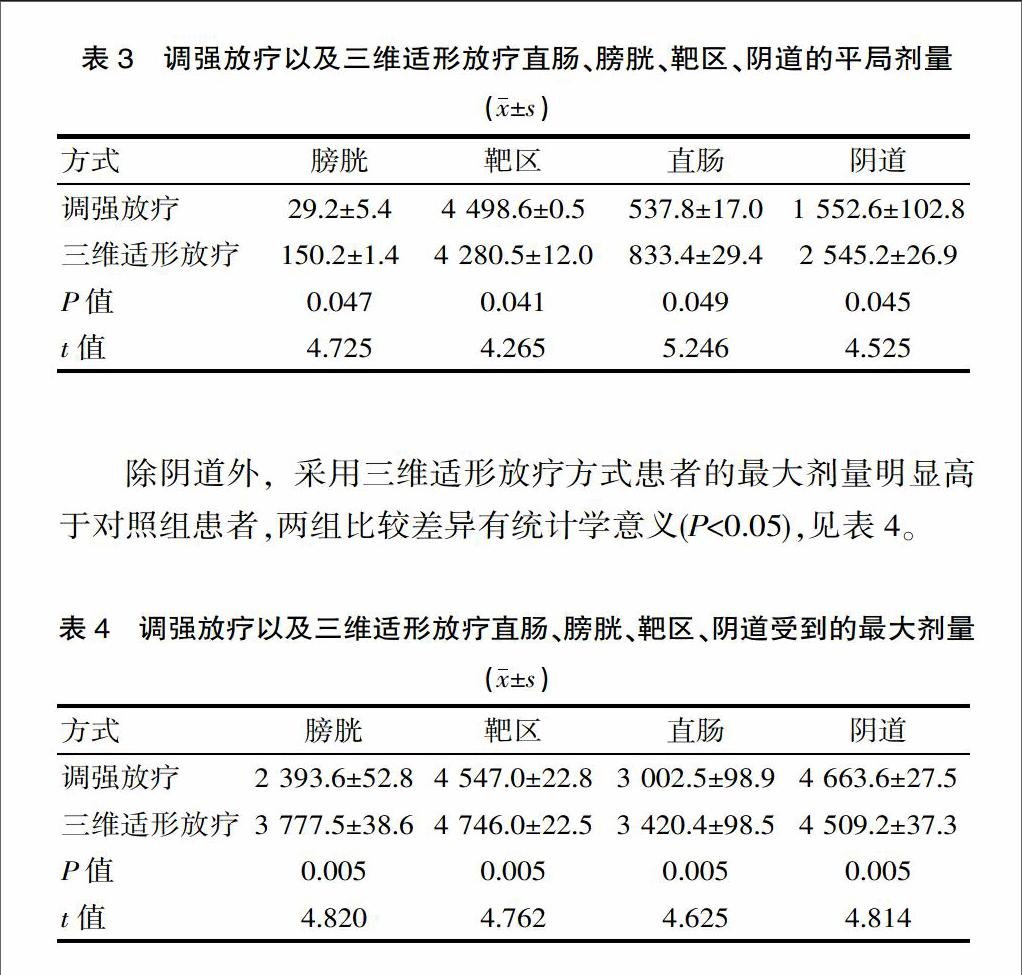
采用三維適形放療方式,患者的直腸、膀胱、靶區以及陰道受到的劑量均明顯高于調強放療方式,兩組比較差異有統計學意義(P<0.05),見表3。
表3 調強放療以及三維適形放療直腸、膀胱、靶區、陰道的平局劑量
(x±s)
除陰道外,采用三維適形放療方式患者的最大劑量明顯高于對照組患者,兩組比較差異有統計學意義(P<0.05),見表4。
表4 調強放療以及三維適形放療直腸、膀胱、靶區、陰道受到的最大劑量(x±s)
3 討論
宮頸癌( cervical cancer)是嚴重威脅婦女健康的一種疾病,也是最常見的惡性腫瘤之一,居我國婦女惡性腫瘤的首位[3]。根據相關數據統計顯示,我國宮頸癌放射治療失敗的患者中,有70%患者是盆腔內復發,30%為遠處轉移,而盆腔復發的患者中有60%的患者為宮旁復發,40%的患者為局部復發[4-5]。也有文獻顯示,宮頸癌患者的后裝腔內治療合并癥中,放射性膀胱炎患者約占9.3%,放射性直腸炎患者約有20%,陰道放射性損傷相較于膀胱炎、直腸炎更為嚴重[6]。
臨床治療宮頸癌患者的方式有手術、化療、放療、綜合治療等治療方式,放射治療在宮頸癌的治療中起到很重要的作用。調強放射治療是放射治療中較為重要的一種方式。調強放療技術是在20世紀70年代初由Bjarngard、Kijewski等[7]提出的,受到當時計算機技術以及劑量計算模型等條件的限制,調強放療并未能在臨床上實現良好治療,隨著醫療技術的不斷發展,調強放療技術已成為臨床治療宮頸癌的一種重要治療手段。放射治療的基本目標是努力提高放射治療的治療增益比,即最大限度的將放射線的劑量集中到靶區內,殺滅腫瘤細胞,而使周圍正常組織和器官少受或免受不必要的照射。調強放療的優點體現在:首先是在照射方向上,照射野的形狀與病變(靶區)的形狀一致;其次是要將每一個射野內的輸出劑量率按照要求方式進行調整,使得靶區內表面的劑量能處處相等[8-9]。而且宮頸癌患者采用局部治療方式時,采用調強放療方式可以有效改善靶區的劑量分布,減少放射引起的副作用,保護患者的正常組織,提高局部腫瘤的控制率,減少放射對消化道、泌尿系統的毒性作用。三維適形放療是一種高精度的放射治療,利用CT圖像重建三維的腫瘤結構,通過在不同方向設置一系列不同的照射野,并采用與病灶形狀一致的適形擋鉛,使得高劑量區的分布形狀在三維方向(前后、左右、上下方向)上與靶區形狀一致,同時使得病灶周圍正常組織的受量降低,三維適形放療也是宮頸癌臨床治療的一種方式,但調強化療方式仍具有優于三維適形放療的特點,首先調強放療能夠優化配置照射野內各線束的權重,使高劑量區的等劑量分布在三維方向上與靶區的實際形狀一致,并可使PTV內的劑量分布更均勻,同時還可以在PTV邊緣形成非常陡的劑量梯度;其次調強放療方式的潛在效率更高,因為在其計劃設計過程中,對各項計劃參數(如照射野方向等)要求不高,而且除計算機控制的MLC外,無需其他的照射野形狀修飾裝置;再次調強放療方式可以在一個計劃內同時實現多個劑量水平,滿足不同靶區對放射治療劑量的要求,從而更符合腫瘤的放射生物學原則。D1E Heron等對10名宮頸癌患者的治療顯示,調強放療方式照射靶區照射劑量為45 Gy時,分25次25 d完成,每次照射劑量為1.8Gy,小腸、直腸、膀胱劑量限制分別為2 310 Gy ±5%、3 510 Gy ±5%、3 715 Gy ±5%,與三維適形放療方式相比,調強放療方式照射超過30 Gy時小腸的照射體積較低,直腸降低66%,膀胱照射降低36%,充分說明調強放療方式優于三維適形放療方式。而通過該次研究中的表1可以看出,腫瘤量定量時,射野數增加,三維適形放療方式總跳數基本保持不變,而調強放療技術的總跳數隨野數以及子野數的增加逐漸增加;從表2、表3可以看出,黨照射野數以及照射角度相同時,調強放療方式膀胱、直腸的平均劑量明顯小于三維適形放療方式,而靶區的受照劑量略高于三維適形放療方式,與D1E Heron的研究結果類似。但采用調強放療方式時需要注意合理選擇子野數以及射線能量,該組研究中表1顯示調強放療照射的總跳數隨著野數以及子野數的增加而增加,而黨子野數和跳數增加時必然影響治療過程中MLC的成形時間以及照射時間,使得野外正常組織受到的漏射線和散射線劑量也增加,特別是使用高能X線進行調強放療時,正常的組織中能夠感受到明顯高于X射線的子輻射劑量,而當子野數增加時,對電動多葉準直器葉片的精度計量誤差要求也就更高。因此在使用電動多葉準直器進行調強掃描時,要注意選擇合適的子野數以及射線能量,在滿足劑量分布的情況下,盡量減少子野數,選擇較低能量的射線,減少對正常組織的損害的同時,起到良好的治療宮頸癌的效果。
[參考文獻]
[1] 成浩,唐世強. 中晚期宮頸癌三維適形放療聯合同步化療的臨床觀察[J]. 腫瘤防治研究,2011, 38(2): 192-194.
[2] 周業琴,馬代遠,任濤,等. 三維適形放療配合腔內后裝治療宮頸癌的效果[J]. 腫瘤防治研究,2011, 38(4): 440-443.
[3] 柯曉慧,王弋,孫杭臨. 三維適形放療聯合化療治療宮頸癌的臨床感染觀察[J]. 中華醫院感染學雜志,2010(18): 2774-2775.
[4] 王洪乾,蒙富斌,蘇善寧. 后程三維適形放療在Ⅱb~Ⅳa期宮頸癌中的應用[J]. 重慶醫學,2010, 39(3): 294-295.
[5] 周業琴,馬代遠,李賢富,等. 后程三維適形放療結合化療治療67例中晚期宮頸癌的臨床觀察[J]. 中國腫瘤臨床,2009, 36(1): 18-21.
[6] 夏怡,李云海,趙森,等. 宮頸癌術后適形調強放療與三維適形放療同步化療的對比研究[J].中國癌癥雜志,2012, 22(2): 143-148.
[7] Kijewski P K, Bjarngard B E. The use of computed tomography data for radiotherapy dose calculations[J].Int J Radiat Oncol Biol Phys,1978,4(5-6):429-435.
[8] 周云玲. 三維適形放療聯合同步化療治療晚期宮頸癌66例觀察及護理[J]. 中國現代醫生,2012, 50(22): 88-90.
[9] 蔣軍,李莉,張利文,等. 宮頸癌術后快速旋轉調強放療和三維適形放療計劃的對比研究[J]. 臨床腫瘤學雜志,2013, 18(7): 644-647.
(收稿日期:2014-10-28)

