超聲引導下臂叢神經阻滯的臨床應用價值探析
李培生等

摘要:目的: 探析超聲引導下臂叢神經阻滯臨床應用價值。方法: 選擇我院2013年5月~2014年5月所收治200例患者上肢手術患者進行研究,分為觀察組(n=100)與對照組(n=100)。對照組利用傳統方法行下臂叢神經阻滯麻醉,觀察組超聲引導下行臂叢神經阻滯麻醉,觀察兩組阻滯操作時間、神經阻滯起效時間、阻滯維持時間、麻醉效果及并發癥發生率。結果: 觀察組阻滯操作時間、神經阻滯起效時間均短于對照組,阻滯維持時間長于對照組,差異均有統計學意義(P<0.05)。觀察組麻醉成功率為100.0%,高于對照組68.0%,差異的比較P<0.05;觀察組未出現并發癥,對照組2例局麻藥毒性反應、2例膈神經阻滯、1例霍納綜合征,兩組并發癥發生率差異的比較有統計學意義(P<0.05)。結論: 超聲引導下神經阻滯可減少穿刺時間,起效快、阻滯完全、并發癥少、麻醉成功率高,安全、有效,利于提高醫院臨床麻醉醫療質量及效益,臨床價值高。
關鍵詞:超聲引導;臂叢神經阻滯麻醉;穿刺;直觀
醫療技術快步發展使得臨床對麻醉要求不斷提高,臂叢神經阻滯麻醉獲得進步。神經定位準確為臂叢神經阻滯麻醉成功關鍵[1],傳統方法為利用體表解剖標志定位及針刺異感進行定位,超聲技術的發展為臂叢神經阻滯麻醉的定位提供便利。本文選擇我院收治200例上肢手術行臂叢神經阻滯患者為例,探析超聲引導下臂叢神經阻滯的臨床應用價值,報道如下。
1 資料與方法
1.1 臨床資料
1.1.1 納入標準 ①年齡在18~68歲之間;②體重在43~75kg;③美國麻醉醫師協會(ASA)分級為Ⅰ-Ⅲ級;④行擇期上肢手術。
1.1.2 排除標準 ①有局麻藥過敏史患者;②合并凝血功能障礙、肝腎功能障礙者;③合并神經系統疾患及或糖尿病者;④合并先天性神經肌肉疾病;⑤臂叢神經缺陷或臂叢神經阻滯禁忌;⑥進針部位破損者;⑦存在感染病灶者。
1.1.3 分組資料 選擇我院2013年5月-2014年5月所收治符合以上納入與排除標準患者200例進行研究,按隨機數字表法分為觀察組(n=100)與對照組(n=100)。觀察組男女比例為63:37,中位年齡(38.7±5.5)歲,中位體重(54.3±6.1)kg。對照組男女比例為62:38,中位年齡(38.5±5.8)歲,中位體重(54.5±6.3)kg。兩組年齡、性別、體重等一般資料間差異的比較P>0.05,具有可比性。
1.2方法 兩組患者術中均常規開通靜脈通路,對呼吸、血氧飽和度、血壓、心電圖等進行監測,所使用局麻藥均0.5%羅哌卡因等量混合液,用量為0.4-0.5 mL/kg。
1.2.1 對照組 傳統方法行下臂叢神經阻滯麻醉:依靠進針前體表標志及進針后所誘發異感行臂叢神經阻滯。
1.2.2 觀察組 超聲引導下行臂叢神經阻滯麻醉:美國公司生產MicroMass便攜彩色超聲系統,L38e超聲探頭,頻率5~10MHz,操作區碘伏消毒、鋪巾,超聲探頭涂上超聲膠、置于無菌封套內,調整掃描深度與探頭角度確保臂叢神經橫切面圖像清晰。超聲探頭置于環狀軟骨(C6)水平,對患者頸內動靜脈進行探測并分辨前斜角、中斜角肌。神經干、神經根出現低密度暗色影后用22號穿刺針與皮膚成45°角進行穿刺,距離探頭旁2cm處刺入并穿過中斜角肌,回抽無血及腦脊液后將15~20mL混合局麻藥由兩斜角肌間注入,超聲圖像確認神經束被藥液完全浸潤,若部分神經束未被浸潤可讓針尖靠近神經束再行注藥。
1.3 觀察指標 觀察兩組①阻滯操作時間、神經阻滯起效時間、感覺及運動神經阻滯維持時間;②麻醉效果及并發癥發生率。麻醉效果根據臂叢神經阻滯評級標準予以判定:阻滯范圍完善,無疼痛感且安靜,為Ⅰ級;阻滯不夠完善、出現輕微疼痛,為Ⅱ級;臂叢神經阻滯不完善、患者發出疼痛聲且須輔助用藥才可行手術,為Ⅲ級;阻滯失敗、須改用其它麻醉方法才可順利進行手術,為Ⅳ級。麻醉評級為Ⅰ或Ⅱ級為成功。
1.4 統計學方法 使用統計學軟件SPSS19.0對所得數據進行分析與處理,阻滯操作時間、阻滯起效時間、維持時間用(x±s)表示,t檢驗,麻醉效果、并發癥發生率用n(%)表示,χ2檢驗,P<0.05為比較有統計學意義。
2 結果
2.1 兩組阻滯情況的比較 觀察組阻滯操作時間、神經阻滯起效時間均短于對照組,阻滯維持時間長于對照組,差異均有統計學意義(P<0.05),見下表1:
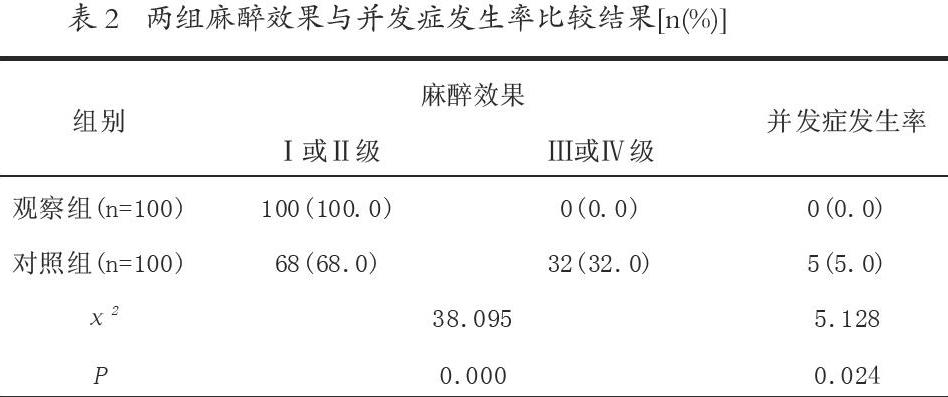
2.2 兩組麻醉效果與并發癥發生率的比較 觀察組麻醉成功率為100.0%,明顯高于對照組68.0%,差異有統計學意義(P<0.05);觀察組未出現明顯并發癥,對照組2例局麻藥毒性反應、2例膈神經阻滯、1例霍納綜合征,經處理后得以緩解,并發癥發生率高于對照組,差異有統計學意義(P<0.05),見下表2:
3 討論
自Kapral首次于1994年于超聲引導下進行臂叢神經阻滯[2],其臨床優越性已經逐漸得到凸顯,而超聲技術的發展讓臂叢神經阻滯定位準確性獲得不斷提高,實現神經阻滯直觀化[3],獲得廣泛認可。
本研究將傳統及超聲引導下神經臂叢神經阻滯麻醉進行比較,結果顯示后者阻滯操作時間、神經阻滯起效時間分別為(3.2±0.9)min、(8.2±1.0)min,比傳統組短,同時阻滯維持時間為(393.4±20.4)min,比傳統組長,阻滯效果明顯更好。同時該組麻醉成功率為100.0%,未出現并發癥,優勢明顯,效果更佳,具有較高臨床應用價值。臂叢神經阻滯而麻醉效果與神經周圍擴散情況有密切聯系[4],傳統解剖學定位法受到個體差異、解剖變異、操作熟練度、醫師經驗等因素影響[5],失敗率較高。超聲定位技術可清晰顯示臂叢神經、進針過程及局麻藥擴散范圍,提高臂叢神經阻滯麻醉直觀性,避免盲目穿刺[6]。超聲引導可確定臂叢神經準確位置及穿刺深度,讓局麻藥物準確、快速到達靶神經,避免其非目標神經擴散,因此起效更快,同時維持時間也更長[7-8]。此外,超聲可視技術下進針把握大,持續成像以避免反復穿刺而導致胸膜、血管被誤傷,并發癥發生率得以大幅降低[9]。再有,實時圖像監測可確保神經束浸潤完全,麻醉效果因此更佳,成功率得以提高[10]。
綜上,超聲引導下神經阻滯可減少穿刺時間,提高阻滯成功率,同時起效快、阻滯完全,并發癥少,安全性與有效性有保證,利于提高醫院臨床麻醉醫療質量及效益,臨床價值高。
參考文獻:
[1]張媛,斯妍娜,程浩,等.超聲引導喙突處鎖骨下臂叢神經阻滯與逆行鎖骨下臂叢神經阻滯的比較[J].臨床麻醉學雜志,2012,28(8):775-777.
[2]張曉光,朱豐,廖俊,等.逆行鎖骨下臂叢神經阻滯的臨床應用[J].臨床麻醉學雜志,2010,26(2):138-140.
[3]劉大船,王雷.不同入路持續性臂叢神經阻滯在上肢術后鎮痛中的效果[J].中國老年學雜志,2014,22(20):5895-5896.
[4]劉雪峰,蘇遠強,彭浩源,等.不同濃度等劑量左旋布比卡因對肌間溝法臂叢神經阻滯效應及患者血藥濃度的影響[J].廣東醫學,2014,22(6):913-915.
[5]陳學麗,張曉奕,張華,等.超聲引導下臂叢神經阻滯在上肢手術中的應用[J].臨床麻醉學雜志,2011,27(8):775-776.
[6]李愛香,馬傳根,宋冬梅,等.神經刺激儀輔助定位下臂叢神經阻滯在小兒上肢手術中的臨床應用[J].重慶醫學,2011,40(24):2441-2442.
[7]汪濤,何開華,劉小男,等.超聲聯合神經刺激器引導下臂叢神經阻滯在上肢手術中的應用[J].激光雜志,2013,06(5):79-80.
[8]李德科,王世英,游浩,等.超聲引導下臂叢神經阻滯在兒童上肢手術中的應用[J].山東醫藥,2015,08(2):82-84.
[9]田毅,柳培雨,田國剛,等.超聲引導下臂叢神經阻滯在全麻患者中的應用[J].臨床麻醉學雜志,2009,25(3):230-232.
[10]韓傳鋼,江云,王力甚,等.超聲定位在肥胖患者臂叢神經阻滯中的應用[J].臨床麻醉學雜志,2012,28(3):258-259.

