早期顱骨修補術對顱腦創傷患者功能恢復及生活質量的影響
向明俊貴州黃平縣人民醫院神經外科 黃 平 556100
早期顱骨修補術對顱腦創傷患者功能恢復及生活質量的影響
向明俊
貴州黃平縣人民醫院神經外科 黃 平 556100
目的 早期顱骨修補術在顱腦創傷患者臨床治療中的應用價值及其功能恢復與生活質量的影響。方法 選取2012-03—2014-03于我院接受治療的90例顱腦創傷患者為研究對象,按照手術時間將其分為早期組(n=50)與延期組(n=40)。早期組于創傷2月內實施顱骨修補術,延期組則于創傷3月后實施修補術治療,對比2組患者的臨床治療效果及其生活質量的變化情況。結果(1)術后6月,早期組GOS評分上升至(4.22±0.91)分,KPS評分提升至(73.96±22.48)分,均明顯高于延期組(P<0.05);(2)早期組出現意識障礙14例(28.00%),平視障礙9例(18.00%),肌力缺損4例(8.00%),偏癱1例(2.00%),神經功能缺損發生率明顯低于延期組(P<0.05)。結論 采用早期顱骨修補術治療顱腦創傷患者,術后并發癥發生率較低,神經功能恢復情況較優,對提升患者的生活質量有積極作用,且安全性較高,值得推廣。
顱骨修補術;顱腦創傷;早期;延期;神經功能;生活質量
據相關統計資料顯示,近年來我國顱腦損傷的發病率呈明顯逐年上升趨勢,且具較高的致殘率與病死率[1]。臨床上對顱腦創傷患者的治療主要應用手術修補術,但也有文獻提示,去骨瓣減壓術后顱骨缺損可能會對患者的神經功能產生影響,導致腦血流速度降低,腦部微循環異常,致使病情進一步加重,同時可能降低其生活質量[2]。而顱骨修補術是臨床常用修補術式,主要以保持患者顱腔功能完整性為目的,治療效果良好。但對手術時機的選擇臨床上尚且存在一定的爭議[3]。基于此,為分析早期顱骨修補術對路腦損傷患者功能恢復及生活質量的影響,現報告如下。
1 資料與方法
1.1 一般資料 選取2012-03—2014-03于我院接受治療的90例顱腦創傷患者作為研究對象,按照手術時間將其分為早期組(n=50)與延期組(n=40)2組。臨床癥狀均表現為不同程度的意識障礙、精神異常,肢體功能障礙,眼球活動受限等。早期組男38例,女12例;年齡19~54歲,平均(39.8± 0.4)歲;顱腦創傷CT分型:Ⅲ型6例,Ⅳ型18例,Ⅴ型26例;其中腦挫裂傷25例,單純性硬膜外血腫16例,單純硬膜下血腫9例。延期組男37例,女13例;年齡20~55歲,平均(38.7±0.3)歲;顱腦創傷CT分型:Ⅲ型7例,Ⅳ型19例,Ⅴ型24例;其中腦挫裂傷26例,單純性硬膜外血腫14例,單純硬膜下血腫10例。參與本次研究的2組對象在年齡、性別、CT分型等一般資料差異無統計學意義(P>0.05),具有可比性。
1.2 方法 2組患者均給予顱骨修補術治療。早期組于首次減壓術后2月內進行手術,延期組則在初次減壓術3月后手術。手術方法:術前嚴格觀察患者的手術指征,臨床耐受性,術前0.5h注射抗生素,以預防術后感染。術前行常規全身麻醉,以鈦合金網作為顱骨修補材料。針對腦組織膨出,骨窗壓力偏高患者,配合采用腦室-腹腔分流術,分離腦脊液,實施降壓處理,確保腦組織膨出區域恢復正常后,實施修補術,取原手術切口,于患者頭皮與硬腦膜間隙部分置入顱骨修補材料,采取覆蓋或鑲嵌的方式將材料與患者正常顱骨進行固定,完畢后縫合切口。
1.3 評價標準 術后觀察患者神經功能恢復情況,采取格拉斯哥評分量表與卡式評分量表分別于術后1月、術后6月對患者神經功能及行為功能恢復狀況進行評分,同時記錄2組患者神經功能缺損發生率。
1.4 統計學方法 采用SPSS 19.0統計學軟件處理數據,計數資料以率(%)表示,采用檢驗,計量資料以±s表示,采用t檢驗,P<0.05為差異有統計學意義。
2 結果
2.1 2組減壓術后1月與術后6月GOS、KPS評分比較減壓術后1月,2組患者GOS及KPS評分對比差異無統計學意義(P>0.05);術后6月,早期組GOS評分上升至(4.22 ±0.91)分,KPS評分提升至(73.96±22.48)分,均明顯高于延期組(P<0.05),見表1。
表1 2組減壓術后1月與術后6月GOS、KPS評分比較(±s)

表1 2組減壓術后1月與術后6月GOS、KPS評分比較(±s)
減壓術后1月 顱骨修補術后6月評分早期組50 3.12±0.71 42.5±18.2 4.22±0.91 73.96±22.48組別 n GOS評分 KPS評分 GOS評分 KPS延期組40 3.10±0.68 40.1±16.9 3.59±1.12 61.62±24.19 t值0.135 0.641 2.944 2.501 P值 >0.05 >0.05 <0.05 <0.05
2.2 2組神經功能缺損發生情況比較 早期組神經功能缺損發生率明顯低于延期組(P<0.05),見表2。
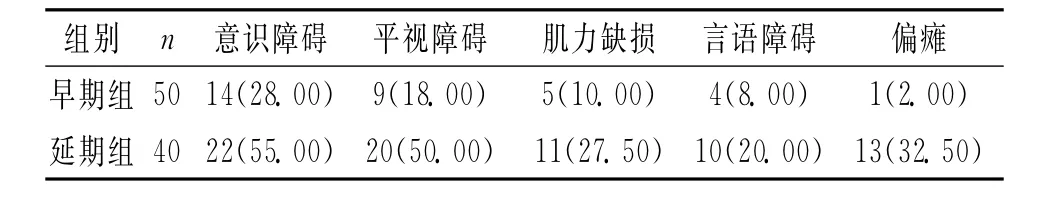
表2 2組神經功能缺損發生情況比較 [n(%)]
3 討論
顱腦創傷屬于神經外科常見疾病之一,顱骨缺損是顱腦創傷患者術后常見并發癥之一[4]。一般表現為顱內壓持續降低,且缺損面積越大,患者顱內壓下降越明顯。且人體硬腦膜、皮瓣在大氣壓作用下,可能對顱腦產生壓迫反應,加之受到體位的影響,患者顱內腦脊液循環同時可能發生一定的改變,進而加重腦組織損傷[5]。臨床上對顱腦創傷的治療主要采取手術方案,顱骨修補術是常見治療方案之一。但對手術最佳時機的選擇大部分學者尚且存在一定的爭議。有觀點認為,腦創傷是引起腦積水發生的重要原因,且伴隨病程的延長,腦積水越嚴重,可能對患者神經功能的恢復產生負面影響[6]。相關有報告提示,去骨瓣減壓術后患者顱骨可能出現大面積缺損現象,導致患者出現癲癇、眩暈、頭痛等精神癥狀表現,均可能對其神經功能的恢復產生不利影響[7]。因此,一般提倡采取早期手術治療,以保障患者的生活治療,促進神經功能的恢復。
顱腦創傷后采取早期顱骨修補術,不僅滿足患者對美觀的要求,同時有其較高的治療效果,尤其針對去骨瓣減壓術后大面積顱骨缺損患者而言,療效更佳。有研究通過接受雙額去骨瓣減壓術患者采取顱骨修補術,結果提示患者腦脊液流量改變明顯,其腦靜脈血流量顯著增加[8]。也有相關動物實驗結果表明,去骨瓣減壓術后患者顱骨的缺損對腦血流動力學的改變十分明顯,同時可能引起腦糖代謝率與氧代謝率的改變,是導致神經功能受損的重要原因。也有文獻報道顯示,顱骨修補術對患者大腦動脈及頸動脈血流動力學狀況有明顯的改善作用,可提升患者腦血流的儲備能力,促進患者神經功能的恢復,進而糾正其臨床癥狀,優化患者的認知功能,提升其生活質量[9]。此外,一般觀點認為,顱骨修補術宜在去骨瓣減壓術后3月實施,對可能伴感染患者則需適當延長。而針對顱腦創傷患者而言,則需在早期CT排除顱內相關禁忌證后,盡早實施顱骨修補術,避免顱骨大面積缺損引起嚴重病理改變,影響患者的預后水平。
總之,采用早期顱骨修補術治療顱腦創傷患者,療效顯著,且術后并發癥發生率較低,神經功能恢復情況較優,同時對提升患者的生活質量有積極的作用,且安全性較高,值得推廣。
[1]李谷,溫良,楊小鋒,等.早期顱骨修補對顱腦創傷患者預后的影響[J].中華神經外科雜志,2008,24(10):750-752.
[2]劉寧,王茂德,于學文,等.顱腦創傷術后3處顱骨缺損鈦網三維成型修補1例報告[J].中國神經精神疾病雜志,2009,35(7):438.
[3]王兆嶺,陳家焱,張秀芳,等 .早期同期顱骨修補聯合腦室-腹腔分流對腦外傷預后的影響[J].中國臨床神經科學,2010,18(6):639-643.
[4]付隆君,周華,曹紅軍,等.顱骨修補對皮層腦血流和認知功能的影響[J].臨床神經外科雜志,2012,9(6):374-375.
[5]陳金昌,謝靜義.早期顱骨修補及腦室腹腔分流治療14例重型顱腦外傷病例分析[J].實用臨床醫藥雜志,2011,15(19):152;160.
[6]駱健明,趙澤林,丁山,等.電腦塑形鈦網顱骨修補術治療顱腦外傷術后額顳部顱骨缺損[J].實用醫學雜志,2010,26(15):2 734-2 737.
[7]黃強,戴偉民,揭園慶,等.早期行腦脊液分流加顱骨修補術治療外傷性大面積顱骨缺損[J].中國臨床神經科學,2009,17(6):643-644.
[8]李社堂,郭寧原,劉晉軍,等.早期顱骨修補治療腦外傷的臨床應用價值分析[J].中國實用醫刊,2014,41(13):42-43.
[9]郭寧原,張鵬飛,劉晉軍,等.顱骨缺損修補術后皮下積液與感染的相關因素分析[J].中國實用醫刊,2010,37(8):52-53.
(收稿2014-11-07)
R651.1+1
B
1673-5110(2015)21-0088-02

