后腹腔鏡腎上腺腫瘤切除術的臨床應用
后腹腔鏡腎上腺腫瘤切除術的臨床應用
彭建1郭建軍2
(1.犍為縣人民醫院外一科, 四川 犍為 614400;2.武警四川總隊醫院泌尿科,四川 樂山 614000)
【摘要】目的探討后腹腔鏡腎上腺腫瘤切除術的可行性和臨床應用價值。方法2012年8月至2014年9月我院共實施后腹腔鏡腎上腺腫瘤切除術14例,其中左側8例,右側6例。腫瘤最大直徑2.0~5.5cm。術前有高血壓者6例控制血壓、低血鉀者4例糾正血鉀、懷疑嗜鉻細胞瘤者1例擴容治療等準備。均采用氣管插管全身麻醉,健側臥位,髂嵴上腋中線、肋緣下腋后和腋前線三孔法建立后腹腔鏡通道,據腫瘤情況分別實施腎上腺全切、部分切或腫瘤剝除手術。結果實施腎小腺腫瘤全切除術7例、部分切除術5例、腫瘤剝除術2例,平均手術時間82.5min。術中視野顯露良好,平均失血量35.2ml,除1例后腹膜穿孔損傷外,余無消化道和大血管損傷等并發癥。術后平均住院時間6天。病理結果示腎上腺無功能腺瘤5例,髓樣脂肪瘤3例,醛固酮瘤5例,嗜鉻細胞瘤1例。伴高血壓者術后完全緩解率83.3%,醛固酮瘤者術后1個月血鉀均恢復正常,隨訪3~27個月無腫瘤復發。結論直徑<6.0cm的腎上腺腫瘤行后腹腔鏡切除術視野清晰、創傷小、并發癥少。只要掌握腹腔鏡技術的要領、熟悉腎上腺周圍的解剖,就能在基層醫院廣泛開展。
【關鍵詞】腎上腺腫瘤; 后腹腔鏡; 解剖性腎上腺切除
【中圖分類號】R 736.6【文獻標志碼】A
收稿日期:( 2014-11-03; 編輯: 張文秀)
Clinical analysis of retroperitoneal laparoscopic resection of adrenal tumorPENG Jian,GUO Jianjun
(1.DepartmentofSurgery,JianweiPeople'sHospital,Jianwei614000,Sichuan)
Abstract【】ObjectiveTo explore the feasibility and summarize the clinical experience of retroperitoneal laparoscopic adrenalectomy for adrenal tumors. Methods14 cases of retroperitoneal laparoscopic adrenalectomy were performed. 8 cases were on the left side and 6 cases on the right side. The largest tumor diameter was 2.0-5.5cm. There were 6 cases with hypertension treated with control blood pressure before operation, 4 cases with hypokalemia treated with correct blood potassium before operation and 1 case suspected pheochromocytoma. The patients were treated with adrenalectomy, partial adrenalectomy or tumor decollement operation, according the tumor. Results There were 7 cases treated with adrenalectomy, 5 cases with partial adrenalectomy and 2 cases with tumor decollement operation. The average operation time was 82.5min. The average bleeding was 35.2ml. The average stay was 6 days. There were 5 cases with nonfunction adenoma, 3 cases with lipoma, 5 cases with aldosteronoma and 1 case with pheochromocytoma by pathology. ConclusionAdrenal gland neoplasms treated with retroperitoneal laparoscopic resection has clear visual fields, light trauma and less complication.
【Key words】Adrenal tumor; Retroperitoneal laparoscopy; Anatomical adrenalectomy
腎上腺腫瘤是泌尿外科常見疾病之一,手術切除是其治療的主要方法。但腎上腺疾病因其解剖位置深、與肝、胰、十二指腸以及腔靜脈、腹主動脈等重要臟器關系密切,而自身血供分支多、血供豐富,質地較脆、部分腫瘤還具有內分泌功能,采用傳統開放手術切除具有創傷大、解剖入路和顯露難、并發癥多、術后恢復慢等缺點[1],在基層醫院開展受限。目前腹腔鏡手術已成為絕大多數腎上腺腫瘤手術切除治療的首選[2]。國內張旭等[3,4]的解剖性腎上腺病灶切除方法,采用經腹膜后途徑,具有入路直接、腹腔干擾少、解剖關系清楚等優勢,已在市級以上醫院廣泛推廣應用。2012年8月至2014年9月,我院為14例患者實施了后腹腔鏡腎上腺腫瘤切除術,療效滿意,現報告如下。
1資料與方法
1.1一般資料本組14例患者,年齡33~61歲,平均42.5歲,其中男性8例,女性6例。因腰部脹痛不適就診7例,伴有高血壓6例,心慌、乏力不適4例,健康體檢發現腎上腺區占位5例。所有患者均有腎上腺區彩超、上腹部CT平掃+增強掃描結果,發現腫瘤最大直徑2.0~5.5cm,平均3.2cm;其中左側8例,右側6例。14例患者術前均無上腹部、腎臟及腎上腺區手術史。
術前均常規送血到院外行腎上腺皮質醇、皮質酮、兒茶酚胺等血清激素水平測定。診斷為嗜鉻細胞瘤患者1例,嚴格術前準備[5],行酚芐明口服控制血壓,術前3天靜脈輸液擴容,心率〉100次/min,加服普萘洛爾,準備2周后血壓、心率控制正常。診斷為醛固酮瘤患者5例,口服螺內酯、氯化鉀片或液,監測血壓仍高者加服鈣通道阻滯劑,準備5d~2w后,血壓、血鉀正常完成手術治療。
1.2手術方法均采用氣管插管全身麻醉,嗜鉻細胞瘤者行術中中心靜脈壓監測。患者健側臥位,腰部抬高。先取腋后線平行于肋緣下長約2cm皮膚斜切口,切開皮膚、皮下組織,大彎血管鉗鈍性分開腰部肌肉及腰背筋膜,食指進入鈍性擴張腹膜后間隙。向擴張的腹膜后間隙置入用無菌手套所自制的氣囊。向氣囊內充氣500ml以再次擴大腹膜后間隙,保留5min后放出。在腹膜后間隙手指引導下,分別于腋前線肋緣下和腋中線髂嵴上2.0cm處分別切開皮膚置入5mm、10mm Trocar。腋后線通道置入10mm Trocar,并7號絲線間斷縫合切口肌肉筋膜組織兩針將其固定。建立腹膜后CO2人工氣腹,設置氣腹壓力12~14mmHg。經髂嵴上Trocar置入腹腔鏡。用單極電鉤或超聲刀由膈下向下清理腹膜外脂肪組織,顯露出腎周筋膜和其內側的腹膜組織,辨清腹膜返折線后,緊鄰腰大肌縱行切開腎周筋膜,上至膈肌腳,下至腎下極對應處。于腎周脂肪囊腹側與腎前筋膜間第一個層面(圖1a)相對無血管間隙由腎中下極向上游離至膈下,內至脊柱旁,顯露出腎上腺腹側。于腰大肌筋膜與腎脂肪囊背側間相對無血管間隙游離第二個層面(圖1b),向上游離至膈下,內至脊柱旁,顯露出腎上腺背側。切開腎上極脂肪囊,于脂肪囊內游離腎上極使第一和第二間隙相通。超聲刀切除腎上腺區多余脂肪組織,利于腎上腺顯露。緊貼腎上極、內側緣小心游離腎上腺基底部,解剖出腎上腺下動脈,鈦夾鉗夾后離斷。鉗夾腎上腺周圍筋膜脂肪組織提起或挑起腎上腺,游離其內側,解剖出腎上腺中動脈、中央靜脈,hem-o-lock鉗夾后離斷(圖1c)。最后超聲刀離斷腎上腺膈面的脂肪組織和腎上腺上動脈,完整切除患側腎上腺組織。若腫瘤位于腎上腺上或下極可行腎上腺部分切除術,可直接超聲刀離斷或hem-o-lock夾鉗夾后離斷。將腎上腺腫瘤放入自制取物袋內,取出體外。再次充氣檢查創面,雙極電凝仔細止血后常規保留引流管一根由髂嵴上穿刺孔引出,拔除器械,縫合切口,結束手術。
2結果
14例手術全部成功,行腎上腺全切7例,次全切5例,單純腫瘤切除2例。手術時間45~125min,平均82.5min。術中出血20~150ml,平均35.2ml。術中發生后腹膜破裂1例,予以hem-o-lock夾閉;手術結束時發生皮下氣腫4例,自行吸收;無腸管和大血管損傷等嚴重并發癥。術后1~3d拔除血漿引流管。鼓勵患者術后1~2d即可下床活動。術后1~2d腸鳴音恢復或肛門排氣后進食。術后住院時間5~9d,平均6.5d。病理結果示腎上腺無功能腺瘤5例,髓樣脂肪瘤3例,醛固酮瘤5例,嗜鉻細胞瘤1例。隨訪3~27個月,切口均愈合良好,無腫瘤復發。伴高血壓者6例,術后5例完全緩解,緩解率83.3%,醛固酮瘤者術后1個月血鉀均恢復正常。
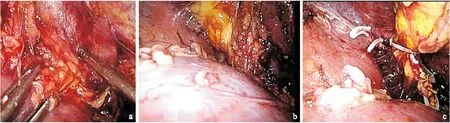
圖1后腹腔鏡腎上腺腫瘤切除順序圖示
Figure 1Retroperitoneal laparoscopic resection of adrenal tumors sequence diagrams
注:a.第一層面;b.第二層面;c.基底面
3討論
腹腔鏡腎上腺腫瘤切除術現已成為絕大多數腎上腺腫瘤手術治療的首選術式。目前最常用的腹腔鏡手術人路包括側位經腹腔途徑和側位經后腹腔途徑兩種[3], 在歐美等國家,大多數外科醫生首選經腹腔入路的腹腔鏡腎上腺切除術治療腎上腺外科疾病,主要因為腹腔內操作空間大且有明顯的解剖標志,國內張旭等[3,4]的研究發現經后腹腔人路更符合腎上腺的解剖特點,不僅能夠避開腹腔內器官而直接進入腎上腺窩進行手術,減少對腹膜的刺激和腸道損傷的可能,而且入路泌尿外科醫師熟悉,因此開展起來相對容易。我們采用此后腹腔鏡入路,有序的行腎上腺周圍的三個無血管層面解剖,最后處理腎上腺內側緣的中央靜脈,均順利完成手術。只要掌握腎上腺毗鄰解剖及該術式要領,也能于基層醫院廣泛開展后腹腔鏡腎上腺病變切除術。但開展初期,建議選擇直徑<6cm的良性腫瘤病人。一般認為腫瘤為惡性或直徑>6cm時,腫瘤表面血管豐富,組織脆弱,與周圍臟器及毗鄰大血管的解剖關系復雜,術中易出血和腫瘤破裂導致種植轉移,手術難度較大[6];也不宜選擇肥胖病人,肥胖病人腹膜后脂肪多,操作空間小,尋找腎上腺難度加大[7]。當熟悉該術式、經驗豐富后再逐步安全開展更大體積的腫瘤切除。
該術式的操作要點如下:① 手術時先從膈下整塊將腹膜外脂肪向下游離翻轉可清楚顯露腎周筋膜及腹膜返折,防止損傷腹膜,影響后腹腔的建立。② 準確識別后腹腔的解剖標志如腎周筋膜、腹膜返折、腰大肌、腎周脂肪囊、腎、下腔靜脈、腹主動脈、腎動靜脈等,有助于三個無血管區層面和腎上腺的識別。③ 尋找腎上腺為手術關鍵。我們采用張旭等[4]的方法先于腎周脂肪囊腹側與腎前筋膜間相對無血管間隙向上游離第一個層面,在其內側可見腎上腺區腹側;于腎周脂肪囊背側與腰大肌間相對無血管間隙向上游離第二個層面,顯露腎上腺背側;切開腎上極脂肪囊,顯露腎上極,完全游離與第一、二層面相通,可顯露腎上腺基底面。為更好的顯露出腎上腺及腫瘤組織,游離此三個層面后,可超聲刀去除腎上腺區多余的脂肪組織常能更好地顯露,但左側應注意不要將胰尾誤當做腎上腺。④ 腎上腺血管的處理。腎上腺主要動脈通常有3~4支,小分支可超聲刀直接分束離斷,較大血管建議使用鈦夾或hem-o-lock夾夾閉后再離斷。對于腎上腺中央靜脈,左側回流至左腎靜脈,相對長處理容易,但應防止損傷腎靜脈;右側回流至下腔靜脈長度短,為避免損傷下腔靜脈,應輕牽拉腎上腺,第一枚hem-o-lock緊鄰下腔靜脈夾閉,以后可在其外側安全的夾閉第二枚,甚至緊貼腎上腺鉗夾第三枚。對于嗜鉻細胞瘤患者,有學者認為解剖腎上腺腫瘤前先結扎中央靜脈對于術中血壓的波動有益[8,9]。⑤術前診斷為良性腫瘤而又有完整包膜者可試行腫瘤剝除術;若腫瘤位于腎上腺上、下極,估計用hem-o-lock夾距腫瘤邊緣0.5~1.0cm可安全鉗夾而又不傷及腎上腺中央靜脈者,行保留正常腎上腺組織的部分切除術。采用此方法,我們順利行腎上腺全切術7例,部分切除術5例,腫瘤剝除術2例。⑥在行腎上腺全切除術時,膈下腎上腺上極的條帶和梳狀小血管猶如一個天然牽引器,可上提腎上腺利于腎上腺的解剖定位,處理完腎上中央腺靜脈后再離斷該條帶比較合適[4]。⑦ 因腎上腺組織質脆,直接鉗夾牽拉腎上腺組織易撕裂出血,以牽拉其周圍筋膜脂肪組織為宜。⑧觀察有無出血,若有出血點可使用雙極電凝安全止血。
4結論
后腹腔鏡手術是目前治療直徑<6cm的腎上腺腫瘤的首選術式[4,10],具有創傷小,術中出血少,術后恢復快并發癥少等優勢,只要熟練掌握腎小腺及其周圍解剖與術式要領,也能在基層醫院開展應用。
【參考文獻】
[1]McLeod M K. Complications following adrenal surgery[J].J Natl Med Assoc,1991,83:161-164.
[2]Gagner M,Lacroix A,Bolte E.Laparoscopic adrenalectomy in Cushing's syndrome and pheochromocytoma[J].N Engl J Med,1992,327:1033.
[3]張旭.解剖性后腹腔鏡腎上腺切除術的手術方法和技巧[J].臨床泌尿外科雜志,2007,22(8):561-564.
[4]張旭,傅斌,郎斌,等.后腹腔鏡解剖性腎上腺切除術[J].中華泌尿外科雜志,2007,28(1):5-8.
[5]王雷.36例腹膜后腹腔鏡腎上腺腫瘤手術[J].中華內分泌外科雜志,2012,6(3):182-184.
[6]王浩,徐丹楓.后腹腔鏡在腎上腺腫瘤的應用[J].臨床泌尿外科雜志,2009,24(5):398-400.
[7]金鑫,戚裕宏,王振杰.后腹腔鏡腎上腺腫瘤切除術32例報告[J].現代醫學,2012,40(4):481-482.
[8]Mishra A K,Agarwal A,Mish S K.Laparoscopic adrenalectomy of large cystic pheochromocytoma[J].Surg Endosc,2001,15:220.
[9]黃朝友,姜睿,陳同良. 后腹腔鏡嗜鉻細胞瘤摘除術治療體會[J].西部醫學,2006,18(5):634-635.
[10] 譚朝暉,李三祥.原發性醛固酮增多癥的手術治療[J].西部醫學,2007,19(3):434-435.

