2 型糖尿病視網膜病變與糖尿病其他并發癥的相關性
陳淑惠,孟倩麗,張 敏,郭海科, 劉清洋,崔 穎,李達桔
?
2 型糖尿病視網膜病變與糖尿病其他并發癥的相關性
陳淑惠1,孟倩麗2,張敏1,郭海科3, 劉清洋1,崔穎2,李達桔1

Relation of retinopathy in patients with type 2 diabetes mellitus to other diabetic complications
Shu-Hui Chen1, Qian-Li Meng2, Min Zhang1, Hai-Ke Guo3, Qing-Yang Liu1, Ying Cui2, Da-Ju Li1

Citation:Chen SH, Meng QL, Zhang M,etal. Relation of retinopathy in patients with type 2 diabetes mellitus to other diabetic complications.GuojiYankeZazhi(IntEyeSci) 2016;16(2):309-312
摘要
目的:探討2型糖尿病視網膜病變(diabetic retinopathy, DR)與糖尿病的全身并發癥的相關性。
方法:分析2型糖尿病住院患者702例,將其分為NDR組、DR組兩組,DR組又分為非增生性糖尿病視網膜病變(non-proliferative diabetic retinopathy,NPDR)組和增生性糖尿病視網膜病變(proliferative diabetic retinopathy,PDR)組,分析DR與糖尿病大血管并發癥、糖尿病腎病(diabetic nephropathy,DN)、糖尿病周圍神經病變(diabetic peripheral neuropathy,DPN),糖尿病周圍血管性疾病(peripheral vascular disease of diabetes mellitus,PVD)、糖尿病足(diabetic foot,DF)、糖尿病酮癥酸中毒(diabetic ketoacidosis,DKA)等糖尿病并發癥的相關性。
結果:DR的發生、發展與高血壓、高血脂、頸部血管硬化、斑塊,下肢動脈硬化、斑塊,DN、DPN、DF及PVD等并發癥有關。PDR與高血壓、DPN關系密切。
結論:血管內皮損傷、微循環障礙是DR及糖尿病的全身大、小血管并發癥的共同病理基礎。糖尿病患者出現全身并發癥時,DR的患病率增加,尤其是合并高血壓、DPN時,PDR的患病率增加。所以糖尿病患者尤其是出現全身并發癥者必需定期行眼底檢查,以早期發現、早期治療DR,降低致盲率。
關鍵詞:糖尿病;糖尿病視網膜病變;糖尿病并發癥
引用:陳淑惠,孟倩麗,張敏,等.2型糖尿病視網膜病變與糖尿病其他并發癥的相關性.國際眼科雜志2016;16(2):309-312
0 引言
糖尿病視網膜病變(diabetic retinopathy, DR)是糖尿病最常見微血管并發癥之一,是嚴重的致盲性眼病。已#表示方差不齊,使用校正結果。
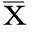
表1 NDR組與DR組下肢動脈多普勒的比較±s
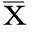
表2 NPDR組與PDR組下肢動脈多普勒的比較±s
有多項研究證明糖尿病視網膜病變與糖尿病腎病、糖尿病足等糖尿病慢性并發癥有共同的危險因素,但未見到全面分析2型糖尿病視網膜病變與糖尿病全身大、小血管并發癥相關性的文獻。本文以2型糖尿病住院患者為研究對象,分析2型糖尿病視網膜病變與全身大血管病變、糖尿病腎病(diabetic nephropathy,DN)、糖尿病周圍神經病變(diabetic peripheral neuropathy,DPN)、糖尿病周圍血管性疾病(peripheral vascular disease of diabetes mellitus,PVD)、糖尿病足(diabetic foot,DF)、糖尿病酮癥 (diabetic ketoacidosis,DKA)等糖尿病并發癥的相關性,為更好地預防和控制糖尿病視網膜病變的發生、發展提供依據。
1 對象和方法
1.1對象回顧性分析2011-07/2012-07于我院內分泌科和眼科住院的2型糖尿病患者,符合納入標準者702例,男344例,女358例。排除標準:妊娠糖尿病,糖尿病伴有醫源性庫欣綜合征、席漢氏綜合征、腎上腺性征綜合征等可能會影響分析結果的并發癥,以及因角膜、晶狀體混濁導致雙眼眼底窺不清,無法進行DR診斷;資料不全者。
1.2方法
1.2.1基本信息采集及全身檢查結果記錄患者姓名、性別、入院時年齡、糖尿病病程、入院時收縮壓(SBP)、舒張壓(DBP),通過雙下肢多普勒檢查記錄右臂血壓、左臂血壓,右踝血壓、左踝血壓,右ABI(踝肱指數)、左ABI,行頸部血管彩超、心血管彩超、雙下肢血管彩超,記錄是否合并頸動脈硬化、斑塊,主動脈硬化、下肢動脈硬化、斑塊。記錄臨床診斷是否合并糖尿病周圍神經病變(DPN)、糖尿病性周圍血管疾病(PVD)、糖尿病腎病(DN)、糖尿病足(DF)、糖尿病酮癥(DKA)、高血壓、高脂血癥。
1.2.2眼科檢查所有糖尿病患者均進行裸眼及矯正視力檢查、非接觸眼壓測量、裂隙燈顯微鏡眼前節檢查、散瞳后直接檢眼鏡下眼底檢查以及眼底彩色照相。部分患者行眼底熒光血管造影(FFA)。由有經驗的眼科醫生根據眼底檢查、眼底彩色照片及FFA進行DR的診斷與分期。
診斷標準:糖尿病診斷標準采用2010年美國糖尿病協會(American Diabetic Association,ADA)標準[1], DR診斷和分期采用2002年悉尼國際眼科學會議制訂的新的DR國際分型標準[2]。雙眼均未發現糖尿病視網膜病變者為非糖尿病視網膜病變(non-diabetic retinopathy, NDR)組,單眼或雙眼診斷為糖尿病視網膜病變者為糖尿病視網膜病變(diabetic retinopathy, DR)組,兩眼病變程度不一致者,以病變程度重眼分組;DR組又分為非增生性糖尿病視網膜病變(non-proliferative diabetic retinopathy,NPDR)組,增生性糖尿病視網膜病變(proliferative diabetic retinopathy,PDR) 組。糖尿病腎病(DN)采用中華醫學會糖尿病學會制定的標準[3]。糖尿病性周圍血管病變診斷標準[4]:(1)糖尿病患者出現不同程度的肢體缺血癥狀或有肢體缺血體征均臨床診斷為周圍血管病變;(2)下肢血管彩色多普勒超聲檢查顯示一處或多處部位有顯示血管壁硬化、內中膜增厚、或有斑塊形成,甚至管腔不同程度狹窄,均彩超診斷周圍血管病變。糖尿病周圍神經病變診斷標準[5]:(1)明確診斷為DM;(2)DPN的癥狀與體征,電生理(肌電圖)測定運動及感覺神經傳導速度;(3)除外其他原因引起的神經病變。糖尿病足診斷采用糖尿病足國際臨床指南的標準[6]。糖尿病酮癥采用王吉耀《內科學》中糖尿病酮癥酸中毒診斷標準[7]。
統計學分析:采用SPSS 16.0統計軟件。分類變量比較使用χ2檢驗,連續變量以均數±標準差表示,采用獨立樣本t檢驗,連續變量與糖尿病視網膜病變的關系使用方差分析(one-way-ANOVA)。P<0.05認為差異有統計學意義。
2 結果
2.1 DR與雙下肢多普勒的相關性
2.1.1 DR組與NDR組的下肢多普勒檢測指標比較如表1所示,組間左右臂血壓、左右踝血壓等四項指標均差異有統計學意義(P<0.05),而組間右ABI(踝肱指數)和左ABI則差異無統計學意義(P>0.05),說明血壓升高與DR的患病率增加有關。
2.1.2 NPDR組與PDR組的下肢多普勒檢測指標比較如表2所示,組間左右臂血壓、左右踝血壓等四項指標差異有統計學意義(P<0.05),而組間ABI比較則差異無統計學意義(P>0.05)。說明隨著血壓的升高,PDR患病率增加。
2.2 DR與頸部血管、心血管、雙下肢血管等硬化、斑塊的相關性
2.2.1 DR組與NDR組比較由表3可見,DR組與NDR組兩組間頸部血管硬化、斑塊及下肢動脈硬化、斑塊差異有統計學意義 (P<0.05),而組間主動脈硬化差異無統計學意義 (P>0.05)。提示DR的發生、發展與頸部血管、下肢動脈硬化、斑塊有關。

表3 頸部血管、心血管、雙下肢血管硬化、斑塊與DR的相關性分析例

表4 頸部血管、心血管、雙下肢彩超與PDR的相關性分析例

表5 糖尿病其他并發癥與DR的相關性分析例
2.2.2 NPDR組與PDR組比較由表4可見,組間頸部、心血管、雙下肢動脈硬化、斑塊差異無統計學意義(P>0.05)。
2.3 DR與糖尿病其他并發癥的相關性
2.3.1 DR組與NDR組比較如表5所示,組間糖尿病性周圍血管病變(PVD)、糖尿病性周圍神經病變(DPN)、糖尿病腎病(DN)以及糖尿病性足(DF)差異有統計學意義(P<0.05),而組間糖尿病酮癥差異無統計學意義(P>0.05)。提示糖尿病患者合并PVD、DPN、DN以及DF等并發癥時DR患病率增加。
2.3.2 NPDR組與PDR組比較如表6所示,組間糖尿病性周圍神經病變差異有統計學意義(P<0.05),而其余變量均無統計學差異(P>0.05)。可見合并DPN者PDR的患病率明顯高于非DPN者。

表6 糖尿病其他并發癥與PDR的相關性分析例
注:#:理論頻數小于5,采用Fisher exact test的結果。

表7 高脂血癥與DR的相關性分析例

表8 高脂血癥與PDR的相關性分析例
2.4 DR與高脂血癥的相關性
2.4.1 DR組與NDR組比較兩組間高脂血癥的差異有統計學意義 (P<0.05),說明高脂血癥與DR有一定的相關性(表7)。
2.4.2 NPDR組與PDR組比較兩組間高脂血癥的差異無統計學意義 (P>0.05,表8)。
3 討論
糖尿病視網膜病變是嚴重的致盲性眼病,是糖尿病的微血管并發癥之一,目前已引起內分泌和眼科醫生的高度重視。國內外已有大量研究分析糖尿病視網膜病變的危險因素,尋找控制糖尿病視網膜病變發生、發展的有效途徑。本課題組也于2011-09/2012-03對廣東省東莞市橫瀝鎮40歲及以上的居民進行糖尿病和DR的普查,結果表明男性、糖尿病病程較長、平均收縮壓高、FPG和HBA1C水平較高大大增加了糖尿病患者發生DR的風險[5]。本文以我院糖尿病住院患者為樣本,進一步分析糖尿病視網膜病變與糖尿病全身其他大、小血管并發癥的關系。
3.1 DR與血壓和血脂的關系已有多項研究證明DR與高血壓有關,尤其是與收縮壓升高關系密切[6-10]。DR與血脂水平關系的文獻研究結果不完全一致,部分研究發現DR與脂代謝異常有關,但也有研究結果表明DR的發生與血脂水平不相關。本研究結果表明,DR發生、發展與高血壓、高血脂有關,PDR組的平均臂血壓較NDR組高約25mmHg,PDR組的平均踝血壓較NDR組高約30mmHg。而且隨著血壓的升高,PDR的患病率明顯增加。高血壓可能通過影響視網膜血管內皮細胞結構和功能以及血管微循環,造成組織缺氧,最后導致靜脈擴張,新生血管生成,從而加速糖尿病視網膜病變的發生與進展[11]。有研究表明高血壓與糖尿病大血管并發癥、微血管并發癥及神經并發癥密切相關,收縮壓每降低10mmHg各種與糖尿病相關的終點事件減少12%,與糖尿病相關的死亡風險減少15%[12]。可見高血壓、高血脂是DR發生、發展的危險因素,尤其是高血壓與PDR的患病率呈正相關,所以糖尿病患者應積極控制血壓、血脂。
3.2 DR與糖尿病周圍神經病變的關系DPN的發病機制主要為長期高血糖導致醛糖還原酶(AR)活性增高,神經營養血管的基底膜增厚,微循環障礙。導致神經纖維缺血、缺氧和功能異常,促使神經營養障礙和變性而產生DPN[13-14]。可見微循環障礙是DR與DPN的共同病理基礎。鄭丹等[15]研究表明視網膜神經組織是受神經病變過程影響的,從某種意義上可以認為大致與DPN的過程相平行.本研究發現,DPN患者DR的患病率明顯高于非DPN患者,差別有統計學意義(P<0.01),且DPN與PDR的發生、發展呈正相關。所以積極控制血糖、改善微循環治療是防控DR和DPN的關鍵。
3.3 DR與頸動脈硬化、斑塊及糖尿病性周圍血管病變的關系本研究結果表明合并頸動脈硬化、斑塊,糖尿病周圍血管病變者DR的患病率升高(P<0.05)。血管內皮細胞損傷是動脈粥樣硬化發病的始動環節,其病理改變為內膜中層厚度增加,管腔狹窄,管壁順應性降低,內膜粥樣斑塊形成,致管腔進一步狹窄,甚至完全閉塞[4]。糖尿病微血管病變是糖尿病周圍血管病變的重要組成部分,特別是依賴微循環供血的器官如視網膜、腎臟和周圍神經系統。可見長期高血糖導致血管內皮細胞損傷、血管基底膜增厚,從而出現糖尿病的大血管、微血管并發癥。所以DR與頸動脈硬化、斑塊,糖尿病周圍血管病變、糖尿病腎病、糖尿病周圍神經病變相互促進、相互發展。糖尿病患者應盡早行彩色多普勒檢查,以明確循環障礙情況。
3.4 DR與糖尿病腎病的關系DR和DN都是糖尿病最常見的微血管并發癥,高血糖是它們共同的患病危險因素[16]。高血糖引起微血管病變主要通過以下幾種途徑產生:(1)糖基化終末產物(AGEs)的大量堆積;(2)多元醇通路活化;(3) 氧化應激及糖尿病時血液流變學異常等均可使腎小球系膜增殖和腎小球基底膜結構改變,通透性增加而導致DN的發生[17-18];視網膜血管周細胞凋亡,毛細血管微小血栓形成,視網膜缺血導致DR的發生[19-20]。常寶成等[21]的研究也證實,DR和DN是2型糖尿病患病率較高的慢性微血管并發癥,二者具有較好的臨床相關性。本研究發現DN者DR患病率與非DN者DR患病率有統計學差異(P<0.01),所以合并DN者應盡早行眼底檢查,以便早發現、早治療DR。
3.5 DR與下肢動脈硬化斑塊和糖尿病足的關系下肢動脈閉塞硬化癥是糖尿病常見的大血管并發癥,是糖尿病足發生、發展的重要影響因子[22]。 羅琳[23]研究結果表明,糖尿病足的相關危險因素是重度PAD、 吸煙、收縮壓高、周圍神經病變、視網膜病變。糖尿病的病程 、糖尿病腎病,視網膜病變、周圍神經病變是糖尿病足發生的獨立危險因素[24]。左紅等[25]研究表明,DF患者DR發生率顯著增高,其發生與病程、高血壓患病、糖化血紅蛋白增高、糖尿病腎病、炎癥反應及凝血功能異常等均有關。本研究表明下肢動脈硬化、斑塊,糖尿病足與DR呈正相關,與上述研究結果一致。
綜上所述,長期高血糖、高血壓導致血管內皮細胞損傷、血管基底膜增厚,是DR與糖尿病性周圍血管病變、糖尿病周圍神經病變、糖尿病腎病、糖尿病足的微血管病變及頸動脈硬化、下肢動脈硬化等大血管病變的共同發病基礎。它們相互影響,相互促進。特別是可嚴重致盲的PDR與高血壓、糖尿病周圍神經病變關系密切。所以糖尿病患者必須嚴格控制血糖、血壓、血脂,一旦出現相關并發癥,必需定期檢查眼底,以便早期發現、早期治療DR,以降低致盲率。本文PDR的樣本量較少,不可避免存在統計學上的偏倚,希望以后能擴大樣本量進一步分析PDR的危險因素。
參考文獻
1 American Diabetes Association.Standards of medical care in diabetes -2011.DiabetesCare2011;34(supplement):11-61
2 Wilkinson CP,Ferris FL, Klein RE,etal.Proposed international clinical diabetic retinopathy and diabetic macular edema disease severity scales.Ophthalmology2003;110(9):1677-1682
3 錢榮立.糖尿病臨床指南.北京:北京醫科大學出版社 2000:214-215
4 Boulton AJ. Pressue and the diabetic foot:clinical science and offloading techniques.AmJSurg2004;187(5A):17-24
5 張敏,劉清洋,孟倩麗,等. 廣東省東莞市橫瀝鎮居民2型糖尿病患者糖尿病視網膜病變危險因素分析. 中華實驗眼科雜志 2014;32(1):68-73
6 蔡永敏,楊辰華,王振濤,等.糖尿病臨床診療學.上海:第二軍醫大學出版社2006:60
7 國際糖尿病足工作組.糖尿病足國際臨床指南.北京:人民軍醫出版社 2003:6
8 王吉耀.內科學.北京:人民衛生出版社2002:983
9 謝懷林,王善潔,蔣艷華. 2型糖尿病患者發生糖尿病視網膜病變危險因素分析. 中國醫師進修雜志 2007;8(8):43-44
10 楊榕. 2型糖尿病患者糖尿病視網膜病變危險因素分析. 中國衛生統計 2006;10(5):478
11 Idoy V, Vindigni A,Chang K,etal.Prevention of Vascular and Neural Dysfunction in Diabetic Rats by C-Peptide.Science1997;227(5325):563-566
12 李建寧,周黎黎,趙迎春, 等.2型糖尿病視網膜病變的相關因素分析. 中國現代醫學雜志2007;11(22):2802-2807
13 何敏慧,李紅.2型糖尿病伴周圍神經病變患者外周血單個核細胞中醛糖還原酶mRNA水平測定.浙江醫學2004;26(3):167-200
14 相愛霞, 陳成華.糖尿病神經病變研究進展. 國外醫學·內分泌學分冊2004;24(6 ):424-425
15 鄭丹,陳松,狄浩浩,等. 糖尿病周圍神經病變與視網膜神經纖維層厚度相關性研究.中國實用眼科雜志2013;31(4):421-424
16 Frank Robert N.Potential new medical therapies for diabetic retinopathy:protein kinase Cinhibitors.AmJOphthalmol2002;133 (5): 693-698
17 Tajunisah I,Nabilah H,Reddy SC.Prevalence and risk factors for diabetic retinopathy:a study of 217 patients from University of Malaya Medical Centre.MedicalJMalaysia2007;61(4):451-456
18 Heidland A, Sebekova K, Schinzel R.Advanced glycation end products and the progressive course of renal disease.AmJKidneyDiseases2001;38 (4 Suppl 1):100-106
19 隋國良,葛在香,董硯虎.糖尿病視網膜病變的發病機制及其防治研究進展.國外醫學· 內科學分冊2000;27 (3):119-122
20 王意忠.糖尿病腎病研究進展.中國現代醫藥雜志2006;8(1):72-75
21 常寶成,趙芊許,瀛海,等. 糖尿病腎病與糖尿病視網膜病變的臨床相關性研究.中國醫師進修雜志2011;34(7):3-6
22 王玉珍,許樟榮.第五屆國際血管外科暨第一屆國際糖尿病血管病變.中華糖尿病雜志 2005;13(2):152-153
23 羅琳. 2型糖尿病足相關危險因素的臨床分析. 四川醫學2010;6(6):759-760
24 鄧利娟.2型糖尿病患者發生糖尿病足高危因素的臨床分析. 臨床內科雜志 2010;27(4):272-273
25 左紅,王述進,楊華,等.糖尿病足患者視網膜病變患病情況及相關危險因素分析.陜西醫學雜志2012;41(10):1351-1352
·臨床研究·
Foundation items:Guangdong Science and Technology Project (No.2013B021800185);the Key Project for Dongguan Science and Technology (No.20101051500102)
1Department of Ophthalmology, Dongguan People’s Hospital, Dongguan 523059, Guangdong Province, China;2Department of Ophthalmology, Guangdong General Hospital, Guangdong Eye Institute, Guangdong Academy of Medical Sciences, Guangzhou 510080, Guangdong Province, China;3Aier Eye Hospital (Zhengzhou), Aier Ophthalmological College in Central South University, Zhengzhou 450003, Henan Province, China
Correspondence to:Min Zhang. Department of Ophthalmology, Dongguan People’s Hospital, Dongguan 523059, Guangdong Province, China. zhangmin2323@126.com
Received:2015-10-10Accepted:2016-01-18
Abstract
?AIM: To investigate the correlation between systemic complications and diabetic retinopathy in the patients with type 2 diabetes mellitus.
?METHODS: Seven hundred and two hospitalized patients with type 2 diabetes were included. All patients were divided into two groups according to with or without retinopathy: NDR group and DR group. DR group was divided into group non-proliferative diabetic retinopathy (NPDR) and group proliferative diabetic retinopathy (PDR). The relation between DR and other complications of diabetes, including diabetic macrovascular complications, diabetic nephropathy (DN), diabetic peripheral neuropathy (DPN), peripheral vascular disease of diabetes mellitus (PVD), diabetic foot (DF), diabetic ketoacidosis (DKA), was analyzed.
?RESULTS: The development of DR was related to hypertension, hyperlipemia, carotid atherosclerosis and plaque, lower extremity arteriosclerosis and plaque, DN, DPN, DF and PVD. PDR was closely associated with hypertension and DPN.
?CONCLUSION: The prevalence of DR increased in the diabetic patients with systemic complications, especially, the increase of prevalence of PDR in the patients with hypertension and DPN. Vascular endothelial injury and microcirculatory disturbance are the common pathologic base for DR and other complications. Therefore, it is important to carry out the regular fundus examination in the diabetic patients, especially in those with systemic complication, in order to decrease the rate of blindness.
KEYWORDS:?diabetes mellitus;diabetic retinopathy;diabetic complications
DOI:10.3980/j.issn.1672-5123.2016.2.30
收稿日期:2015-10-10 修回日期: 2016-01-18
通訊作者:張敏,主任醫師,眼科主任,研究方向:復雜白內障的手術治療、眼病的流行病學調查.zhangmin2323@126.com
作者簡介:陳淑惠,碩士,主治醫師,研究方向:眼底病診治和眼病流行病學調查。
基金項目:作者單位:1(523059)中國廣東省東莞市人民醫院眼科;2(510080)中國廣東省廣州市,廣東省人民醫院眼科 廣東省眼病防治研究所 廣東省醫學科學院;3(450003)中國河南省鄭州市,中南大學愛爾眼科學院 鄭州愛爾眼科醫院
- 國際眼科雜志的其它文章
- Comparison of phacoemulsification parameters effect on macular thickness changes after uneventful phacoemulsification in diabetic and non-diabetic patients
- 眼前節光學斷層成像量化觀察超聲乳化術后前房深度及屈光度變化
- 顯微鏡下淚小管斷裂吻合術應用環形淚道置管的治療體會
- 角膜緣干細胞移植治療翼狀胬肉切除聯合羊膜移植術后羊膜溶解
- Ex-PRESS引流釘植入治療原發性開角型青光眼的臨床觀察
- 超聲乳化聯合房角分離術治療急性閉角型青光眼合并白內障的療效觀察

