局部晚期非小細胞肺癌三維適形放療所致急性放射性食管炎的相關因素分析
王鋒剛,樊麗妮,張永彤,王浩,王天昶
(陜西省腫瘤醫院放療一科,陜西 西安 710061)
局部晚期非小細胞肺癌三維適形放療所致急性放射性食管炎的相關因素分析
王鋒剛,樊麗妮,張永彤,王浩,王天昶
(陜西省腫瘤醫院放療一科,陜西 西安 710061)
目的 探討局部晚期非小細胞肺癌(NSCLC)三維適形放療中急性放射性食管炎(ARE)的相關影響因素。方法回顧性分析2012年1月至2014年6月期間在我院放療科接受放療的NSCLC患者61例,收集全部患者臨床資料及三維適形放療計劃物理參數。ARE采用美國腫瘤放射治療協作組(RTOG)標準,劑量體積直方圖(DVH)評估物理參數。組間比較采用χ2檢驗,變量間的相關性分析采用Spearman相關性檢驗,多因素分析采用多因素非條件Logistic回歸分析。結果全組ARE發生率為75.4%,其中1級27例,2級17例,3級2例,無4級發生。≥2級ARE發生率為31.1%。同期化療與≥2級ARE的發生密切相關(χ2=5.636,P=0.018)。食管最大劑量、平均劑量、LETT40、LETT45、LETT50、LETT55、LETT60、V40、V45、V50、V55、V60與≥2級ARE的發生具有相關性(r=0.201~0.451,P<0.05)。Logistic回歸模型顯示,同期化療和食管V55是≥2級ARE的獨立影響因素(χ2=4.201、6.566,P= 0.040、0.011)。結論同期化療明顯增加了放射性食管炎的發生;食管最大劑量、平均劑量、LETT40~60、V40~60可用來預測急性放射性食管炎的發生,其中V55是最有價值的物理參數。
非小細胞肺癌;三維適行放射治療;急性放射性食管炎;相關因素
放射治療是局部晚期非小細胞肺癌(Non-small-cell carcinoma,NSCLC)的重要治療手段,而三維適形放療(3D-CRT)是目前臨床上最常采用的放療技術。在應用三維適形放療治療NSCLC時,因為解剖關系,食管不可避免的會接受一定的照射劑量,產生不同程度的放射性食管炎(ARE),使患者的生活質量受到影響,甚至導致治療中斷,延長治療時間而影響療效[1]。因此,放射性食管炎是NSCLC放射治療順利完成的重要限制因素[2]。本研究回顧性分析61例行三維適形放療的局部晚期非小細胞肺癌患者的臨床資料,觀察急性放射性食管炎(ARE)的相關影響因素,為臨床治療提供合理的評估指標。
1 資料與方法
1.1 一般資料 收集2012年1月至2014年6月在我院接受三維適形放療的NSCLC患者的臨床資料。按照第七版國際抗癌聯盟分期標準[3],共有61例患者入組,其中男性44例,女性17例,中位年齡61歲;Ⅲa期24例,Ⅲb期37例;鱗癌41例,腺癌20例。所有患者均經病理學確診,有完整的臨床資料和放射治療計劃。
1.2 放療方法 所有患者均采用三維適形放療技術,使用熱塑膜固定體位,CT模擬掃描定位,三維適形放療計劃系統(CMS FocalPro 4.62)進行圖像數字化傳輸及三維重建。靶區定義按照國際輻射單位和測定委員會ICRU50及ICRU62號文件標準。腫瘤靶區GTV包括原發病灶及轉移淋巴結,臨床靶區CTV一般為GTV均勻外擴6~8 mm(通常鱗癌6 mm,腺癌8 mm),計劃靶區PTV為CTV上下外擴10 mm、四周各外擴5 mm。食管勾畫上界為環狀軟骨水平,下界至胃食管聯合處。所有患者均采用常規分割放療,1.8~2 Gy/次,1次/d,5次/周,處方劑量56~66 Gy,中位劑量60 Gy。放療計劃要求PTV95%體積接受100%以上的處方劑量照射,全肺V2025%~30%、V30≤18%,脊髓最大劑量≤45 Gy,心臟平均劑量≤30 Gy,食管V50≤50%,治療計劃經副主任以上醫師審核并驗證后開始執行。61例患者中有28例同期化療,化療方案采用以鉑類為主的聯合化療。根據劑量體積直方圖(DVH)比較各物理參數對放射性食管炎發生的影響。
1.3 放射性食管炎評價標準 食管急性毒副反應按照世界衛生組織(WHO)的早期反應評價標準和美國腫瘤放射治療協作組(RTOG)的急性放射損傷分級標準進行評價。食管放射性損傷評價在放療開始后3個月內進行。以≥2級急性放射性食管炎作為統計指標。
1.4 觀察指標 包括臨床因素和劑量學因素。其中臨床因素包括年齡、性別、KPS評分、臨床分期、是否同期化療。劑量學因素包括食管最大劑量、平均劑量,全周食管接受劑量>40 Gy、45 Gy、50 Gy、55 Gy、60 Gy劑量的長度(LETT40、LETT45、LETT50、LETT55、LETT60)和接受>40 Gy、45 Gy、50 Gy、55 Gy、60Gy劑量照射的食管體積百分數(V40、V45、V50、V55、V60)。
1.5 統計學方法 應用SPSS15.0統計軟件包進行數據分析,計數資料組間比較采用χ2檢驗,變量間的相關性分析采用Spearman相關性檢驗,Logistic方法進行多元回歸分析。以P<0.05為差異有統計學意義。
2 結 果
2.1 急性放射性食管炎發生情況 本組患者中共有46例發生急性放射性食管炎,總發生率為75.4%。其中1級27例,2級17例,3級2例,無4級發生。≥2級急性放射性食管炎發生率為31.1%。
2.2 相關因素分析 在臨床因素中,同期化療對≥2級急性放射性食管炎發生的影響有統計學意義,而性別、年齡、KPS評分、臨床分期對≥2級急性放射性食管炎發生的影響差異無統計學意義,詳見表1。劑量學因素中,食管最大劑量、平均劑量、LETT40、LETT45、LETT50、LETT55、LETT60、V40、V45、V50、V55、V60與≥2級急性放射性食管炎的發生具有相關性,見表2。

表1 臨床因素與≥2級急性放射性食管炎的關系(例)
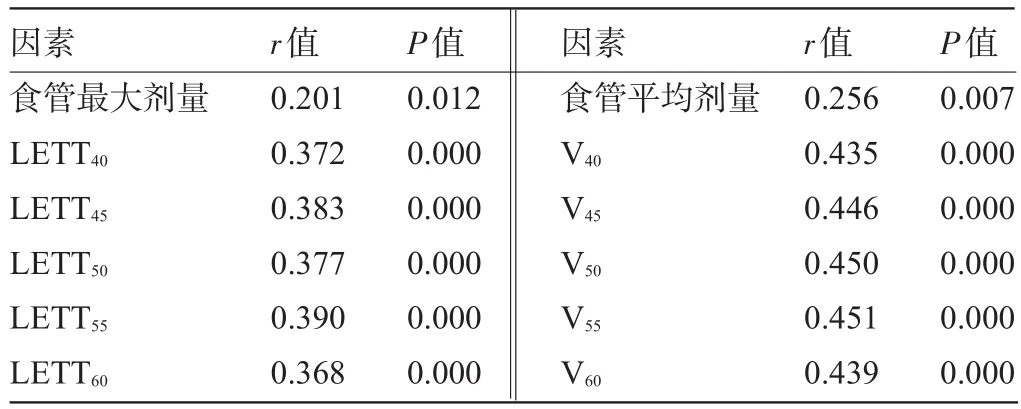
表2 劑量學因素與≥2級急性放射性食管炎的關系
2.3 多因素分析 將上述對≥2級急性放射性食管炎發生有影響的各項因素均納入Logistic回歸模型,結果顯示同期化療和食管V55是≥2級急性放射性食管炎的獨立影響因素(χ2=4.201、6.566,P=0.040、0.011),見表3。
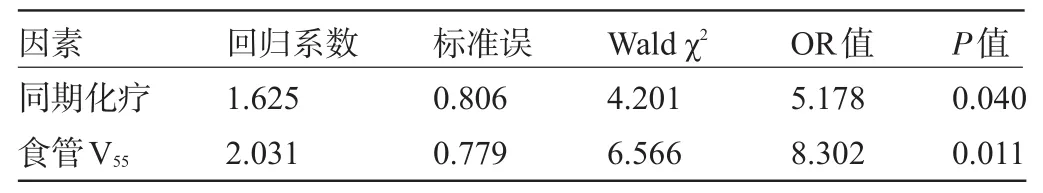
表3 ≥2級急性放射性食管炎多因素分析結果
3 討 論
急性放射性食管炎是局部晚期非小細胞肺癌放療中的重要并發癥之一[4],直接影響放射治療計劃的實施。因此確定急性放射性食管炎的相關預測因素具有重要的臨床意義。
同期放化療是目前局部晚期NSCLC的主要治療模式[5]。同期放化療較單純放療可顯著提高療效[6],但同時也導致食管的放射性損傷明顯增加,且發生時間提前,持續時間延長。O′Rourke等[7]的Meta分析結果顯示,與單純放療相比,同期放化療顯著降低了患者的死亡風險(HR 0.71,95%CI 0.64~0.80),但急性食管炎的發生風險明顯增加(RR 1.76;95%CI 1.34~2.31);同期放化療較序貫放化療,可使患者的2年總生存率提高10%,但急性食管炎的發生率增加約5倍。本研究結果顯示,單純放療與同期放化療≥2級急性放射性食管炎的發生率分別為18.2%和46.4%,同期化療明顯增加了急性放射性食管炎的發生率;多因素分析顯示同期化療是≥2級急性放射性食管炎的獨立影響因素。RTOG9410試驗顯示在采用放化療綜合治療非小細胞肺癌時,發生3級以上非血液毒性的比例分別為:同步放化療48%,序貫放化療30%,同步化療加超分割放療62%,且最主要的毒性反應為食管炎[8]。Palma等[1]報道,在1 082例非小細胞肺癌行同期放化療時,50.2%的患者發生≥2級的放射性食管炎。田丹丹等[9]的研究發現,局部晚期NSCLC在采用序貫放化療、單純放療和同期放化療時,發生≥2級急性放射性食管炎的比例分別為13.3%、14.1%和28.7%;單純放療與序貫放化療時放射性食管炎的發生率相似,但同期放化療時放射性食管炎的發生率明顯增加;多因素分析顯示化療是影響放射性食管炎的獨立危險因素。與本研究結果基本一致。
近年來,隨著放射性損傷研究的不斷深入,應用各種劑量參數、體積參數來預測放射性食管損傷的文獻不斷增多。但不同的研究者觀察的側重面不同,所選取的預測指標也不盡一致。大多數文獻中提及的參數主要包括食管的平均劑量、最大劑量、被照射食管長度、全周食管接受一定劑量照射的長度(LETTx)、接受一定劑量照射的食管體積百分數(Vx)等[1,9-13]。其中平均劑量、LETTx、Vx在多個研究中均被發現有預測性價值。因此本研究選取了食管平均劑量、最大劑量、V40、V45、V50、V55、V60、LETT40、LETT45、LETT50、LETT55、LETT60與急性放射性食管炎進行分析。本研究中≥2級急性放射性食管炎發生率為31.8%,與多數文獻報道結果相似。在相關性分析中,本研究結果提示食管平均劑量、最大劑量、V40、V45、V50、V55、V60、LETT40、LETT45、LETT50、LETT55、LETT60與≥2級急性放射性食管炎的發生具有較好的相關性。多因素分析提示食管V55是預測≥2級急性放射性食管炎的最有價值的物理因素。呂冬婕等[14]的研究發現,食管接受的平均劑量(MED)、LETT40~60、V40~60均與急性食管炎的發生存在正相關關系,對2級以上急性食管炎的發生均具有較好的預測性;多因素分析結果顯示,V55是預測急性放射性食管炎最有價值的指標,當V55>26%時可能會明顯增加2級和3級急性放射性食管炎的發生率。田丹丹等[9]發現,食管平均劑量、最大劑量、食管V40~60、LETT45和LETT50與2級和3級急性放射性食管炎的發生具有相關性。食管平均劑量和最大劑量越高、食管LETT45和LETT50越長、V40~60越大,則≥2級急性放射性食管炎的發生率越高;多因素分V45是≥2級急性放射性食管炎發生的獨立危險因素。張自成等[15]報道,非同步放化療時,食管V55是≥2級急性放射性食管炎的影響因素;同步放化療時,食管V35是≥2級急性放射性食管炎的影響因素。根據上述研究結果,V55可能是比較合適的預測≥2級急性放射性食管炎的指標。
綜上所述,在局部晚期非小細胞肺癌放射治療過程中有可能會發生比較嚴重的急性放射性食管炎,而同期化療會明顯增加急性放射性食管炎的發生率;食管平均劑量、最大劑量、V40~60、LETT40~60可用來預測急性放射性食管炎的發生,其中食管的V55有可能是最有價值的物理參數。
[1]Palma DA,Senan S,Oberije C,et a1.Predicting esophagitis after chemoradiation therapy for non-small cell lung cancer∶an individual patient data Meta-analysis[J].Int J Radiat Oncol Biol Phys,2013,87 (4)∶690-696.
[2]Bar-Ad V,Leiby B,Witek M,et a1.Treatment-related acute esophagitis for patients with locoregionally advanced non-small cell lung cancer treated with involved-field radiotherapy and concurrent chemotherapy[J].Am J Clin Oncol,2014,37(5)∶433-437.
[3]Sobin LH,Gospodarowicz MK,Wittekind CH.International union against cancer(UICC).TNM Classification of malignant tumours [M].7thed.New York∶Wiley-Blackwell,2009.
[4]Palma DA,Senan S,Oberije C,et al.Predicting esophagitis after chemoradiation therapy for non-small cell lung cancer∶an individual patient data meta-analysis[J].Int J Radiat Oncol Biol Phys,2013,87 (4)∶690-696.
[5]Sher DJ,Koshy M,Liptay MJ,et al.Influence of conformal radiotherapy technique on survival after chemoradiotherapy for patients with stageⅢnon-small cell lung cancer in the National Cancer Data Base [J].Cancer,2014,120(13)∶2060-2068.
[6]盧志平.三維適形放療同步化療治療晚期非小細胞肺癌45例臨床療效觀察[J].海南醫學,2013,24(5)∶653-655.
[7]O′Rourke N,Roque IFM,Farre Bernado N,et a1.Concurrent chemoradiotherapy in non-small cell lung cancer[J].Cochrane Database Syst Rev,2010,6∶CD002140.
[8]Curran WJ,Scott C,Langer C,et a1.PhaseⅢcomparison of sequential vs concurrent chemoradiation for patients with unresected stageⅢnon-small lung cancer(NSCLC)∶initial report of radiation therapy oncology group(RTOG)9410[J].Proc Amsoc Clin Oncol,2000, 19∶1891a.
[9]田丹丹,王玉祥,邱嶸,等.局部晚期非小細胞肺癌三維適形放療所致放射性食管炎的相關因素[J].中華放射醫學與防護雜志,2014, 34(9)∶678-682.
[10]顧濤,華海俠,付占昭,等.三維適行放療治療非小細胞肺癌所致放射性食管炎的多因素分析[J].中華腫瘤雜志,2011,33(11)∶868-871.
[11]祝淑釵,崔彥莉,李娟,等.非小細胞肺癌三維適行放療后急性放射性食管炎相關劑量學因素分析[J].中華放射醫學與防護雜志, 2010,30(1)∶50-53.
[12]Bar-Ad V,Leiby B,Witek,et a1.Treatment-related acute esophagitis for patients with locoregionally advanced non-small cell lung cancer treated with involved-field radiotherapy and concurrent chemotherapy[J].AM J Clin Oncol,2014,37(5)∶433-437
[13]Huang EX,Bradley JD,EI Naqa I,et al.Modeling the risk of radiation-induced acute esophagitis for combined Washington University and RTOG trial 93-11 lung cancer patients[J].Int J Radiat Oncol Biol Phys,2012,82(5);1674-1679.
[14]呂冬婕,王瀾,韓春,等.局部晚期非小細胞肺癌同期放化療所致急性食管損傷相關因素分析[J].中華放射醫學與防護雜志,2010,30 (2)∶185-189.
[15]張自成,和勁光,李寶生,等.非小細胞肺癌適形放射治療中急性放射性食管炎影響因素的研究[J].中華放射醫學與防護雜志,2011, 31(5)∶559-564.
Related factorsofacute radiation esophagitisin localadvanced non-smallcelllung cancer after three-dimensional conformal radiotherapy.
WANG Feng-gang,FAN Li-ni,ZHANG Yong-tong,WANG Hao,WANG Tian-chang.First Department of Radiation Oncology,Shaanxi Provincial Tumor Hospital,Xi’an 710061,Shaanxi,CHINA
ObjectiveTo analyze the related factors for acute radiation esophagitis(ARE)in patients with local advanced non-small cell lung cancer(NSCLC)treated by three-dimensional conformal radiotherapy.MethodsA retrospective analysis was performed on the clinical and dosimetric parameters of 61 NSCLC patients treated in our hospital from January 2012 to June 2014.ARE was evaluated with Radiation Therapy Oncology Group(RTOG)standard, and the dosimetric parameters were estimated by dose volume histogram(DVH).The correlation of the variables were evaluated by Spearman analysis.Comparison among groups was performed by χ2test,and multi-factor non-conditional logistic regression was used for multivariate analysis.ResultsIn the 61 patients,the incidence of ARE was 75.4%,including 27 cases at grade 1,17 cases at grade 2,2 cases at grade 3,with no case of grade 4.The incidence of ARE of≥grade 2 was 31.1%.Univariate analysis showed concurrent radiochemotherapy was correlated with≥grade 2 ARE(χ2= 5.636,P=0.018).Spearman analysis showed the maximum and mean dose of esophagus,the LETT40,LETT45,LETT50,LETT55,LETT60,V40,V45,V50,V55and V60of esophagus were correlated with≥grade 2 ARE(r=0.201~0.451,P<0.05). Logistic regression model showed that concurrent radiochemotherapy and V55of esophagus were the independent factors of≥2 grade ARE(χ2=4.201,6.566,P=0.040,0.011).ConclusionConcurrent radiochemotherapy increases the incidence of ARE significantly.The maximum and mean dose of esophagus,LETT40~60,V40~60of esophagus could be used to predict≥2 gradeARE,in which V55is of greater importance.
Non-small cell lung cancer(NSCLC);Three-dimensional conformal radiotherapy;Acute radiation esophagitis(ARE);Related factors
R734.2
A
1003—6350(2016)03—0395—03
2015-06-26)
王鋒剛。E-mail:wfg017@163.com
doi∶10.3969/j.issn.1003-6350.2016.03.018

