血尿酸及其他相關因素對糖尿病微血管并發癥的影響
王曉紅
黑龍江省大慶油田總醫院(黑龍江 大慶 163000),E-mail:84167599@qq.com
?
血尿酸及其他相關因素對糖尿病微血管并發癥的影響
王曉紅
黑龍江省大慶油田總醫院(黑龍江 大慶 163000),E-mail:84167599@qq.com
摘要:目的探討血尿酸及其他相關因素對糖尿病微血管并發癥的影響。方法選取2014年1月—2014年12月我院門診及住院糖尿病病人100例,分為血尿酸正常組(NUA)和血尿酸升高(HUA)組,分別測定血糖、血脂、C反應蛋白(CRP)、白介素-1(IL-1)、白介素-(IL-2)、白介素-6(IL-6)、白介素-8(IL-8)、腫瘤壞死因子-α(TNF-α)等相關因素,應用統計學方法進行相關性分析。結果HUA組糖尿病腎病、糖尿病周圍神經病變發生率高于NUA組。結論血尿酸增高與糖尿病微血管并發癥的發生密切相關;高尿酸血癥可能通過C-RP、TNF、IL-6、IL-8引起糖尿病的微血管并發癥的發生和發展。
關鍵詞:糖尿病;尿酸;微血管并發癥;相關因素
收集2014年1月—2014年12月內分泌科門診和住院糖尿病病人,并按血尿酸水平分為血尿酸正常組(NUA)和血尿酸升高(HUA)組。測定肝腎功能、血糖、血脂、血尿酸、糖化血紅蛋白(HbA1c)、C反應蛋白(CRP)、白介素-1(IL-1)、白介素-2(IL-2)、白介素-6(IL-6)、白介素-8(IL-8)、腫瘤壞死因子-α(TNF-α);測量血壓、身高、腰圍、臀圍,行眼底熒光造影、肌電圖、腎小球濾過率檢查。
1資料與方法
1.1研究對象選擇2014年1月—2014年12月我院內分泌科門診和住院的糖尿病病人100例。參照1999年WHO診斷標準。男62例,女48例,年齡58歲±11歲(36歲~78歲)。按血尿酸(SUA)水平分為血尿酸正常(NUA)組,血尿酸升高(HUA)組。本研究以SUA>420 μmol/L為升高。
1.2方法病人晚餐后禁食10 h~14 h,次日清晨抽血、留尿,分別測定肝腎功能、電解質、空腹血糖(FPG)、三酰甘油(TG)、總膽固醇(TC)、高密度脂蛋白(HDL-C)、低密度脂蛋白(LDL-C)、SUA。用日立公司7170A型全自動生化儀;糖化血紅蛋白用果糖胺比色法,伊利康生物技術公司;CRP用美國貝殼曼特種蛋白分析儀IMMAGE; IL-1、IL-2、IL-6、IL-8、TNF放免法,解放軍總醫院放免所試劑盒,強生公司的全自動免疫診斷儀化學發光法。測量身高、體重、腰圍、臀圍,休息5 min以上測血壓3次取平均值,做眼底熒光造影、肌電圖、腎小球濾過率。
1.3診斷標準糖尿病視網膜病變(DR)診斷參照2002年悉尼糖尿病視網膜病變國際臨床分級標準、糖尿病腎病(DN)的診斷參照《糖尿病腎病防治專家共識(2014年版)》,糖尿病周圍神經病變(DPN)的診斷參照2009年《中國糖尿病周圍神經病變診療規范》。
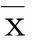
2結果
2.1HUA組和NUA組病人一般情況(見表1)兩組病人年齡、性別、糖尿病病程、FPG、HbA1c比較差異無統計學意義(P>0.05)。

表1 兩組病人的一般情況
2.2兩組血脂、體重指數(BMI)、腰臀比(WHR)、血壓(BP)比較(見表2)兩組血壓及有關肥胖指標比較有統計學意義(P<0.05)。在血脂方面,HUA組TG、TC均高于NUA組(P<0.05),HUA組HDL-C低于NUA組(P<0.05)。

表2 兩組血脂、體質指數、腰臀比、血壓比較
2.3兩組炎性因子分析(見表3)
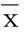
表3 兩組炎性因子分析(±s)
2.4兩組微血管并發癥發病率HUA組微血管并發癥發生率高于NUA組(見表4)。

表4 兩組微血管并發癥發病率比較 %
3討論
尿酸是嘌呤代謝的最終產物,近年來的研究發現,高尿酸血癥除了能引起痛風性關節炎和腎結石外,還可作為糖尿病血管病變的危險因素和預告因子。高尿酸血癥的患病率迅速上升,并隨年齡增加而升高。
多數學者認為血尿酸水平與多種因素有關,包括肥胖、高血壓病、脂代謝紊亂、糖耐量異常、凝血失衡等,即代謝綜合征密切相關[1]。本研究表明糖尿病病人高尿酸組高血壓、肥胖指標、脂代謝紊亂明顯高于尿酸正常組,提示高尿酸血癥與高血壓密切相關,尿酸是高血壓獨立危險因素,可作為高血壓的預測指標;高尿酸血癥合并DM時血脂紊亂嚴重,高尿酸血癥與糖尿病相互影響,促進了血管并發癥的發生、發展。
2型糖尿病存在胰島素抵抗,常常伴有高尿酸血癥。Bo等[2]分析發現高尿酸血癥組病人的年齡較大,伴有較高的BMI、BP、TG、HbA1c,而HDL-C降低。本研究發現高尿酸組WHR、視網膜病變、腎臟病變、神經病變發病率均較尿酸正常組升高,高尿酸血癥可加速DM病人微血管病變的發生和發展。人體內尿酸主要經腎臟排泄,糖尿病腎病時,由于微血管病變導致腎小球硬化癥,使腎小球濾過率下降,尿酸排泄減少,導致高尿酸血癥;而高尿酸血癥時,尿酸鹽在腎髓質和錐體沉積導致腎間質性炎癥和血管損害,導致尿酸性腎病[3-4]。因此,糖尿病腎病腎功能損害是雙重性的。故腎功能的損害程度較糖尿病無高尿酸血癥更嚴重。血尿酸結晶沉積于視網膜小動脈可損害動脈內膜,引起動脈硬化,加重糖尿病視網膜病變。尿酸鹽結晶引起的炎癥及免疫反應所導致的細胞組織損害決定于該細胞和組織自身的抗氧化能力及其免疫防御能力。因為周圍神經抗氧化能力弱,糖尿病周圍神經病變較易發生[5]。
T2DM的微血管并發癥的機制復雜,可能與多元通路活性增高,蛋白糖基化終末產物形成增加,蛋白激酶C激活以及己糖胺通路活性增高有關。血尿酸可作為糖尿病病人腎損害的預示指標,高尿酸血癥可加速糖尿病病人腎臟病變的發生和發展。
本研究還發現高尿酸組的CRP、TNF、IL-6、IL-8均高于尿酸正常組,說明尿酸與炎性因子存在相關性。Freeman等[6]研究發現糖尿病病人血循環中CRP水平升高,參與血管內皮損傷和炎性反應,可能是血管并發癥于CRP相關的原因。糖尿病血管并發癥和血尿酸通過CRP、TNF-α、IL-6、IL-8聯結,高尿酸血癥組可能通過CRP、TNF-α、IL-6、IL-8引起糖尿病的微血管并發癥發生和發展。
高尿酸引起糖尿病血管并發癥的機制尚不明確,但是高尿酸組的血管并發癥發病率升高是共識。預防糖尿病工作中除了注意糖代謝、脂代謝紊亂,減輕體重,控制血壓,也應注意尿酸的代謝。通過降低血尿酸水平,抑制炎癥反應從而減少糖尿病的血管并發癥發生和發展。
參考文獻:
[1]張振文.痛風的危險因素[J].國外醫學:內分泌學分冊,1997,17:145.
[2]Bo S,Cavallo-Perin P,Gentile L,et al.Hypouricemia and hypericemia in type 2 diabetes:two different phenotypes[J].Eur J Clin Invest,2001,31(1):318-321.
[3]吳學兵,孫文化,錢雅琴,等.血尿酸降低對2型糖尿病早期腎損害的診斷價值[J].蚌埠醫學院報,2006:31(1):87-88.
[4]莊宏.高尿酸血癥及老年人原發性痛風研究[J].中華老年學雜志,1993,12(5):314-315.
[5]Greene DA,Stevens MJ.Glucose-induced oxidative stress and pro-grammed cell death in diabetic neuropathy[J].Eur J Pharmacol,1999,375:217-223.
[6]Freeman DJ,Norrie J,Sattar N,et al.Pravastatin and the development of diabets mellites:evidens for a protective treament effect in the west of Soctland Cornary Prevention Studay[J].Cirtion,2001,103:257-259.
(本文編輯王雅潔)
(收稿日期:2015-01-26)
中圖分類號:R587R255
文獻標識碼:B
doi:10.3969/j.issn.1672-1349.2016.05.034
文章編號:1672-1349(2016)05-0549-02

