2型糖尿病對(duì)肝硬化患者發(fā)生原發(fā)性肝癌的發(fā)生率及預(yù)后的影響分析
董振嶺
【摘要】 目的:觀察2型糖尿病(T2DM)對(duì)肝硬化患者發(fā)生原發(fā)性肝癌的發(fā)生率及對(duì)患者預(yù)后的影響。方法:臨床納入2010年1月-2011年1月本院收治的肝硬化患者188例,其中86例患者合并有T2DM,102例患者為單純肝硬化。對(duì)所有患者進(jìn)行定期隨訪,每半年對(duì)患者進(jìn)行腹部B超以及血清腫瘤標(biāo)志物的檢查。隨訪時(shí)間至2012年12月。Logistic回歸分析影響肝硬化患者發(fā)生原發(fā)性肝癌的相關(guān)因素。觀察隨訪期間患者原發(fā)性肝癌的發(fā)生情況。結(jié)果:肝硬化合并T2DM組患者中位隨訪時(shí)間為21.6個(gè)月,單純肝硬化組患者中位隨訪時(shí)間為23.1個(gè)月。單因素分析發(fā)現(xiàn)男性、年齡>60歲、T2DM、BMI≥28 kg/m2、吸煙史、飲酒史等均是導(dǎo)致肝硬化患者發(fā)生原發(fā)性肝癌的重要因素(P<0.05)。多元Logistic回歸分析發(fā)現(xiàn)性別、年齡、T2DM、BMI、吸煙史、飲酒史等均是導(dǎo)致肝硬化患者發(fā)生原發(fā)性肝癌的獨(dú)立危險(xiǎn)因素(P<0.05)。肝硬化合并T2DM組患者原發(fā)性肝癌的臨床發(fā)病率為17.44%(15/86);單純肝硬化組患者原發(fā)性肝癌的臨床發(fā)病率為7.84%(8/102),比較差異有統(tǒng)計(jì)學(xué)意義[P<0.05,RR=2.480,95%CI(1.247,6.176)]。原發(fā)性肝癌患者中糖尿病的病程為(8.72±2.32)年,非原發(fā)性肝癌患者中糖尿病的病程為(4.70±0.59)年,比較差異有統(tǒng)計(jì)學(xué)意義(P<0.05)。結(jié)論:肝硬化患者發(fā)生原發(fā)性肝癌與多因素有關(guān),其中T2DM是造成肝硬化患者發(fā)展為原發(fā)性肝癌的獨(dú)立危險(xiǎn)因素之一,能夠顯著增加肝硬化患者發(fā)生原發(fā)性肝癌的風(fēng)險(xiǎn),同時(shí)與T2DM的病程存在密切的聯(lián)系。
【關(guān)鍵詞】 2型糖尿病; 肝硬化; 原發(fā)性肝癌; 預(yù)后; 相關(guān)性
【Abstract】 Objective:To observe the effect of type 2 diabetes mellitus (T2DM) in patients with liver cirrhosis incidence of hepatocellular carcinoma and the influence on prognosis of the patients. Method: 188 patients with cirrhotic in our hospital from January 2010 to January 2011 were selected, including 86 patients with T2DM, 102 patients with liver cirrhosis. Regular follow-up was performed for all patients, each half of the patients undergoing abdominal B ultrasound and serum tumor standard physical examination. Follow-up to December 2012. Logistic regression was used to analyze the factors related to the occurrence of PHC cirrhosis of liver. It was observed during the follow-up of patients with primary liver cancer cases. Result: The liver cirrhosis with T2DM median follow-up time was 21.6 months, simple cirrhosis median follow-up time was 23.1 months. Single factor analysis showed that male gender, older than 60 years old, T2DM, body weight (BMI) ≥28 kg/m2, smoking history, drinking history were all the important factors leading to the development of hepatocellular carcinoma in patients with liver cirrhosis (P<0.05). Multivariate Logistic regression analysis showed that the sex, age, T2DM, BMI, smoking history, drinking history were independent risk factors of HCC in cirrhosis patients (P<0.05). In addition, liver cirrhosis with T2DM group patients with primary liver cancer incidence rate was 17.44% (15/86), simple cirrhosis group in patients with primary liver cancer incidence rate was 7.84% (8/102), the difference was statistically significant [P<0.05, RR=2.480, 95%CI(1.247,6.176)]. In addition, primary hepatocellular carcinoma in patients with diabetes duration for (8.72±2.32) years, non primary hepatocellular carcinoma in patients with diabetes duration for (4.70±0.59) years, the difference was significant (P<0.05). Conclusion: Primary hepatocellular carcinoma is related to many factors in cirrhosis patients, which is caused by the development of T2DM in patients with cirrhosis of the liver is one of the independent risk factors of primary liver cancer, cirrhosis can significantly increase the risk of primary liver cancer, and which is closely related with the course of T2DM.
【Key words】 Type 2 diabetes mellitus; Liver cirrhosis; Hepatocellular carcinoma; Prognosis; Correlation
First-authors address:The Drug Administration Hospital in Guangzhou,Guangzhou 510000,China
doi:10.3969/j.issn.1674-4985.2016.07.013
目前,我國各類癌癥的發(fā)病率均呈現(xiàn)不斷上升的趨勢(shì)。其中,原發(fā)性肝癌屬于消化系統(tǒng)最為多見的一類腫瘤。研究顯示,我國原發(fā)性肝癌的發(fā)病率明顯高于全球平均水平,其發(fā)病可能與地區(qū)、飲酒、環(huán)境等因素相關(guān)[1-2]。手術(shù)治療是目前臨床治愈原發(fā)性肝癌最為有效的方法。關(guān)于導(dǎo)致原發(fā)性肝癌發(fā)生的因素,目前臨床研究較多。其中,有研究認(rèn)為2型糖尿病(Diabetes mellitus type2,T2DM)亦是導(dǎo)致患者發(fā)生原發(fā)性肝癌的重要危險(xiǎn)因素[3-4]。為進(jìn)一步探討T2DM對(duì)肝硬化患者發(fā)生原發(fā)性肝癌的影響及其預(yù)后,筆者對(duì)臨床188例肝硬化患者進(jìn)行了臨床資料的回顧性分析,現(xiàn)報(bào)告如下。
1 資料與方法
1.1 一般資料 本研究納入2010年1月-2011年
1月本院收住入院的肝硬化患者188例,其中86例患者合并有T2DM,102例患者為單純肝硬化。T2DM臨床診斷標(biāo)準(zhǔn)參考符合2010年版中國2型糖尿病防治指南中T2DM的診斷標(biāo)準(zhǔn)。
1.2 納入標(biāo)準(zhǔn) (1)臨床診斷符合肝硬化臨床診斷標(biāo)準(zhǔn)者,其中包括致病因素乙型肝炎病毒(HBV)、丙型肝炎病毒(HCV)感染患者;(2)入組前無肝癌證據(jù),原發(fā)性肝癌臨床診斷標(biāo)準(zhǔn)參考年中國肝癌協(xié)會(huì)專業(yè)委員會(huì)2000年制定的相關(guān)臨床診斷標(biāo)準(zhǔn)。
1.3 排除標(biāo)準(zhǔn) (1)不符合肝硬化診斷標(biāo)準(zhǔn)者;(2)入組時(shí)確診為原發(fā)性肝癌或高度懷疑原發(fā)性肝癌者;(3)入組時(shí)合并有其他系統(tǒng)腫瘤者;(4)臨床隨訪時(shí)間短于1年的患者;(5)合并有甲型肝炎病毒(HAV)、丁型肝炎病毒(HDV)感染的患者。
1.4 方法 對(duì)所有患者進(jìn)行定期隨訪,每半年對(duì)患者進(jìn)行腹部B超以及血清腫瘤標(biāo)志物的檢查,隨訪時(shí)間至2012年12月。觀察隨訪期間患者原發(fā)性肝癌的發(fā)生情況。
1.5 統(tǒng)計(jì)學(xué)處理 采用SPSS 17.0統(tǒng)計(jì)學(xué)軟件進(jìn)行數(shù)據(jù)分析,計(jì)量資料以(x±s)表示,比較采用兩樣本t檢驗(yàn),計(jì)數(shù)資料以百分率表示,比較采用 字2檢驗(yàn),采用Kaplan-Meier分析肝癌累計(jì)發(fā)病率,同時(shí)進(jìn)行Log-rank檢驗(yàn),影響肝硬化患者發(fā)生原發(fā)性肝癌的多因素分析采用Logistic回歸模型,以P<0.05表示差異有統(tǒng)計(jì)學(xué)意義。
2 結(jié)果
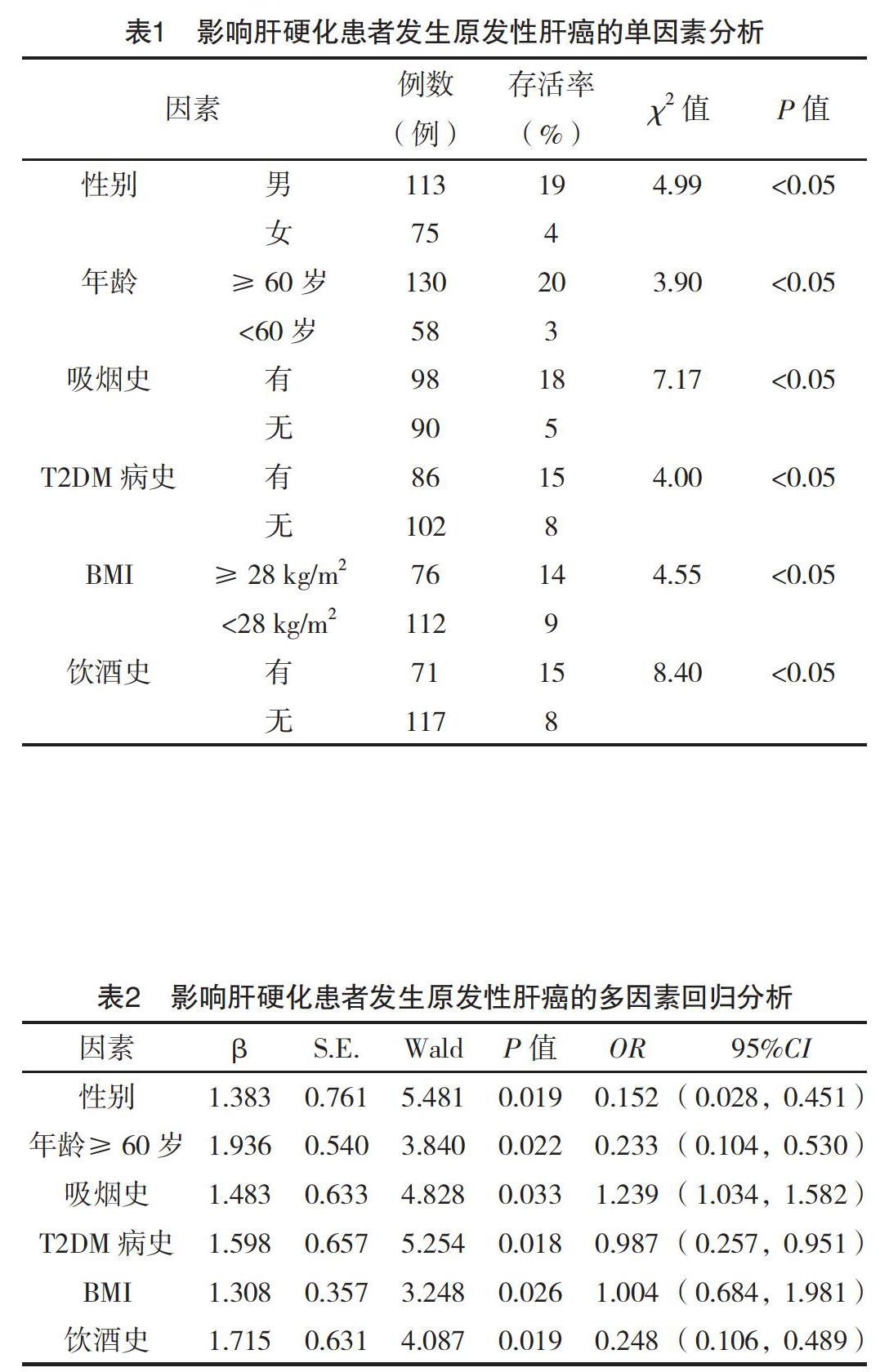
2.1 影響肝硬化患者發(fā)生原發(fā)性肝癌的單因素分析 單因素分析發(fā)現(xiàn)男性、年齡≥60歲、T2DM、BMI≥28 kg/m2、既往有吸煙史、既往有飲酒史等均是導(dǎo)致肝硬化患者發(fā)生原發(fā)性肝癌的重要因素(P<0.05),見表1。
2.2 影響肝硬化患者發(fā)生原發(fā)性肝癌的多因素回歸分析 Logistic回歸分析結(jié)果顯示,性別、年齡、T2DM、BMI、吸煙史、飲酒史等均是導(dǎo)致肝硬化患者發(fā)生原發(fā)性肝癌的獨(dú)立危險(xiǎn)因素(P<0.05),見表2。
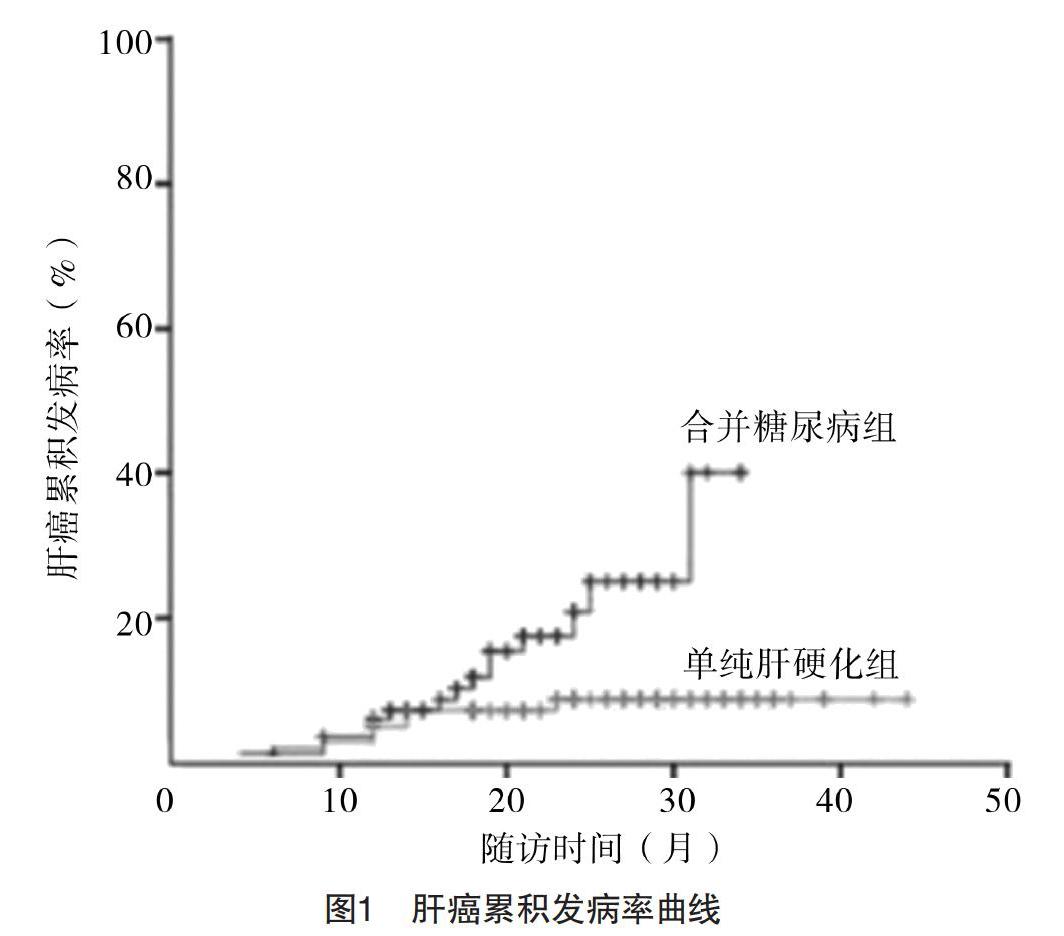
2.3 T2DM合并肝硬化患者發(fā)生原發(fā)性肝癌情況分析 肝硬化合并T2DM組患者原發(fā)性肝癌的臨床發(fā)病率為17.44%(15/86);單純肝硬化組患者原發(fā)性肝癌的臨床發(fā)病率為7.84%(8/102),差異有統(tǒng)計(jì)學(xué)意義[P<0.05,RR=2.480,95%CI(1.247,6.176)]。兩組肝癌累積發(fā)病率曲線呈明顯分離(P=0.017),見圖1。
2.4 T2DM對(duì)肝硬化患者預(yù)后的影響 T2DM合并肝硬化患者,隨訪期間死亡率為11.63%(10/86),單純肝硬化患者,隨訪期間死亡率為6.86%(7/102),差異無統(tǒng)計(jì)學(xué)意義( 字2=1.28,P>0.05)。
2.5 T2DM病程與原發(fā)性肝癌發(fā)生關(guān)系分析 86例T2DM合并肝硬化的患者中,T2DM病程不詳。其余患者中,發(fā)生原發(fā)性肝癌的患者糖尿病平均病程為(8.72±2.32)年,未發(fā)生原發(fā)性肝癌的患者糖尿病平均病程為(4.70±0.59)年,差異有統(tǒng)計(jì)學(xué)意義(t=10.62,P<0.05)。
3 討論
目前,全球原發(fā)性肝癌的發(fā)生率均較20年前有了顯著升高。據(jù)研究顯示,美國1981-1983年的原發(fā)性肝癌發(fā)生率為1.3/100 000,而1996-1998年,原發(fā)性肝癌的發(fā)生率提高到了3/100 000[5]。對(duì)于導(dǎo)致原發(fā)性肝癌發(fā)病率升高的原因,尚無明確的解釋。但是,目前研究認(rèn)為病毒性肝炎、酒精性肝炎以及一些能夠?qū)е赂伟┌l(fā)生的危險(xiǎn)性因素(包括肝硬化、非酒精性脂肪肝等),均與原發(fā)性肝癌的發(fā)生存在一定的聯(lián)系[6-7]。隨著研究的深入,亦有學(xué)者提出DM與原發(fā)性肝癌的發(fā)生存在密切的聯(lián)系。有研究顯示,原發(fā)性肝癌患者中,既往有糖尿病病史的患者占到無糖尿病病史患者的4倍[8-9]。此外,還有研究顯示,DM與原發(fā)性肝癌發(fā)病的RR為2.060 [95%CI(1.010,4.190)],而在沒有肝炎和肝硬化的患者中,DM與原發(fā)性肝癌的RR為1.350 [95%CI(0.410,4.430)],提示DM能夠提高肝炎以及肝硬化患者發(fā)生原發(fā)性肝癌的發(fā)病率[10-12]。在一項(xiàng)大樣本病例隊(duì)列研究中,DM只在HCV患者組中存在較大的差異,而在HBV、酒精性肝炎患者中并無明顯的差異[13]。本研究中,T2DM能夠增加原發(fā)性肝癌的生,其增加肝硬化患者肝癌的發(fā)病率[RR=2.480,95%CI(1.247,6.176)],與研究文獻(xiàn)[14]結(jié)果一致。
分析T2DM對(duì)肝硬化患者預(yù)后的影響,筆者發(fā)現(xiàn)兩組患者間的差異并無統(tǒng)計(jì)學(xué)意義(P>0.05)。該結(jié)果說明T2DM并不是導(dǎo)致肝硬化患者發(fā)生死亡的主要原因,這一結(jié)果與臨床經(jīng)驗(yàn)認(rèn)識(shí)一致[15]。目前研究認(rèn)為,造成肝硬化患者發(fā)生死亡的原因較多,比較常見的有食管胃底靜脈曲張破裂出血以及感染等[16]。所以,T2DM雖然可能造成肝硬化患者出現(xiàn)一些并發(fā)癥,但與患者的死亡并無直接的聯(lián)系。
本研究中,T2DM病程的時(shí)間與原發(fā)性肝癌發(fā)病存在聯(lián)系。發(fā)生原發(fā)性肝癌的患者,T2DM平均病程為(8.72±2.32)年;未發(fā)生原發(fā)性肝癌的患者,T2DM平均病程為(4.70±0.59)年,比較差異有統(tǒng)計(jì)學(xué)意義(P<0.05)。目前研究認(rèn)為,當(dāng)DM病史超過10年,患者肝癌的發(fā)生率亦較高,對(duì)照病程時(shí)間的增長,患者肝癌的發(fā)病率就越高,與本研究結(jié)果一致。但是,關(guān)于DM引發(fā)原發(fā)性肝癌發(fā)生的機(jī)制,尚有待研究的進(jìn)一步深入。由于時(shí)間以及精力所限,本研究對(duì)患者的隨訪時(shí)間較短,平均隨訪時(shí)間為2年。另外,本研究納入的病例數(shù)較少。因此,這還需要大樣本、長期隨訪的進(jìn)一步研究組證實(shí)。
綜上所述,肝硬化患者發(fā)生原發(fā)性肝癌與多因素有關(guān),其中T2DM是造成肝硬化患者發(fā)展為原發(fā)性肝癌的獨(dú)立危險(xiǎn)因素之一,能夠顯著增加肝硬化患者發(fā)生原發(fā)性肝癌的風(fēng)險(xiǎn),同時(shí)與T2DM的病程存在密切的聯(lián)系。
參考文獻(xiàn)
[1] Sans S,Padró T,Tuomilehto J, et al.Incidence of diabetes and serum adipokines in Catalonian men. The ADIPOCAT study[J].Annals of Medicine,2013,45(1/2):97-102.
[2] Blanco S,Vaquero M,Gomez-Guerrero C.Potential role of angiotensin-converting enzyme inhibitors and statins on early podocyte damage in a model of type 2 diabetes mellitus,obesity and mild hypertension[J].American Journal of Hypertension,2005,18(4):557-565.
[3]賀薇,韓萍.肝癌與糖尿病相關(guān)性研究進(jìn)展[J].中國老年學(xué)雜志,2012,32(15):3360-3361.
[4]張志和,姜鳳仙,何穎,等.肝炎后肝硬化并發(fā)肝癌的危險(xiǎn)因素分析[J].海南醫(yī)學(xué),2014,25(1):24-26.
[5] Iijima K,Iimuro S,Shinozaki T, et al.Lower physical activity is a strong predictor of cardiovascular events in elderly patients with type2 diabetes mellitus beyond traditional risk factors: The Japanese elderly diabetes intervention trial[J].Geriatrics & Gerontology International,2012,12(Suppl 1):77-87.
[6]豐浩田,豐義寬,田強(qiáng),等.老年肝硬化并發(fā)糖尿病的臨床特點(diǎn)及相關(guān)因素Logistic分析[J].中國老年學(xué)雜志,2013,33(12):2924-2925.
[7]王友清,毛魁,楊曉平,等.肝癌肝切除術(shù)后感染并發(fā)癥相關(guān)危險(xiǎn)因素分析[J].肝膽胰外科雜志,2014,26(3):204-206.
[8]陳萍,李江,蘇菲,等.乙型肝炎肝硬化并發(fā)原發(fā)性肝癌的危險(xiǎn)因素評(píng)估[J].安徽醫(yī)科大學(xué)學(xué)報(bào),2012,47(10):1218-1221.
[9]吳春燕,陳芳.同時(shí)誘發(fā)肝癌糖尿病基因被發(fā)現(xiàn)[J].癌癥康復(fù),2014,21(1):75.
[10]吳冬梅,劉繁榮,羅佳,等.CCL5、糖尿病與肝癌之間相互關(guān)系的研究進(jìn)展[J].廣東醫(yī)學(xué),2013,34(23):3669-3672.
[11]趙雪珂,程明亮,張權(quán),等.貴州地區(qū)762例肝癌患者的危險(xiǎn)因素分析[J].中華肝臟病雜志,2014,22(1):33-37.
[12]李洪波,李龍,張書明,等.糖尿病與肝癌的相關(guān)性研究進(jìn)展[J].中華臨床醫(yī)師雜志(電子版),2013,6(15):7103-7105.
[13]張俊勇,秦成勇,賈繼東,等.肝硬化患者血清鈉特點(diǎn)及含鈉終末期肝病模型對(duì)預(yù)后的判斷價(jià)值[J].中華肝臟病雜志,2012,20(2):108-111.
[14]吳娟,胡乃中.肝硬化合并糖尿病臨床、預(yù)后和糖代謝指標(biāo)的觀察研究[J].中華消化雜志,2013,33(9):601-605.
[15]王崇慧,鄭三菊,占國清,等.血清鈉對(duì)肝硬化并發(fā)癥及預(yù)后的影響[J].臨床消化病雜志,2012,24(4):230-233.
[16]劉玉玲,張國順,徐曉平,等.抗病毒藥物治療代償期乙型肝炎肝硬化的效果及對(duì)預(yù)后的影響[J].中國綜合臨床,2013,29(2):138-141.
(收稿日期:2015-09-07) (本文編輯:蔡元元)

