綜合護理措施在閉塞性細支氣管炎綜合征患兒中的臨床應用效果
張 蓉
(陜西省寶雞市婦幼保健院兒童醫院 兒二科, 陜西 寶雞, 721000)
?
綜合護理措施在閉塞性細支氣管炎綜合征患兒中的臨床應用效果
張蓉
(陜西省寶雞市婦幼保健院兒童醫院 兒二科, 陜西 寶雞, 721000)
關鍵詞:綜合護理; 閉塞性細支氣管炎綜合征
閉塞性細支氣管炎綜合征(BO)是由小氣道炎性病變所導致的一種以慢性氣流阻塞為特征的臨床綜合征[1-3],主要臨床表現為咳嗽、呼吸困難(阻塞性),嚴重時患者可因呼吸衰竭而死亡。BO在影像學中主要表現為肺部過度通氣、支氣管擴張等病變,其病程較長,且治療效果差,嚴重困擾著患兒及家屬[4]。隨著醫學模式的轉變,綜合護理漸漸成為目前應用較為普遍的一種護理方法,已成功應用于多種疾病的護理過程中[5]。本研究探討了綜合護理措施在閉塞性細支氣管炎綜合征患兒中的臨床應用效果,現將結果報告如下。
1資料與方法
1.1一般資料
選取2013年1月—2016年1月在本院診治且符合納入條件的閉塞性細支氣管炎綜合征患兒為研究對象,納入條件: ① 根據有關文獻[6]確診為閉塞性細支氣管炎綜合征; ② 無合并哮喘、異物吸入、先天性支氣管發育異常等其他肺部阻塞性疾病或免疫功能缺陷; ③ 患兒家屬愿意參加本研究,配合有關工作,并簽知情同意書。本研究共納入101例閉塞性細支氣管炎綜合征患兒,按完全隨機原則隨機分為對照組和觀察組。對照組患兒50例,男31例,女19例,年齡3.0個月~3.0歲,平均(1.5±0.8)歲,病程6周~1.5年,平均(0.9±0.5)年,住院時間為6~35 d,平均(19.0±12.5) d, 其中39例患兒繼發于麻疹肺炎, 11例繼發于腺病毒肺炎;觀察組患兒51例,男30例,女21例,年齡2.5個月~3.1歲,平均(1.6±0.9)歲,病程范圍為6周~1.6年,平均(1.0±0.6)年,住院時間為7~36 d, 平均(18.0±13.0) d, 其中38例患兒繼發于麻疹肺炎, 13例繼發于腺病毒肺炎。2組患兒的性別構成比、平均年齡、平均病程、平均住院時間及原發疾病的類型等一般資料差異無統計學意義(P>0.05), 具有可比性。
1.2方法
對照組患兒入院后采用飲食指導、健康教育、鎮咳、消炎及平喘等兒科常規護理方法。觀察組患兒則在常規護理方法基礎上給予肺部護理、不良反應護理及心理護理等綜合護理措施,具體為: ① 肺部通氣護理。協助患兒保持俯臥位,每次持續時間15 min,每天2次,患兒適應后應盡量保持俯臥位,因俯臥位可有效使肺部功能容積增大,并有效減輕橫隔肌負荷,增加橫隔肌運動幅度,促進肺部血液重新分布,從而起到有效通氣的護理效果。指導患兒家屬掌握正確的叩擊背部方法,不僅有利于患兒肺部分泌物的排除,而且有利于促進肺部血液重新分布。保證患兒有充足的休息時間,盡量防止患兒缺氧加重,如患兒可獨立行走,則根據患兒病情狀況指導進行適當散步運動,一般為每次運動30 min, 每天2次;如患兒無法獨立行走,指導家屬幫助其適當運動,但要嚴格注意活動耐受情況。嚴密注意患兒的身體狀況及生命體征的變化,定期檢測患兒血氧飽和度的變化,患兒伴有低氧血癥時,在活動后或靜脈穿刺及吸痰前后,較易發生呼吸加快、氣急及氣促等現象,一旦血氧飽和度降低,應聯系其主治醫師,采取吸氧等相應措施。② 預防肺部感染的護理。預防關鍵為及時有效促使患兒肺部分泌物的排出及進行功能鍛煉。護理人員應指導家屬定期為患兒鼻部熱敷,每天2次,每次15 min左右;定期清理鼻部,保持通暢;指導患兒進行咳嗽、腹部呼吸等鍛煉方法,促使肺部分泌物及時排出;如肺部分泌物不能及時排出,應采用電動吸痰;對閉塞性細支氣管炎綜合征患兒應著重預防肺部感染,因為閉塞性細支氣管炎綜合征患兒毛細支氣管狹窄,肺部分泌物較難排出,較易造成肺部病菌的大量生長繁殖。③ 治療過程中不良反應的護理。閉塞性細支氣管炎綜合征患兒常采用阿奇霉素治療,治療過程中如不給予嚴格控制,較易出現胃腸道反應、皮膚紅腫等不良反應;阿奇霉素治療過程中如出現腹瀉、惡性、嘔吐等胃腸道反應,應將阿奇霉素滴速適當調慢,若滴速在30滴/min以下時,不良反應仍持續存在,應告知主治醫師,采取一定措施;在阿奇霉素治療前,可給予適量蒙脫石散以改善患兒腹瀉等癥狀;如穿刺部位出現紅腫,應聯系主治醫師有效降低阿奇霉素使用濃度,可降至1 mg/mL。阿奇霉素濃度較高時對脈管具有較大刺激,易發生穿刺部位紅腫、脈管炎等不良反應。如患兒留置針部位發生紅腫等現象,要及時將留置針拔出,并在紅腫部位外敷肝素鈉軟膏;患兒留置針留置時間如少于3 d, 則每次使用前應用5 mL生理鹽水沖洗,防止患兒脈管炎的發生。霧化吸入治療時,每次霧化吸入后應規范洗臉、漱口,防止鵝口瘡等不良反應的發生。④ 心理護理及健康教育。閉塞性細支氣管炎綜合征患兒家屬均伴有不同程度的焦慮等負性情緒,護理人員應耐心向家屬解釋疾病的發病原理及各種檢查方法、治療方法的必要性,增強患兒家屬治愈該疾病的信心,囑出院后定期門診復檢。
1.3觀察指標
根據有關文獻[7],將閉塞性細支氣管炎綜合征患兒的臨床效果分為痊愈、好轉及無效3個級別。痊愈為患者的一切臨床癥狀及體征完全消失;好轉為患者的臨床癥狀及體征有顯著好轉,但未完全消失;無效為患者的臨床癥狀及體征無明顯變化,甚至有惡化趨勢。治療總有效率=(痊愈患者+好轉患者)/患者總例數×100%。觀察并比較2組患者治療過程中腹瀉、皮膚紅腫、鵝口瘡及嘔吐等不良反應發生情況。
1.4統計學分析
以SPSS 17.0對數據進行統計分析,計數資料采用卡方檢驗,計量資料采用t檢驗,檢驗水準為ɑ=0.05,以P<0.05為差異有統計學意義。
2結果
2.12組患者臨床效果比較
觀察組的治療總有效率顯著高于對照組(P<0.05), 見表1。
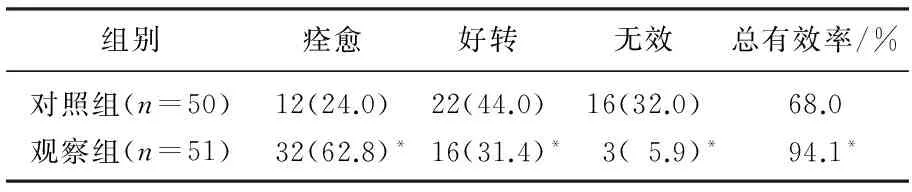
表1 2組患者臨床效果比較[n(%)]
與對照組比較, *P<0.05。
2.22組不良反應發生情況比較
觀察組不良反應腹瀉、皮膚紅腫、鵝口瘡及嘔吐的發生率均顯著低于對照組(P<0.05), 見表2。
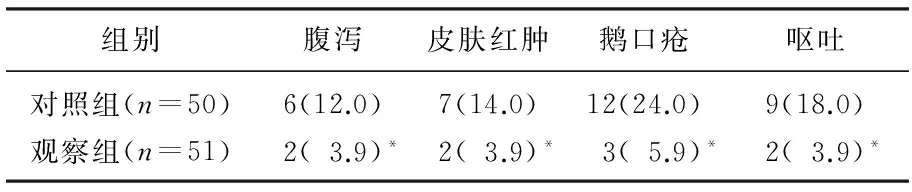
表2 2組患者治療過程中不良反應發生情況比較[n(%)]
與對照組比較,*P<0.05。
3討論
目前,臨床中閉塞性細支氣管炎綜合征較為少見,但治療困難,預后較差。BO常繼發于病毒性肺炎及支原體肺炎,亞洲地區患兒常繼發于麻疹性肺炎和腺病毒肺炎[8]。本研究中所有患兒均繼發于麻疹性肺炎和腺病毒肺炎,與文獻[9-10]結果一致。綜合護理措施是針對BO的臨床表現及治療過程中可能出現的不良反應等進行預防性護理[11]。BO患兒肺部通氣一般均異常,常導致患兒發生阻塞性呼吸困難,甚至發生呼衰而導致死亡[12]。本研究針對BO患兒的病理特征,針對性協助患兒保持俯臥位,指導患兒家屬掌握正確的叩擊背部方法,保證患兒有充足的休息時間,增大肺部功能容積及促進肺部血液重新分布,有效增加了患兒血氧飽和度;指導或協助患兒適當運動,防止缺氧加重;此外還對患兒家屬實施心理護理及健康教育,有效增強了患兒家屬治愈該疾病的自信心,提高了治療依從性[13-14]。本研究顯示,觀察組的治療總有效率為94.1%, 顯著好于對照組(P<0.05), 說明綜合護理措施能有效提升BO的治療效果。
BO常采用阿奇霉素進行治療,但治療過程中如對濃度、點滴速度不加以控制,將會導致穿刺部位紅腫及腹瀉、嘔吐等胃腸道癥狀,綜合護理措施可根據阿奇霉素藥物的特點和各種不良反應發生情況采取有針對性的處理情況[15-17]。BO的霧化吸入治療常采用激素,易引起患者發生鵝口瘡等不良反應[18]。本研究結果顯示,觀察組患者腹瀉、皮膚紅腫、鵝口瘡及嘔吐的發生率分別為3.9%、3.9%、5.9%及3.9%, 均顯著低于對照組(P<0.05), 說明綜合護理措施中的不良反應護理環節顯著減少了BO患兒的不良反應。
綜上所述,綜合護理措施可顯著提升閉塞性細支氣管炎綜合征患兒的臨床效果,有效降低不良反應發生率,值得在臨床護理中進一步推廣應用。
參考文獻
[1]夏利平, 姜毅. 兒童閉塞性細支氣管炎的研究進展[J]. 中華實用兒科臨床雜志, 2015, 30(22): 1754-1757.
[2]劉杰, 王建剛, 孟慶姝, 等. 巨噬細胞極化介導閉塞性細支氣管炎發生的機制研究[J]. 同濟大學學報: 醫學版, 2014, 35(2): 8-12.
[3]王芳, 張璇, 王敏, 等. 兒童閉塞性細支氣管炎4例臨床分析[J]. 廣東醫學, 2013, 34(21): 3378-3378.
[4]羅淑娟, 饒花平, 金世杰, 等. 兒童閉塞性細支氣管炎23例臨床研究[J]. 中國醫師雜志, 2014, 16(8): 1126-1128.
[5]趙紅霞, 軒凱, 周文靜, 等. 綜合ICU呼吸機相關性肺炎患者的護理干預研究[J]. 中華醫院感染學雜志, 2015, 10(8): 1775-1777.
[6]黃文獻, 王玉蕾, 徐守軍, 等. 兒童感染后閉塞性細支氣管炎的臨床特征及HRCT表現[J]. 中國CT和MRI雜志, 2015, 10(12): 7-10.
[7]梁靜波, 方秋紅, 馬迎民.Swyer-James綜合征的診治分析: 附病例報告[J]. 中國全科醫學, 2014, 17(2): 200-205.
[8]譚志團. 兒童肺炎支原體肺炎臨床表現及發病機制研究[J]. 中國婦幼保健, 2013, 28(34): 5647-5649.
[9]張建琴. 兒童閉塞性細支氣管炎的研究進展[J]. 國際兒科學雜志, 2014, 41(6): 639-643.
[10]陳福將, 吳鐵峰, 吳超雄, 等. 兒童麻疹肺炎后閉塞性細支氣管炎的臨床分析[J]. 中華全科醫學, 2015, 13(10): 1645-1647.
[11]吳小英, 羅征秀, 符州, 等. 兒童閉塞性細支氣管炎28例臨床分析[J]. 中國當代兒科雜志, 2013, 15(10): 845-849.
[12]劉君輝, 孟繁崢, 張俐, 等. 兒童閉塞性支氣管炎16例臨床分析[J]. 中國實驗診斷學, 2016, 20(2): 238-239.
[13]陸權. 全面認識兒童細支氣管炎[J]. 中華兒科雜志, 2012, 50(10): 722-725.
[14]許巍, 文廣富, 趙潁, 等. 嬰兒麻疹肺炎重癥并發癥臨床分析[J]. 武警醫學院學報, 2010, 19(6): 442-444, 447.
[15]馬紅玲, 鄭躍杰, 王和平, 等. 閉塞性細支氣管炎7例[J]. 實用兒科臨床雜志, 2012, 27(4): 307-308.
[16]鐘永興, 盧美萍, 陳志敏, 等. 兒童閉塞性細支氣管炎特征及支氣管肺泡灌洗[J]. 中華急診醫學雜志, 2010, 19(11): 1188-1192.
[17]朱海艷, 郝創利. 感染后閉塞性細支氣管炎的臨床診治[J]. 中國呼吸與危重監護雜志, 2013, 12(5): 505-508.
[18]鄭躍杰, 鄧繼巋, 干蕓根, 等. 兒童閉塞性細支氣管炎及閉塞性細支氣管炎伴機化性肺炎2例報告[J]. 中國實用兒科雜志, 2006, 21(4): 306-306.
收稿日期:2016-03-03
中圖分類號:R 473.72
文獻標志碼:A
文章編號:1672-2353(2016)12-194-03
DOI:10.7619/jcmp.201612069

