負壓封閉引流技術與傳統膿腫引流術治療乳腺膿腫療效對比
葛進銳 封少杰
負壓封閉引流技術與傳統膿腫引流術治療乳腺膿腫療效對比
葛進銳 封少杰
目的對比負壓封閉引流技術與傳統膿腫引流術治療乳腺膿腫的療效。方法選擇2014-01—2015-01收治的70例乳腺膿腫患者,按照隨機數字表法分為觀察組(35例)和對照組(35例),觀察組采用負壓封閉引流技術治療,對照組采用傳統膿腫引流術治療,對比兩組手術效果。結果觀察組膿腔愈合時間、平均住院天數均明顯少于對照組,差異有高度統計學意義(P<0.01),瘢痕長度短于對照組,差異有統計學意義(P<0.05);觀察組換藥次數明顯少于對照組(P<0.01)。兩組均經6個月的隨訪,隨訪結果示觀察組無復發、乳房變形病例,對照組復發6例,復發率17.1%,乳房變形2例,發生率5.7%,觀察組優于對照組(P<0.05);觀察組疼痛程度(VAS)評分優于對照組(P<0.05)。結論負壓封閉引流技術治療乳腺膿腫療效滿意,優于傳統膿腫引流術。
乳腺膿腫;負壓封閉引流技術;傳統膿腫引流術
乳腺膿腫是育齡期女性常見病、多發病之一,發病早期表現為乳房硬腫、發熱寒戰等癥狀,膿腫形成一經確認,必須外科膿腫切排,若未得到及時準確治療,會發生膿腫向外破潰,向內深入,嚴重者甚至出現敗血癥等并發癥,危及女性身心健康[1]。本研究中,在B超定位后采用負壓封閉引流技術治療乳腺膿腫,取得較好效果,現報告如下。
1 資料與方法
1.1 診斷和納入標準依據哺乳期乳腺膿腫的診斷標準擬定[2]。①術前經彩超或細針穿刺抽出膿液確診。②患者自覺乳房紅腫包塊,伴畏寒、發熱。③乳房按診時可觸到乳腺包塊,伴有波動感。④術后病理證實乳腺化膿性炎癥伴膿腫形成。
1.2 排除標準①雙側膿腫患者。②治療中途改變治療方式患者。③乳腺膿腫出現局部皮膚破潰流膿者。④不愿意參與本次研究者。⑤患有心、腦、肝、腎等器質性疾病患者。⑥患有凝血機制障礙、免疫類疾病者。
1.3 臨床資料選擇我院2014-01—2015-01收治的70例乳腺膿腫患者,按照隨機數字表法分為觀察組(35例)和對照組(35例)。觀察組年齡23~46歲,平均年齡(33.6±1.7)歲;左側21例,右側14例;膿腫直徑3~8 cm,平均(5.7±1.6)cm;對照組年齡25~49歲,平均年齡(35.7±1.2)歲;左側19例,右側16例;膿腫直徑2~9 cm,平均(6.1±1.5)cm;兩組間年齡、患病部位、膿腫直徑等差異無統計學意義(P>0.05),可進行對比。
1.4 手術方法
1.4.1 對照組對照組接受傳統膿腫引流術。患者行局部浸潤麻醉,根據膿腫位置采用乳暈旁、放射狀和乳房下皺襞切口,切口長2~5 cm,彎止血鉗鈍性打開,分離至膿腔,打開膿腔間隔,引流膿液。以生理鹽水反復沖洗膿腔,放置碘伏紗條填塞引流,術后3 d開始換藥,直至膿腫完全愈合。
1.4.2 觀察組觀察組患者接受封閉負壓引流技術(VSD)。術前經B超確認膿腫的位置、深度、范圍、大小,行局部浸潤麻醉,取膿腫部位最近的乳暈邊緣做弧形切口,切口<2 cm,經乳暈切口入路,在腺體內潛行做放射狀切口分離至膿腔所在區域,鈍性分離纖維分隔,直達膿腔。以生理鹽水、慶大霉素、雙氧水反復沖洗膿腔,至清洗液清亮,無黏稠物為止。膿腔內置入軟硅膠引流管,縫合切口,固定引流管,為防止漏氣,以生物膜封閉切口,敷料加壓包扎。引流管外接一次性負壓引流球囊,保持球囊內負壓,5 d即可換藥一次,待引流液呈淡黃色,連續3 d引流量低于5 mL時拔管,切口無需縫合,待自行愈合。
1.5 療效判定標準采用視覺模擬法(VAS)評估兩組患者的疼痛程度,由患者在標尺上指出,共計10分,0分:無疼痛;1~3分:輕微疼痛,可耐受;4~6分:非常疼痛,影響睡眠;7~10分:疼痛劇烈難忍。數越高疼痛越嚴重。
1.6 統計學處理應用SPSS 20.00統計軟件進行數據分析,計量資料用均數±標準差(±s)表示,兩樣本均數的比較采用t檢驗,兩樣本率的比較采用χ2檢驗,P<0.05為差異有統計學意義。
2 結果
2.1 兩組住院時間、切口愈合時間以及切口長度比較(表1)觀察組膿腔愈合時間、平均住院天數均明顯少于對照組,差異有高度統計學意義(P<0.01),瘢痕長度短于對照組,差異有統計學意義(P<0.05)。
表1 兩組住院時間、切口愈合時間以及切口長度比較(±s)

表1 兩組住院時間、切口愈合時間以及切口長度比較(±s)
注:與對照組比較,*P<0.05;#P<0.01
組別例數愈合時間(d)瘢痕長度(cm)平均住院天數(d)觀察組3511.5±1.5#1.1±0.2*12.5±1.2#對照組3517.2±1.93.9±0.520.9±1.7
2.2 兩組換藥次數、復發以及乳房變形情況比較(表2)觀察組換藥次數明顯少于對照組(P<0.01)。兩組均經6個月的隨訪,隨訪結果示觀察組無復發、乳房變形病例,對照組復發6例,復發率17.1%,乳房變形2例,發生率5.7%,觀察組優于對照組(P<0.05)。
表2 換藥次數、復發以及乳房變形情況比較[(±s),n(%)]
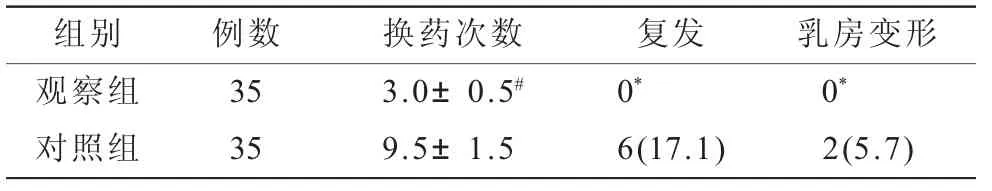
表2 換藥次數、復發以及乳房變形情況比較[(±s),n(%)]
注:與對照組比較,*P<0.05;#P<0.01
組別例數換藥次數復發乳房變形觀察組353.0±0.5#0*0*對照組359.5±1.56(17.1)2(5.7)
2.3 兩組VAS評分比較(表3)
表3 兩組VAS評分比較(±s)
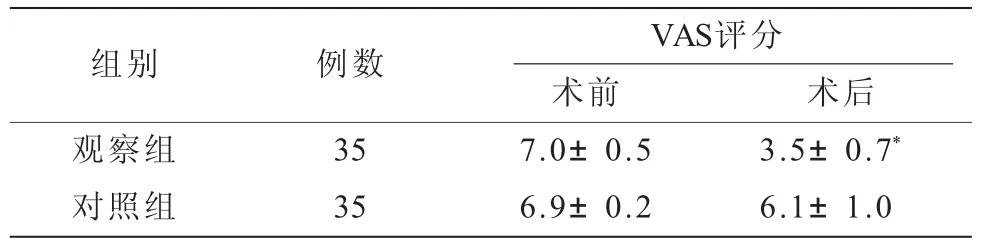
表3 兩組VAS評分比較(±s)
注:與對照組比較,*P<0.05
組別例數VAS評分術前術后觀察組357.0±0.53.5±0.7*對照組356.9±0.26.1±1.0
3 討論
乳腺膿腫是哺乳期婦女的常見病,常由急性乳腺炎發展所致[3]。在膿腫形成之前,多使用抗生素抗感染或給予局部理療,一旦明確膿腫后,若不及時切開引流,將會給腺體組織造成更大的破壞。傳統膿腫引流術時,由于切口直至膿腫邊緣并以碘伏紗條填塞引流,而哺乳期間女性由于乳汁較多,加上膿腫和切口滲液,需要多次更換敷料,這給患者造成很大的痛苦。此外,傳統膿腫引流術切口較大,愈合后有較為明顯的手術瘢痕,易導致乳房變形[4]。由于缺少B超定位,傳統引流術往往因定位不精準導致引流不暢,或是因膿腫部位較深,傳統的引流方法會因局部麻醉無法達到無痛要求而導致引流不徹底[5],而一次引流效果不佳,可能需要反復多次的手術,甚至需要行全乳腺切除術,嚴重影響了現代女性對身心健康和美觀需求,給患者造成了巨大的痛苦。
與傳統引流術相比,封閉負壓引流術具有操作簡單,創傷小,引流通暢,縮短患者病程,縮小手術瘢痕的優勢。本研究中,觀察組膿腔愈合時間、平均住院天數均明顯少于對照組,差異有高度統計學意義(P<0.01),瘢痕長度短于對照組,差異有統計學意義(P<0.05)。原因在于負壓封閉引流術引流徹底,不損傷正常的乳腺組織,有效的避免乳漏的發生,且負壓封閉引流術是經乳暈邊緣做弧形切口,傷口較小,故瘢痕長度較小,同時也降低了乳房變形的發生率,滿足患者對美感的要求。本研究中,觀察組換藥次數明顯少于對照組(P<0.01)。兩組均經6個月的隨訪,隨訪結果示觀察組無復發、乳房變形病例,對照組復發6例,復發率17.1%,乳房變形2例,發生率5.7%,觀察組優于對照組(P<0.05)。原因在于負壓封閉引流術是在負壓引流管及密閉貼膜所形成的負壓下,使用高分子發泡材料使其快速陷入膿腔,有效地阻斷了細菌的繁殖生長,利于水腫的消退,可及時清除壞死的組織和分泌物,利于創面的修復,且負壓狀態持續無間斷,預防切口積血、積液的發生,促進切口愈合。
綜上所述,負壓封閉引流技術治療乳腺膿腫可加快患者愈合速度,引流徹底,減少膿腫的復發,減輕患者痛苦,療效滿意,是治療乳腺膿腫的理想方法。
[1]杜正文,王玉明,高迎飛,等.乳腺膿腫置管沖洗負壓引流治療22例療效分析[J].實用醫學雜志,2011,27(7):1317-1318.
[2]續哲莉,邊學海,王瑞慶,等.Mammotome微創旋切系統治療乳腺膿腫:附53例報告[J].中國普通外科雜志,2012,16(11):1063-1066.
[3]魏世雋,蔡賢華,李明.負壓封閉引流技術治療脛腓骨骨折內固定術后感染分析[J].局解手術學雜志,2012,21(2):162-163.
[4]劉云峰,段永亮.封閉式負壓引流在乳腺疾病術后的應用現狀[J].新疆醫學,2013,43(11):1-3.
[5]吳超,成建萍,倪雪君.超聲引導下不停止哺乳穿刺治療乳腺膿腫的初步臨床應用[J].中國超聲醫學雜志,2013,29(4):375-378.
2015-11-24)
1005-619X(2016)04-0389-02
10.13517/j.cnki.ccm.2016.04.027
266600萊西市中醫院

