不同體位對全麻下老年胃腸道手術術后復蘇早期的影響
何 玲, 倪加鳳
(江蘇省泰興市人民醫院 手術室, 江蘇 泰興, 225400)
?
不同體位對全麻下老年胃腸道手術術后復蘇早期的影響
何玲, 倪加鳳
(江蘇省泰興市人民醫院 手術室, 江蘇 泰興, 225400)
摘要:目的探討全麻下老年患者胃腸道手術后體位改變對麻醉復蘇早期的影響。方法100例老年患者在氣管導管拔除后隨機分為3組,A組(n=30)為平臥位,B組(n=36)頭部抬高15~20°,C組(n=34)頭部抬高30°。觀察并比較3組氣管拔管后30min內患者心率(HR)、平均動脈壓(MBP)、脈搏氧飽和度(SpO2)變化、呼吸道并發癥、惡心嘔吐等不良反應和患者舒適程度。結果3組患者復蘇期HR、MBP、SpO2比較無統計學差異(P>0.05);B、C組舌根后墜、低氧血癥發生次數和嗆咳、惡心嘔吐、躁動評分均低于A組(P<0.05);患者滿意度高于A組(P<0.05)。結論頭部抬高位在一定程度上可降低復蘇早期惡心嘔吐的發生,改善呼吸功能,增加患者舒適度。
關鍵詞:體位; 全身麻醉; 復蘇期; 老年患者
氣管插管全身麻醉是外科手術最常用麻醉方法之一,但是在麻醉蘇醒早期存在不少風險和并發癥。傳統觀念認為全麻術后應取去枕平臥體位,防止舌根后墜、呼吸不暢,但近年來該觀點已受到不少質疑[1-2]。本研究在麻醉后蘇醒室對全麻蘇醒早期患者嚴密監測的情況下,觀察不同體位時老年患者的復蘇情況,現報告如下。
1資料與方法
1.1一般資料
根據美國麻醉醫師協會ASA分級,將2014年1—9月本院擇期全麻下行胃腸道手術ASAⅠ-Ⅱ級老年患者100例為研究對象,其中男54例,女46例,年齡63~75歲,體質量48~75 kg,所有患者術中均采用靜吸復合麻醉,術畢至麻醉恢復室(PACU)進行麻醉復蘇。將患者分為A組30例,男17例,女13例,年齡(67.1±6.2)歲,體質量(62.4±9.3) kg, 手術時間(131.4±49.4) min; B組36例,男20例,女16例,年齡(66.3±5.3)歲,體質量(60.9±8.0) kg, 手術時間(155.9±37.6) min; C組34例,男17例,女17例,年齡(65.4±6.6)歲,體質量(65.2±8.3) kg, 手術時間(144.9±53.6) min。3組患者一般情況比較無顯著差異(P>0.05),見表1。
1.2恢復室監護
患者進入PACU后在PARAMOUNT BED推車上復蘇,常規監測ECG、SpO2、MBP、HR,拔除氣管導管后以2 L/min鼻導管吸氧。A組取平臥位,B組頭部抬高15~20°(推車護欄邊標有15°、20°、30°、40°、50°、60°不同刻度),C組頭部抬高30°。當出現呼吸遺忘(呼吸頻率<6次/min)、低氧血癥(SpO2<90%持續15s)時[3]喚醒患者并提醒患者加大呼吸。
1.3觀察指標
記錄3組患者拔除氣管導管后30 min內SpO2、HR、MBP變化(每10 min測量1次)。拔管后30 min內舌根后墜、低氧血癥等呼吸并發癥發生次數。拔管后躁動、惡心嘔吐等不良反應和患者對體位滿意度。拔管后躁動評分:安靜且合作0分;回答問話或吸痰等刺激時有肢體活動1分;無刺激時體動2分;無刺激時掙扎劇烈,有肢體撞擊推床行為3分。
1.4統計學分析
采用SPSS13.0進行分析,計數資料采用卡方檢驗,計量資料采用t檢驗,P<0.05為有顯著統計學差異。
2結果
2.13組患者術畢拔管30 min內SpO2、MBP、HR比較
氣管拔管30 min內3組患者SpO2、MBP、HR無顯著變化(P>0.05),見表1。
2.23組患者氣管拔管后30min內呼吸并發癥比較
拔管后30 min內A組舌根后墜、低氧血癥發生次數均顯著高于B、C兩組(P<0.05),見表2。
2.33組患者氣管導管拔除后不良反應比較
氣管導管拔除后30 min,B、C兩組患者刺激嗆咳反應、惡心與嘔吐感及躁動評分均低于A組(P<0.05),見表3。
2.43組患者對不同體位的反應比較
3組患者對不同體位的反應,B、C兩組患者滿意率均高于A組(P<0.05),見表4。
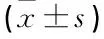
表1 3組患者術畢拔管30 min內SpO2、MBP、HR比較

表2 2組患者氣管拔管后30 min內呼吸并發癥比較
與A組比較, *P<0.05。
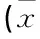
表3 3組患者氣管導管拔除后不良反應比較±s)[n(%)]
與A組比較, *P<0.05。

表4 3組患者對不同體位的反應比較[n(%)]
與A組比較, *P<0.05。
3討論
全身麻醉后由于肌肉松弛藥、麻醉鎮痛藥、靜脈鎮靜藥的殘留作用,患者在全麻蘇醒早期易出現肺通氣不足、呼吸道梗阻、低氧血癥等癥狀。尤其老年患者術后往往肺順應性下降,極易導致呼吸功能方面的減退,增加缺氧及誤吸等不良事件的發生[4-5]。李向榮等[6]統計了378例全麻老年患者,發現約8%的患者在術后1h出現明顯的低氧血癥;姬小蔓等[7]回顧分析了138例全麻術后蘇醒期出現并發癥的患者資料,結果表明,蘇醒期發生呼吸系統方面的并發癥占60%以上(舌后墜,呼吸遺忘,喉痙攣,喉頭水腫,呼吸抑制等)。文獻[8]報道,老年人手術后肺部并發癥(PPCs)的發生率遠較心血管并發癥高,上腹部手術后發生PPCs的比例甚至高達24.4%。這些數據表明患者全麻蘇醒期風險很大,需要做好呼吸道的護理管理。
新版外科學[9]要求,手術后應根據麻醉及患者的全身狀況、術式、疾病的性質等選擇體位,使患者處于既舒適又便于活動的體位。全身麻醉尚未清醒的患者除非有禁忌,均應平臥,頭轉向一側;腹部手術后,多取低半坐位臥式或斜坡臥位,以減少腹壁張力。所以,對未清醒的患者應采用平臥位,清醒的患者可相對變化體位。但是,全麻氣管插管患者術后復蘇早期一般會經歷蘇醒、拔管、嗜睡、清醒過程,老年患者在鼻導管吸氧的情況下依然有發生通氣不足和呼吸道不暢的可能[10]。這從本組患者的觀察中也可以發現,拔管后發生舌根后墜和低氧血癥的情況隨著時間的延長才有所降低。
臨床報道[11]認為,術后平臥有幾點可商榷之地,如老年患者一般脊柱都有退行性變化,去枕平臥時呈一強迫體位,頭過度后仰,易引起頸肩、腰背酸痛,除加重患者的不適感外,不利于膈肌的活動及胸腔前后徑和上下徑擴張以及下肺的膨脹;氣管插管后易引起咽喉不適和痰液增多,影響了分泌物的咳出。從本組的調查看,雖然在定點測量時,患者的脈搏氧飽和度SpO2沒有差異,但是在分時間段的監測中,還是可以看到3組患者發生舌根后墜和低氧血癥的情況有顯著不同,B、C兩組因頭部抬高一些角度后上述情況比平臥位A組降低(P<0.05),表明術后低氧血癥確實與復蘇體位存在一定的因果關系。同時,3組患者的血壓心率平穩,說明在頭部抬高30°,對患者全麻后復蘇早期的循環影響輕微。
胃腸手術患者一般要插鼻導管,平臥位時胃管對咽喉部的刺激較大,且平臥時胃部呈水平位,胃部液體(胃液、手術吻合口的滲出液)易向喉部返流,所以患者容易有嗆咳、惡心及嘔吐感。但根據本組結果,在體位稍微提高后,這些癥狀會有所降低,說明頭部抬高后胃管的刺激減少,胃液不易反流,而且膈肌下移后肺底部能更好的擴張,胸腹式呼吸力量增強,通氣量加大,更易咳出返流液體。由此也減少了患者的部分煩躁和不適感。
引起蘇醒期躁動的原因很多,報道[12]稱,全麻蘇醒期約23.04%躁動發生率,除傷口疼痛占一半以上原因外,大多與各種導管的刺激、體位不適以及術中用藥及補液等有關[12-13]。本組資料中所有患者均給予術后鎮痛,因而排除因為切口疼痛原因導致的術后躁動,但不同體位下患者的躁動評分存在明顯差別,詢問并分析B、C兩組躁動評分較小的原因是體位變化后,患者有了一定的活動空間;接近患者平時睡眠體位或正常舒適體位;方便正常呼吸模式并減少了胃管的刺激。患者的滿意度調查表明,在復蘇早期抬高頭部或上半身更易為患者所接受[14-15]。
臨床研究[16-18]表明,術后采用頭頸下墊枕、頭部抬高的改良低半臥位能促進呼吸循環功能的復蘇,有利于充分腹腔引流、減輕術后炎癥反應,降低腹壁張力并促進切口愈合,緩解傷口和頸腰部肌肉酸痛,減少壓瘡的發生。需要注意的是,盡管B、C兩組相比A組有不少優勢,但是,臨床上為了減少麻醉中患者被動搬運過床帶來的風險(引流管滑脫、氣管導管移位及心血管事件等),全麻后復蘇一般都是在窄小的手術推車上進行,當頭部上升30°時,患者的上半身基本接近或超過推車兩邊的護欄最高點,這對體型較胖、未完全清醒、有躁動或不能完全聽從指揮的患者來說,有可能帶來墜床的潛在風險,所以,在復蘇早期頭部抬高15~20°更安全合適。
參考文獻
[1]鄭文雅, 王堅. 全身麻醉腹部手術后早期半臥位的探討[J]. 上海護理, 2002, 2(2): 11-14.
[2]張靜, 趙琦, 陸蓓娜, 等. 全身麻醉下行腹部手術后患者兩種體位的比較[J]. 中華護理雜志, 2011, 46(1): 83-84.
[3]Squadrone V, Noha M, Ceruttl E, et al. Continuous positive airway pressure for treatment of postoperative hypoxemia;A randomized controlled trial[J]. JAMA, 2005, 293(5): 589-595.
[4]丁正年. 危重疑難患者的麻醉及并發癥處理[M]. 南京: 東南大學出版社, 2013: 547
[5]倪加鳳, 孔蘭鳳, 陳麗. 全麻患者術后蘇醒早期疼痛的臨床觀察及護理對策[J]. 實用臨床醫藥雜志, 2015, 19(18): 171-172, 180.
[6]李向榮, 彭順秀, 草麗華, 等. 老年患者全身麻醉恢復期并發癥相關因素的分析[J]. 臨床護理雜志, 2008, 7(3): 13-15.
[7]姬小蔓, 崔海麗. 插管全身麻醉患者蘇醒期并發癥的發生及護理[J]. 全科護理, 2012, 10(10C): 2793-2794.
[8]景亮. 重視老年患者術后肺部并發癥[J]. 臨床麻醉學雜志, 2007, 23(2): 169-170.
[9]陳孝平, 汪建平主編. 外科學[M]. 北京: 人民衛生出版社, 2013: 102-103.
[10]潘嚴, 欒春梅, 任震晴. 麻醉深度監測在老年全麻患者恢復期的應用[J]. 江蘇醫藥, 2015, 41(8): 924-926.
[11]劉新. 539例全麻手術患者蘇醒期躁動原因分析及護理[J]. 中華護理雜志, 2007, 42(10): 886-888.
[12]陳易, 俞一瑾, 倪新莉. 術后恢復質量量表分析全麻蘇醒期躁動的預警指標[J]. 臨床麻醉學雜志, 2013, 29(8): 782-784
[13]沈一維, 魏珂. 全麻患者麻醉蘇醒期躁動的危險因素[J]. 中華麻醉學雜志, 2012, 32(11): 1137-1139.
[14]王星珍, 盧莉紅, 鄧惠妍. 護理干預促進胃腸道手術早期康復90例分析[J]. 海南醫學院學報, 2016, 22(11): 1173-1174.
[15]章西萍, 王曉軍. 多頻振動治療儀在老年胃腸道手術患者呼吸道管理中的應用[J]. 實用臨床醫藥雜志, 2014, 18(18): 93-93.
[16]朱松明. 快速康復護理在胃腸外科中的應用[J]. 實用臨床醫藥雜志, 2013, 17(22): 119-120.
[17]陳力, 徐世元, 李傳翔, 等. 烏司他丁對老年人胃腸道大手術圍術期心臟功能的影響[J]. 南方醫科大學學報, 2014, 34(1): 117-120.
[18]馬純雪, 徐曉瓊, 黃仁微. 胃腸道腫瘤患者營養風險篩查特點及其對術后并發癥的影響[J]. 中華全科醫學, 2014, 12(12): 1902-1904.
收稿日期:2016-03-10
通信作者:倪加鳳
中圖分類號:R 473.6
文獻標志碼:A
文章編號:1672-2353(2016)14-098-04
DOI:10.7619/jcmp.201614031
Effect of different body positions on the early recovery of elderly patients undergoing gastrointestinal surgery with general anesthesia
HE Ling, NI Jiafeng
(OperationRoom,TaixingPeople′sHospital,Taixing,Jiangsu, 225400)
ABSTRACT:ObjectiveTo investigate the effect of body position changes on the early recovery of elderly patients undergoing gastrointestinal surgery with general anesthesia. MethodsA total of 100 elderly patients were randomly divided into group A (n=30) with supine position, group B (n=36) with head elevation for 15~20°, and group C (n=34) with head elevated for 30°. The heart rate (HR), mean arterial pressure (MBP), pulse oxygen saturation (SpO2), respiratory tract complications, nausea and vomiting were observed 30 min after extubation. ResultsThere were no significant difference in HR, MBP, SpO2 between the three groups (P>0.05). The occurrence of tongue retropulsion, hypoxemia, cough, nausea and vomiting, and restlessness score of B and C groups were lower than group A (P<0.05). And patient's satisfaction were higher than that of group A (P<0.05). ConclusionHead elevation can reduce the occurrence of nausea and vomiting, improve the respiratory function of patients and increase comfort degree.
KEYWORDS:body position; general anesthesia; revival period; elderly patients

