妊娠合并糖尿病影響因素的Logistic回歸分析
徐廣萍

【摘要】 目的 對妊娠合并糖尿病發生的影響因素進行Logistic回歸分析, 為今后的臨床工作提供有價值的參考信息。方法 98例獲得明確診斷的妊娠合并糖尿病患者作為觀察組, 98例正常分娩孕婦作為對照組, 對兩組受試者的一般資料、孕前以及分娩前體質量指數、血壓、血糖水平進行檢測, 并對檢測結果進行對比分析。結果 觀察組年齡(30.1±11.5)歲、舒張壓(98.32±10.13)mm Hg(1 mm Hg=0.133 kPa)、收縮壓(145.12±10.97)mm Hg、空腹血糖(7.13±1.92)mmol/L 、餐后血糖(13.99±2.18)mmol/L均高于對照組(24.8±12.3)歲、(74.98±7.69)mm Hg、(113.29±11.26)mm Hg、(5.47±1.65)mmol/L、(6.07±2.36)mmol/L, 差異具有統計學意義(P<0.05), 觀察組孕前體質量指數(23.19±2.28)kg/m2、分娩前體質量指數(31.82±3.89)kg/m2均大于對照組(19.11±3.02)、(26.79±4.34)kg/m2, 差異具有統計學意義(P<0.05), 兩組身高比較差異無統計學意義(P>0.05);患者年齡、孕前體質量指數、分娩前體質量指數為妊娠合并糖尿病的主要影響因素(P<0.05)。結論 妊娠合并糖尿病的危險因素相對較多, 在臨床工作中, 應對危險因素給予足夠的重視, 早期發展、早期診斷和治療, 以期獲得最理想的治療效果。
【關鍵詞】 妊娠;糖尿病;影響因素;多因素分析;臨床研究
DOI:10.14163/j.cnki.11-5547/r.2016.21.082
臨床上, 妊娠合并糖尿病是指妊娠期間, 首次發現糖代謝紊亂。妊娠期糖尿病不但會對母體糖代謝產生影響, 同時也會影響到胎兒, 造成胎兒發育不良。近幾年關于妊娠糖尿病危險因素的研究不斷增多, 也不斷深入[1]。本次研究中, 出于對妊娠合并糖尿病發生的影響因素進行Logistic回歸分析, 為今后的臨床工作提供有價值的參考信息的目的, 對本院收治的妊娠合并糖尿病患者以及同期正常分娩孕婦展開了各項指標檢測, 并對檢測結果進行了對比分析, 同時采取Logistic回歸分析法對影響因素進行分析。現報告如下。
1 資料與方法
1. 1 一般資料 選取2013年1月~2015年12月本院收治的獲得明確診斷的妊娠合并糖尿病患者98例作為觀察組, 同期正常分娩孕婦98例作為對照組。觀察組年齡21~39歲, 平均年齡(30.1±11.5)歲, 身高150~173 cm, 平均身高(161.2±5.1)cm;對照組年齡20~36歲, 平均年齡(24.8±12.3)歲, 身高151~172 cm, 平均身高(160.6±5.3)cm。所有糖尿病患者均符合臨床診斷標準[2], 自愿接受臨床檢查, 并簽署了知情同意書。妊娠合并糖尿病診斷標準:孕婦空腹血糖>5.1 mmol/L, 可直接確診為妊娠合并糖尿病;孕婦空腹血糖4.4~5.1 mmol/L時進行75 g糖耐量試驗, 試驗結果存在異常時可確診為妊娠合并糖尿病。研究對象剔除孕前肥胖者、高血壓家族史者、糖尿病家族史者、合并嚴重肝腎異常者、合并精神異常者、不愿接受本次研究者。
1. 2 研究方法 對觀察組與對照組受試者的一般資料、孕前以及分娩前體質量指數、血壓、血糖水平進行檢測, 并對檢測結果進行對比分析。
1. 3 統計學方法 采用SPSS18.0統計學軟件處理數據。計量資料以均數±標準差( x-±s)表示, 采用t檢驗;計數資料以率(%)表示, 采用χ2檢驗;影響因素采用Logistic回歸分析。P<0.05表示差異具有統計學意義。
2 結果
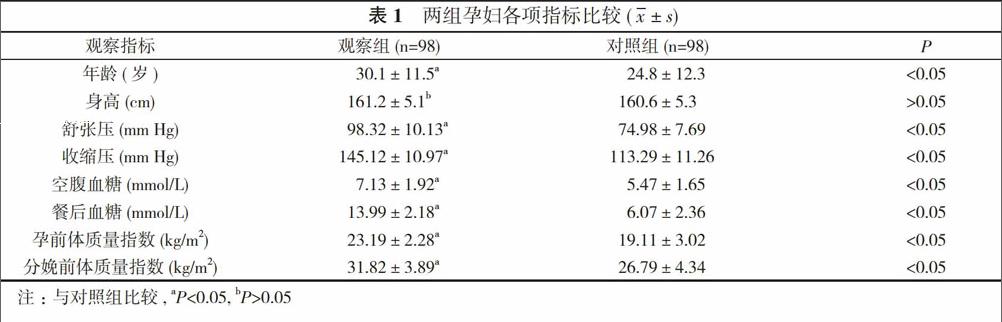
2. 1 兩組孕婦各項指標比較 觀察組年齡、舒張壓、收縮壓、空腹血糖、餐后血糖均較對照組升高, 差異具有統計學意義(P<0.05);觀察組孕前體質量指數、分娩前體質量指數較對照組增大, 差異具有統計學意義(P<0.05);兩組身高比較差異無統計學意義(P>0.05)。見表1。
2. 2 影響因素分析 通過Logistic 回歸分析, 患者年齡、孕前體質量指數、分娩前體質量指數為妊娠合并糖尿病的主要影響因素(P<0.05)。見表2。
3 討論
臨床上妊娠合并糖尿病的發病率較高, 屬于常見妊娠合并癥。因患者體內糖代謝發生嚴重的異常, 從而會導致孕婦、胎兒的安全和健康受到威脅, 很容易造成胎膜早破、先兆子癇、產程延長等, 也會使新生兒巨大兒的發生率得以顯著增加, 進而增加了剖宮產率。曾有調查結果顯示[3], 妊娠糖尿病發病率在1%~5%, 在高危險孕婦中, 妊娠糖尿病的發病率更高。近幾年的研究與實踐證實[4], 妊娠糖尿病會造成母嬰圍生期出現諸多并發癥, 并且會有50%的患者會進展為糖尿病。因此, 對妊娠糖尿病的危險因素進行分析探討, 對于早期發展、早期診斷和治療均具有重要意義。本次研究本次研究旨在對妊娠合并糖尿病發生的影響因素進行Logistic回歸分析, 結果發現, 觀察組年齡、舒張壓、收縮壓、空腹血糖、餐后血糖均較對照組升高, 差異具有統計學意義(P<0.05);觀察組孕前體質量指數、分娩前體質量指數較對照組增大, 差異具有統計學意義(P<0.05);兩組身高比較差異無統計學意義(P>0.05);患者年齡、孕前體質量指數、分娩前體質量指數為妊娠合并糖尿病的主要影響因素(P<0.05)。這一結果與相關文獻[5]報道結果相似。
總之, 妊娠合并糖尿病的危險因素相對較多, 在臨床工作中, 應對危險因素給予足夠的重視, 早期發展、早期診斷和治療, 以期獲得最理想的治療效果。
參考文獻
[1] 胡蕓.妊娠合并糖尿病疾病發生的相關危險因素的logistic 分析.中國實用醫藥, 2012, 7(29):171-172.
[2] 黃濃香, 黃姣蓮.妊娠合并糖尿病疾病發生的相關危險因素的Logistic分析.臨床醫學工程, 2013, 20(3):376-377.
[3] 林楠.妊娠期糖尿病患者微炎性因子與妊娠結局的相關性.中國醫師進修雜志, 2013, 36(21):162-163.
[4] 王靜.妊娠合并糖尿病疾病發生的相關危險因素logistic分析. 中國醫學工程, 2013, 21(5):62-63.
[5] 胡翠芬.妊娠合并糖尿病對妊娠結局的影響分析. 黑龍江醫學, 2013, 37(7):124-125.
[收稿日期:2016-03-11]

