OCT-GPA技術在監測原發性開角型青光眼進展中的作用
關新輝,李 麗,梁 勇
?
OCT-GPA技術在監測原發性開角型青光眼進展中的作用
關新輝,李麗,梁勇
Department of Ophthalmology, the Fifth Affiliated Hospital of Xinjiang Medical University, Urumqi 830054, China
Correspondence to:Yong Liang. Department of Ophthalmology, the Fifth Affiliated Hospital of Xinjiang Medical University, Urumqi 830054, China. iohey@163.com
Abstract
?AIM:To evaluate the ability of Cirrus spectral domain optical coherence tomography (SD-OCT)-guided progression analysis (GPA) software to detect glaucomatous progression in primary open angle glaucoma (POAG) patients.
?METHODS:Longitudinal study. The study examined 45 eyes of 36 patients with POAG over a 2y period. All eyes underwent at least four serial retinal nerve fiber layer (RNFL) thickness measurements performed by Cirrus OCT, with the first and last measurement separated by at least 2y. Visual field (VF) testing was performed by using the Swedish interactive threshold algorithm (SITA) Standard 30-2 program of the Humphrey field analyzer within the same week as the optic disc/RNFL photography. Serial RNFL thickness were assessed by the GPA software program. Glaucomatous eyes were classified as either early or advanced stage according to VF severity. At the same time each eye was labeled with status of RNFL (diffuse RNFL defect; localized RNFL defect; no RNFL defect; unidentifiable RNFL status) based on baseline RNFL photographs. Reference standard of glaucoma progression was defined by expert assessment of optic disc/RNFL photographs or VF data. Sensitivity and specificity of OCT GPA, as well as agreement between OCT GPA findings and each reference standard data were estimated.
?RESULTS: Eighteen eyes showed progression by optic disc/RNFL photographs or VF data, while 15 eyes by OCT GPA. When expert assessment of optic disc/RNFL photographs and VF data was used as the reference standard, the sensitivity and specificity of OCT GPA employed to detect glaucoma progression were 38.9% and 70.4%. Agreement between OCT GPA and either optic disc/RNFL photographic evaluation or VF analysis was poor (к=0.211, -0.036 respectively). When expert assessment of optic disc/RNFL photographs was used as the reference standard, 6 eyes were detected progression only by photographs, 2 eyes showed a new disc hemorrhage while 4 eyes with optic disc rim thinning. Among 9 eyes processed only by OCT GPA, 8 eyes were in early stage of POAG, of which 5 eyes had a diffuse RNFL defect and 2 eyes with no RNFL defect at baseline. VF analysis used as the reference standard, 7 eyes were detected progression only by VF testing, of which 5 eyes in advanced stage of POAG. Twelve eyes were processed only by OCT GPA, of which 10 in early stage of POAG.
?CONCLUSION:The Cirrus OCT GPA is more sensitive in eyes with a diffuse RNFL defect and may be useful for progression detection in earlier stage of glaucoma to complement other reference standard strategies.
目的:探討頻域光學相干斷層掃描(spectral-domain optical coherence tomography,SD-OCT)的青光眼進展引導分析(guided progression analysis,GPA)技術在判斷原發性開角型青光眼(primary open angle glaucoma,POAG)進展中的作用。
方法:隨訪36例45眼POAG患者2a,行視盤OCT、眼底照相及視野檢查,至少有4次可信的OCT檢查結果。根據視野結果將受試者劃分為早期和中晚期。根據基線眼底照相判斷視網膜神經纖維層(retinal nerve fiber layer,RNFL)情況(彌漫RNFL缺損、局限缺損、無缺損及無法判斷缺損者)。由兩位青光眼專家根據眼底照相及視野結果將其分為進展型及非進展型。分析OCT-GPA技術同視野、眼底照相判斷的一致性,計算靈敏度及特異度。
結果:眼底照相或視野判斷為POAG進展者18眼(40%),OCT-GPA判斷POAG進展者15眼(33%)。以眼底照相及視野判斷為標準,OCT-GPA技術的靈敏度和特異度為38.9%和70.4%。OCT-GPA同眼底照相及視野判斷結果的一致性較差(к=0.211、-0.036)。以眼底照相為標準,僅眼底照相判斷進展者6眼,2眼為新的盤周出血,4眼為盤沿變窄;僅OCT-GPA判斷為進展者9眼,8眼為早期,其中5眼基線眼底照相提示彌漫性RNFL缺損,2眼無明顯RNFL缺損。以視野為判斷標準,僅視野判斷進展者7眼,5眼為中晚期;僅OCT-GPA判斷進展者12眼,10眼為早期。
結論:OCT-GPA在判斷早期POAG進展及彌漫性RNFL缺損上有一定優勢,但最好聯合視野及眼底照相檢查共同判斷。
光學相干斷層掃描;原發性開角型青光眼;青光眼進展分析;眼底照相
引用:關新輝,李麗,梁勇. OCT-GPA技術在監測原發性開角型青光眼進展中的作用.國際眼科雜志2016;16(9):1687-1691
0引言
原發性開角型青光眼是一組具有特征性視網膜神經纖維損害和視野缺損的進行性致盲性眼病。起病及進展隱匿,損害多不可逆,有效的病情監測對原發性開角型青光眼(primary open angle glaucoma,POAG)患者管理極為重要。全面準確判斷POAG進展情況應同時行結構性及功能性檢查[1]。視野是目前較公認的功能性判斷指標,許多大型多中心青光眼臨床試驗均以此為標準[2-4],但其有一定的滯后性、主觀性及波動性。眼底照相為結構性定性判斷,專家意見亦可存在較明顯的差異[5-6]。目前尚無判斷青光眼進展的結構性金標準。光學相干斷層掃描作為一種非接觸性、非侵入性、高分辨率的生物組織結構顯像技術,已成為青光眼眼底結構客觀定量檢測的重要方法[7-10]。文獻報道其不僅有助于POAG的早期診斷,更可用于監測青光眼進展[11-17]。光學相干斷層掃描成像青光眼進展引導分析技術(optical coherence tomography-guided progression analysis,OCT-GPA)技術通過追蹤視網膜神經纖維層(retinal nerve fiber layer,RNFL)厚度序列變化,自動排列比較基線及隨訪圖像,像素比對,提供可視化的RNFL變化區域及RNFL厚度變化數值,從而判斷青光眼進展情況。
目前對OCT-GPA判斷青光眼進展診斷效能的相關文獻報道較少,本研究擬對POAG患者隨訪視盤OCT,利用OCT-GPA技術判斷進展情況,以視野及眼底照相判斷結果為標準,計算OCT-GPA技術的靈敏度及特異度,評價其診斷效能及分析優劣勢。
1對象和方法
1.1對象縱向研究。選取2013-01/2015-08我院眼科門診就診并確診的36例45眼POAG患者。此項研究遵循赫爾辛基宣言中的倫理學標準,并經醫院臨床研究倫理委員會同意,所有參與者均為自愿,對檢測予以認可并簽署了知情同意書。所有POAG患者均進行了全面的眼科檢查,包括視力、非接觸性眼壓、裂隙燈及前置鏡下眼底檢查、屈光度、前房角檢查。POAG診斷標準:(1)至少2次眼壓>21mmHg(1mmHg=0.133kPa);(2)房角鏡檢查前房角開放;(3)青光眼性視乳頭損害和/或視網膜神經纖維層缺損;(4)青光眼性視野缺損。具有(1)、(2)項與(3)或(4)方可診斷成立。納入標準為:最佳矯正視力不低于0.5,球鏡-6.00~+3.00D,無可能影響視網膜的全身及眼部其他疾患,1a內無眼部手術及眼內激光史。采用Hodapp等1993年建議的HPA國際視野分期法分期,將受試者分為早期及中晚期。早期包括初期和早期POAG,中晚期包括中期和晚期POAG。所有POAG患者治療方案均參見《我國原發性青光眼診斷和治療專家共識(2014年)》,隨訪期間均為藥物治療調整,無接受手術及激光者。
1.2方法受試者均行視盤眼底照相、Humphrey視野(中心30-2程序)及視盤OCT(Cirrus HD-OCT,Carl Zeiss Meditec,Dublin,CA)檢查,各項檢查間隔時間在1wk內,隨訪2a,OCT至少有4次可信結果。
1.2.1眼底照相眼底照相為對視盤20°范圍照相及RNFL 45°范圍無赤光照相。在患眼散瞳后,由技術熟練的同一技師采用眼底彩色照相機獲取。兩位青光眼專家采用雙盲法獨立評估基線眼底照相,將受試者分為彌漫性RNFL缺損、局限楔狀缺損、無明顯RNFL缺損及不確定RNFL缺損者。彌漫及局限楔狀缺損混合者劃為彌漫性缺損。不確定RNFL缺損多因為盤周色素沉著及絕對期青光眼。兩位青光眼專家采用雙盲法獨立評估2a內眼底照相結果,判斷青光眼進展與否及注明判斷依據。當意見不一致時,以第三位青光眼專家判斷為準。眼底照相中盤沿變窄、RNFL缺損增寬加深或出現新的RNFL缺損、新的盤周出血判定為青光眼進展[18-20]。
1.2.2視野視野采用Humphery自動視野計,中心30-2程序。所有受試者均有兩次以上視野檢查經驗,第1次正式檢查,至少行3次檢查,每次間隔至少30min,取最近一次檢查的視野結果。各次視野檢查均在相同條件下由同一視野師進行操作。符合以下條件認為視野結果可信:注視丟失<20%、假陽性率和假陰性率<30%;視野缺損的位置和視盤損害的位置相對應。兩位青光眼專家采用雙盲法獨立評估2a內視野結果,判斷青光眼進展情況。意見不一致時以第3位青光眼專家判斷為準。視野進展標準:(1)基線暗點范圍內兩個或兩個以上的暗點加深10dB;(2)暗點擴大:兩個或兩個以上加深10dB的位點與基線暗點相連;(3)出現新的暗點:基線暗點范圍內或者與基線暗點相鄰的兩個或更多位點出現缺損,其模式偏差概率P值=1%;或者視野中心10°內之前正常的位點敏感度下降10dB。以上改變,在同一位點至少有一種改變在以后兩次或三次連續隨訪視野結果中出現,則認為青光眼可能或極可能進展[21]。
1.2.3視盤OCT檢查所有受試者均進行Cirrus HD-OCT檢查。掃描模式為“optic disc cube mode”,為6mm×6mm×2mm立體掃描,分析計算直徑3.46mm圓周上的RNFL平均、象限及鐘點厚度。信號強度≥5并無眨眼、頭位等引起假陽性結果等認為結果可信。均進行GPA分析。各次檢查均在同一條件下由同一熟練技師操作。GPA分析時要求核對眼別、采用可信結果比較。Cirrus SD-OCT GPA技術分析內容包括視網膜神經纖維層厚度地圖(RNFL thickness maps)、神經纖維層厚度散點圖(RNFL thickness value)及神經纖維層厚度折線圖(RNFL thickness profiles),見圖1。本研究中可能進展(Possible Progression)和極可能進展(Likely Progression)均視為青光眼進展。
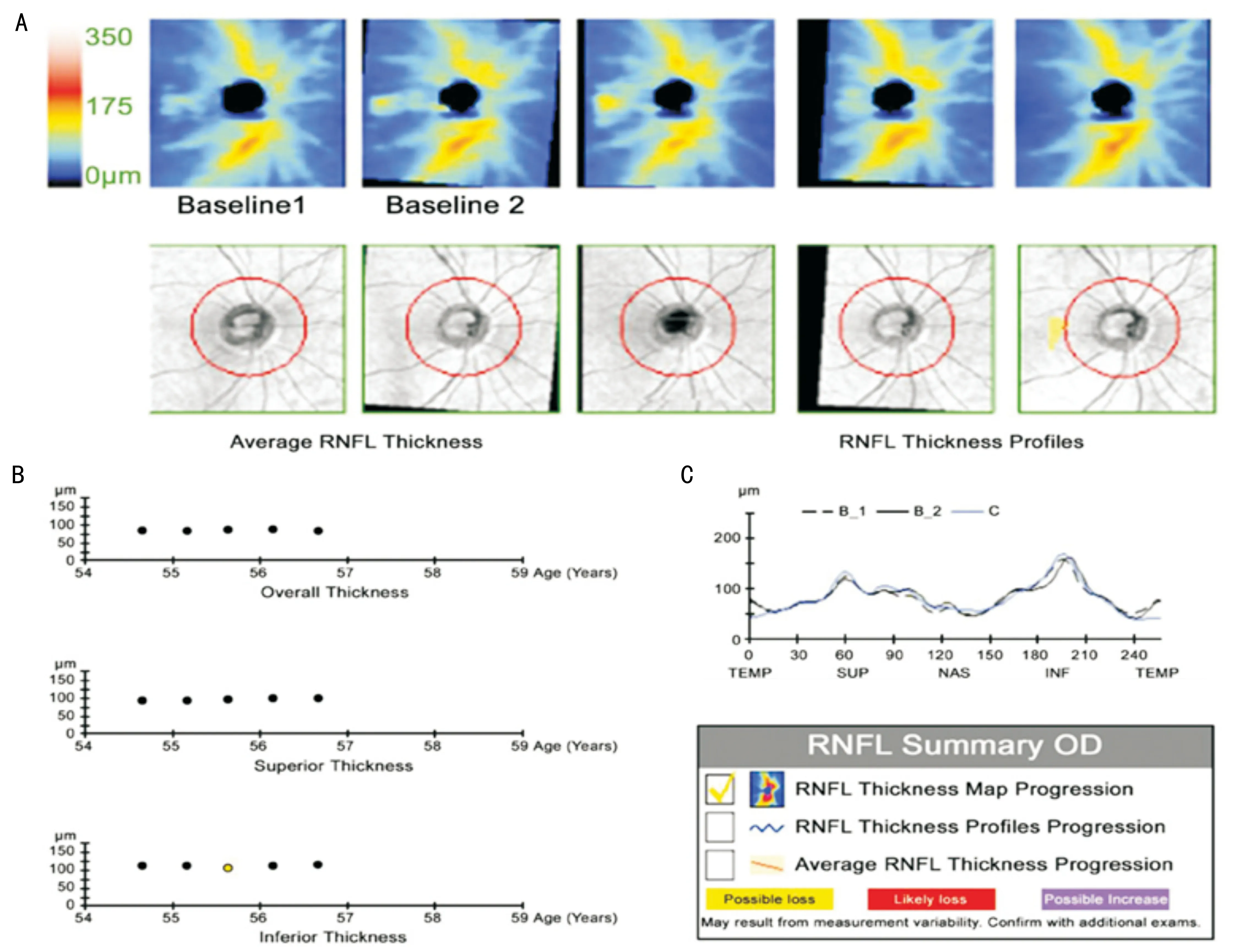
圖1Cirrus HD-OCT RNFL GPA隨訪報告A:視網膜神經纖維層厚度地圖;B:神經纖維層厚度散點圖;C:神經纖維層厚度折線圖。
表1受試者一般情況
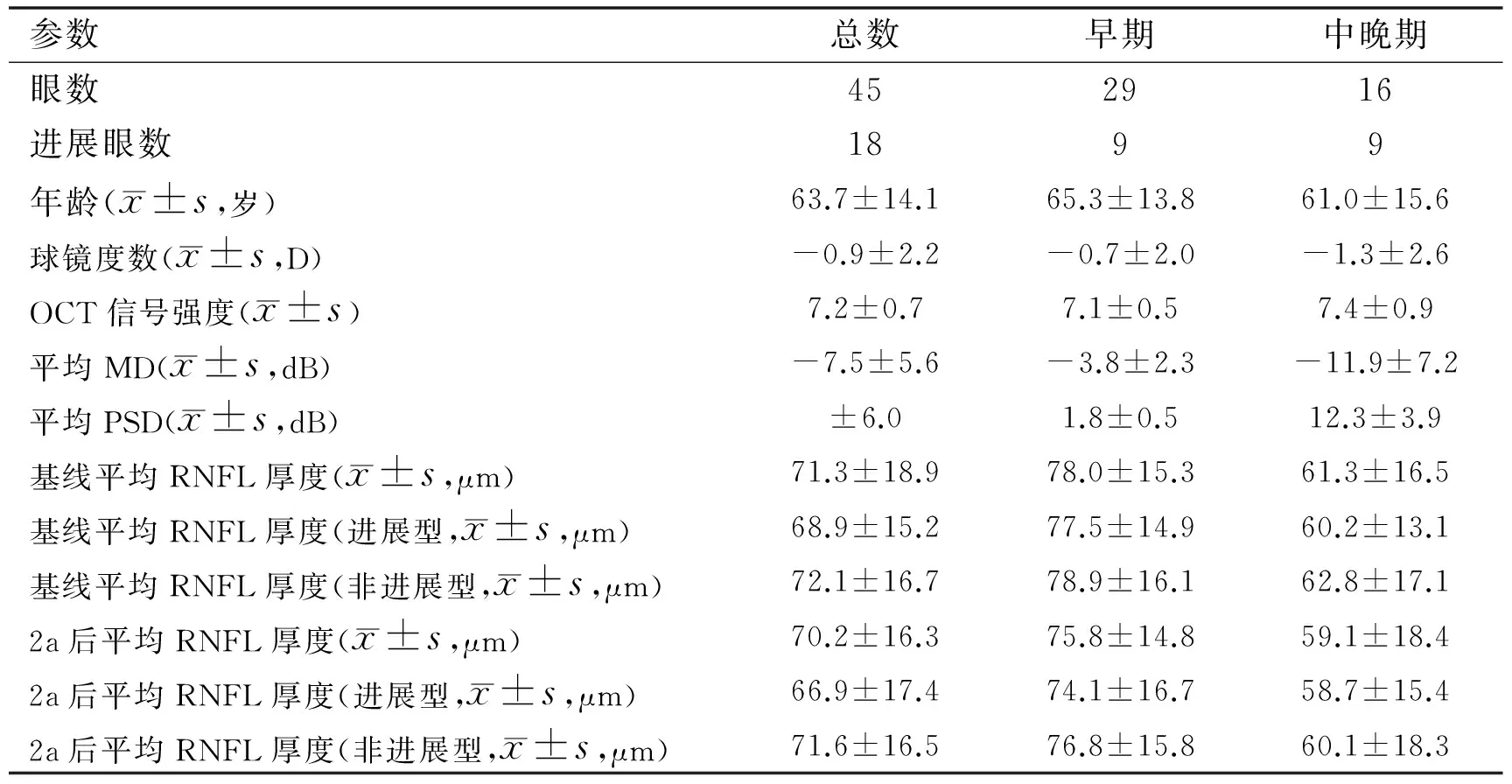
參數總數早期中晚期眼數452916進展眼數1899年齡(x±s,歲)63.7±14.165.3±13.861.0±15.6球鏡度數(x±s,D)-0.9±2.2-0.7±2.0-1.3±2.6OCT信號強度(x±s)7.2±0.77.1±0.57.4±0.9平均MD(x±s,dB)-7.5±5.6-3.8±2.3-11.9±7.2平均PSD(x±s,dB)±6.01.8±0.512.3±3.9基線平均RNFL厚度(x±s,μm)71.3±18.978.0±15.361.3±16.5基線平均RNFL厚度(進展型,x±s,μm)68.9±15.277.5±14.960.2±13.1基線平均RNFL厚度(非進展型,x±s,μm)72.1±16.778.9±16.162.8±17.12a后平均RNFL厚度(x±s,μm)70.2±16.375.8±14.859.1±18.42a后平均RNFL厚度(進展型,x±s,μm)66.9±17.474.1±16.758.7±15.42a后平均RNFL厚度(非進展型,x±s,μm)71.6±16.576.8±15.860.1±18.3
統計學分析:采用SPSS 22.0統計軟件,以眼底照相和/或視野判斷青光眼進展為標準,對OCT-GPA判斷數據進行配對卡方檢驗,計算OCT-GPA技術靈敏度、特異度及Kappa值。以P≤0.05為差異具有統計學意義。
2結果
2.1受試者一般情況本研究共36例45眼受試者,女20例20眼(44%),平均隨訪2.1±0.3a,平均間隔時間為0.62(0.60~0.68)a,見表1。
2.2眼底照相/視野判斷POAG進展情況患者18眼被判斷為青光眼進展,其中早期9眼、中晚期9眼。早期組中,眼底照相判斷者8眼,視野判斷者4眼,兩者一致者3眼。中晚期組中,眼底照相判斷者4眼,視野判斷者6眼,兩者一致者1眼。
表2各組受試者基線信息
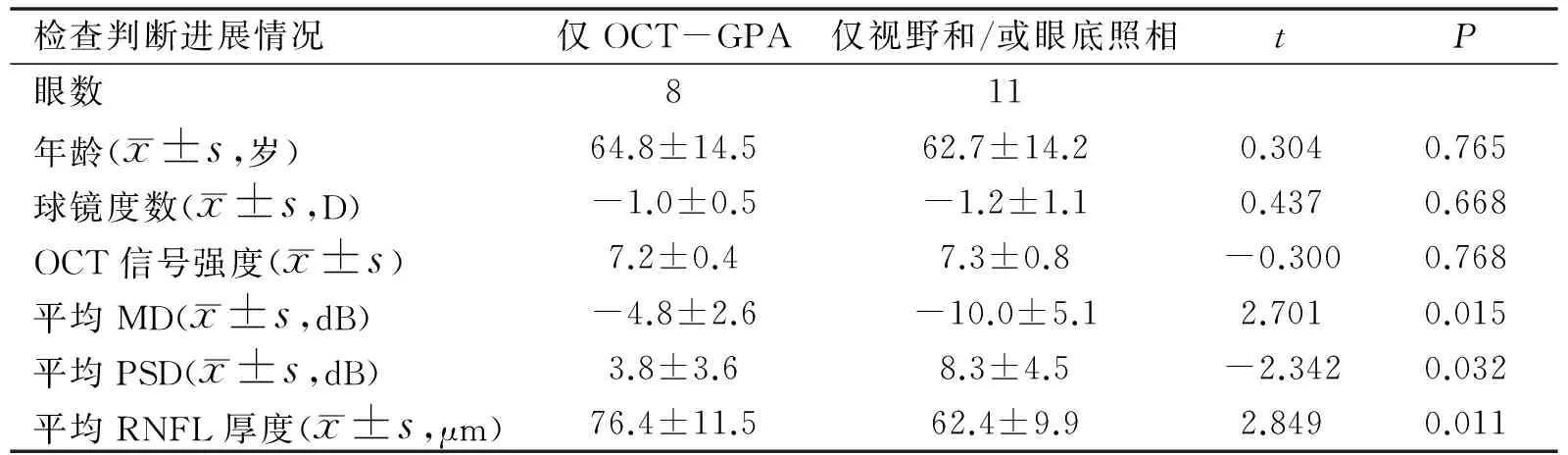
檢查判斷進展情況僅OCT-GPA僅視野和/或眼底照相tP眼數811年齡(x±s,歲)64.8±14.562.7±14.20.3040.765球鏡度數(x±s,D)-1.0±0.5-1.2±1.10.4370.668OCT信號強度(x±s)7.2±0.47.3±0.8-0.3000.768平均MD(x±s,dB)-4.8±2.6-10.0±5.12.7010.015平均PSD(x±s,dB)3.8±3.68.3±4.5-2.3420.032平均RNFL厚度(x±s,μm)76.4±11.562.4±9.92.8490.011
表3OCT-GPA技術和不同判斷標準的一致性分析
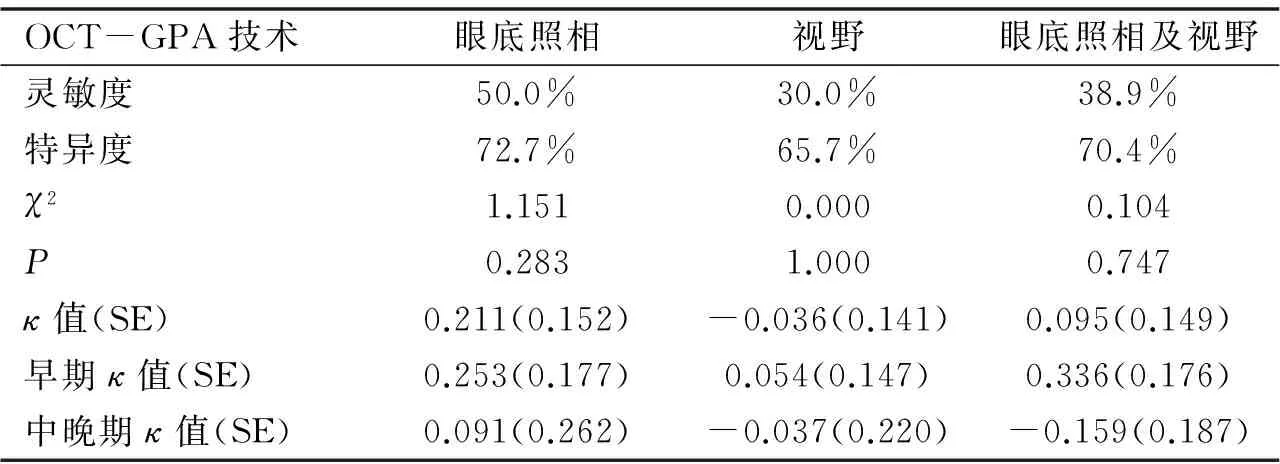
OCT-GPA技術眼底照相視野眼底照相及視野靈敏度50.0%30.0%38.9%特異度72.7%65.7%70.4%χ21.1510.0000.104P0.2831.0000.747κ值(SE)0.211(0.152)-0.036(0.141)0.095(0.149)早期κ值(SE)0.253(0.177)0.054(0.147)0.336(0.176)中晚期κ值(SE)0.091(0.262)-0.037(0.220)-0.159(0.187)
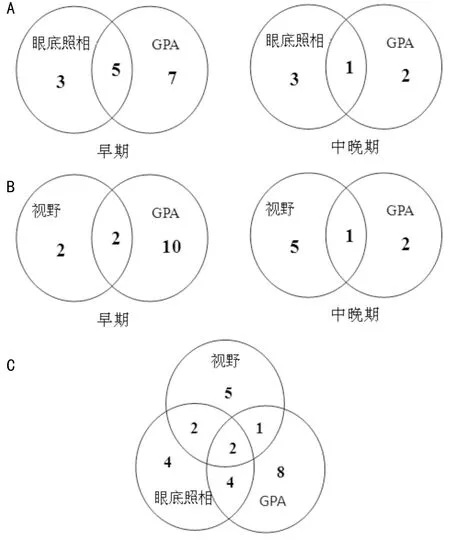
圖2眼底照相/視野和OCT-GPA判斷POAG進展情況A:眼底照相與GPA判斷POAG進展一致性分布情況;B:視野與GPA判斷POAG進展一致性分布情況;C:眼底照相、視野與GPA判斷POAG進展一致性分布情況。
2.3 OCT-GPA判斷POAG進展情況OCT-GPA共判斷15眼為青光眼進展,其中早期12眼、中晚期3眼。同眼底照相及視野結果一致性詳見圖2。26眼被至少3種檢查中的一種判斷為青光眼進展。8眼僅OCT-GPA判斷為進展,11眼僅視野和/或眼底照相判斷進展,9眼被3種檢查中至少2種判斷為進展。其各組基線信息見表2。僅由眼底照相和/或視野判斷進展的受試者基線視功能情況更差。
2.4 OCT-GPA同視野、眼底照相一致性分析以眼底照相及視野結果為判斷標準,OCT-GPA技術總體判斷POAG進展的靈敏度、特異度分別為38.9%和70.40%,Kappa值為0.095,一致性差。單項檢查為判斷標準,OCT-GPA同眼底照相早期組一致性最佳(κ值=0.253)。OCT-GPA技術和不同判斷標準的一致性詳見表3。
3討論
青光眼病理損害基礎是視網膜神經節細胞及其軸突(神經纖維)的進行性損害,通常表現為視盤形態和RNFL厚度的改變[22]。當視網膜神經節細胞凋亡達到30%以上,方出現臨床上可以檢測到的視野缺損[23]。青光眼進展可以是結構性和(或)功能性的改變[24]。SD-OCT因其更快的掃描速率、更高的分辨率及眼球追蹤技術,檢查結果有較好的可重復性,目前正越來越多地被應用于青光眼診斷和病情進展監測[25]。Cirrus HD-OCT GPA技術是2009年引入配置,通過追蹤RNFL序列變化,自動排列比較基線及隨訪圖像,像素比對,提供可視化的RNFL變化區域及RNFL厚度變化數值,從而判斷青光眼進展情況[25]。
本組研究中,分別以眼底照相、視野、眼底照相及視野為參考標準,三組P值均大于0.05,提示OCT-GPA技術同視野及眼底照相判斷POAG進展檢出率無顯著性差異。OCT-GPA同眼底照相、視野之間一致性均較差(κ值=0.211、-0.036)。進一步亞型分析中,單項檢查為判斷標準,OCT-GPA同眼底照相早期組一致性最佳(κ值=0.253),而僅由眼底照相或視野判斷進展的受試者基線視功能情況更差。
以眼底照相為判斷標準,僅眼底照相判斷進展者6眼,2眼為新的盤周出血,4眼為盤沿變窄。考慮盤周出血,OCT-GPA無法識別,同時出血引起神經纖維層水腫,反而出現RNFL厚度增厚,故OCT-GPA判斷為假陰性。4眼盤沿變窄,其中3眼為中晚期,OCT-GPA均未能識別,考慮同中晚期RNFL厚度已明顯變薄,盤沿變窄,RNFL厚度變化未能讓OCT-GPA識別可能。提示OCT-GPA技術在中晚期POAG盤沿變化方面識別度較差。Jong等應用Cirrus SD-OCT GPA發現其對于視盤形態改變靈敏度低,分析同其側重RNFL厚度測量相關[26],本研究結果符合其發現。同時,僅OCT-GPA判斷為進展者9眼,1眼為中晚期,其基線眼底照相為不確定RNFL缺損者,因絕對期青光眼無法判斷RNFL缺損。8眼為早期,其中5眼基線眼底照相提示為彌漫性RNFL缺損,2眼無明顯RNFL缺損。考慮可能因彌漫性RNFL缺損,眼底照相不易判斷,而OCT在測量RNFL厚度方面有定量優勢,推測OCT-GPA在判斷早期彌漫性RNFL缺損類型的POAG進展方面有一定優勢,但上述病例仍需較長時間大樣本觀察,也不排除OCT-GPA假陽性可能。6眼眼底照相及OCT-GPA判斷一致,其中5眼為早期,提示OCT-GPA可能在判斷早期POAG進展上有一定優勢。
以視野為判斷標準,僅視野判斷進展者7眼,5眼為中晚期,考慮可能因中晚期RNFL厚度已明顯變薄,即使出現陽性的視野惡化,RNFL厚度改變仍不足以被OCT-GPA識別可能,該表現也同OCT-GPA對中晚期POAG盤沿變化識別度欠佳相一致。同時,僅OCT-GPA判斷進展者12眼,10眼為早期。考慮同OCT更易識別RNFL厚度,即使尚未出現明顯可檢測出的視野改變,而OCT-GPA提前監測到RNFL厚度改變。同時并不排除OCT-GPA假陽性可能,尚需更長時間大樣本隨訪評估。
另有病例報道[27],2例病例進行OCT-GPA分析中,1例隨訪分析圖像中出現了對側眼圖像,另1例出現了其他患者的眼底圖像,而這2例均未發現明顯硬件及操作問題。本組研究中未出現眼別匹配錯誤。本研究的局限在于受試者數量較少,隨訪時間短,許多推斷尚需大樣本和長期臨床研究的評價結果。
綜上所述,本研究提示OCT-GPA技術更易判斷早期POAG進展,對中晚期POAG進展識別欠佳。判斷彌漫性RNFL缺損、不確定RNFL缺損變化上有一定優勢,對新的盤周出血及盤沿變窄識別欠佳。OCT-GPA在判斷早期POAG進展有一定優勢,但最好聯合視野及眼底照相檢查共同判斷。
1 Tenkumo K, Hirooka K, Baba T,etal.Evaluation of relation between retinal nerve fiber layer thickness progression and visual field progression in patients with glaucoma.JpnJOphthalmol2013;57(5):451-456
2 Anderson DR, Drance SM, Schulzer M,etal. Natural history of normal-tension glaucoma.Ophthalmology2001;108(2):247-253
3 Musch DC,Lichter PR,Guire KE,etal.CIGTS Study Group.The Collaborative Initial Glaucoma Treatment Study:study design,methods,and baseline characteristic of enrolled patient.Ophthalmology1999;106(4):653-662
4 Leske MC,Heijl A,Hyman L,etal.Early Manifest Glaucoma Trial Group.Early Manifest Glaucoma Trial:design and baseline data.Ophthalmology1999;106(11):2144-2153
5 Gaasterland DE, Blackwell B, Dally LG,etal. The Advanced Glaucoma Intervention Study (AGIS): Variability among academic glaucoma subspecialists in assessing optic disc notching.TransAmOphthalmolSoc2001;99:177
6 Jampel HD, Friedman D, Quigley H,etal. Agreement among glaucoma specialists in assessing progressive disc changes from photographs in open angle glaucoma patients.AmJOphthalmol2009;147(1):39-44
7 Burgansky-Eliash Z, Wollstein G, Chu T,etal. Optical coherence tomography machine learning classifiers for glaucoma detection:a preliminary study.InvestOphthalmolVisSci2005;46(11):4147-4152
8 Lalezary M, Medeiros FA, Weinreb RN,etal. Baseline optical coherence tomography predicts the development of glaucomatous change in glaucoma suspects.AmJOphthalmol2006;142(4):576-582
9 Leung CK, Chan WM, Yung WH,etal. Comparison of macular and peripapillary measurements for the detection of glaucoma: an optical coherence tomography study.Ophthalmology2005;112(3):391- 400
10 Manassakorn A, Nouri-Mahdavi K, Caprioli J.Comparison of retinal nerve fiber layer thickness and optic disk algorithms with optical coherence tomography to detect glaucoma.AmJOphthalmol2006;141(1):105-115
11 Wollstein G, Schuman JS, Price LL,etal. Optical coherence tomography longitudinal evaluation of retinal nerve fiber layer thickness in glaucoma.ArchOphthalmol2005;123(4):464-470
12 Medeiros FA, Zangwill LM, Alencar LM,etal. Detection of glaucoma progression with Stratus OCT retinal nerve fiber layer, optic nerve head, and macular thickness measurements.InvestOphthalmolVisSci2009;50(12):5741- 5748
13 Lee EJ, Kim TW, Park KH,etal. Ability of Stratus OCT to detect progressive retinal nerve fiber layer atrophy in glaucoma.InvestOphthalmolVisSci2009;50(2):662-668
14 Leung CK, Cheung CY, Weinreb RN,etal. Evaluation of retinal nerve fiber layer progression in glaucoma: a study on optical coherence tomography guided progression analysis.InvestOphthalmolVisSci2010;51(1):217-222
15 Sung KR, Sun JH, Na JH,etal. Progression detection capability of macular thickness in advanced glaucomatous eyes.Ophthalmology2012;119(2):308-313
16 Grewal DS, Sehi M, Paauw JD,etal. Detection of progressive retinal nerve fiber layer thickness loss with optical coherence tomography using three criteria for functional progression.JGlaucoma2012;21(4):214-220
17 Na JH, Sung KR, Baek S,etal. Detection of glaucoma progression by assessment of segmented macular thickness data obtained using spectral domain optical coherence tomography.InvestOphthalmolVisSci2012;53(7):3817-3826
18 Drance S, Anderson DR, Schulzer M,etal.Risk factors for progression of visual field abnormalities in normal-tension glaucoma.AmJOphthalmol2001;131(6):699-708
19 Nitta K. Disc hemorrhage is a sign of progression in normal tension glaucoma.JGlaucoma2012;21(4):276
20 Sung KR. Disc hemorrhage: is that a risk factor or sign of progression?JGlaucoma2012;21(4):275-276
21 Asman P,Wild JM,Heijl A.Appearance of the pattern deviation map as a function of change in area of localized field loss.InvestOphthalmolVisSci2004;45(9):3099-3106
22 Weinreb RN, Khaw PT. Primary open-angle glaucoma.TheLancet 2004;363(9422):1711-1720
23李美玉.青光眼學.北京:人民衛生出版社 2004:225-226
24 Kemgan-Banmrind LA,Quigley HA,Pease ME,etal.Number of ganglion cells in glaucoma eyes compared with threshold visual field tests in the same persons.InvestOphthalmoIVisSci2000;41(3):741-748
25 Grewal DS, Tanna AP. Diagnosis of glaucoma and detection of glaucoma progression using spectral domain optical coherence tomography.CurrOpinOphthalmol2013;24(2):150-161
26 Lee JR, Sung KR, Na JH,etal. Discrepancy between optic disc and nerve fiber layer assessment and optical coherence tomography in detecting glaucomatous progression.JpnJOphthalmol2013;57(6):546-552
27 Kennedy JB, SooHoo JR, Seibold LK,etal.Misguided progressin analysis by optical coherence tomography:a report of two cases.CaseRepOphthalmol2014;5(2):217-221
Clinical role of Cirrus optical coherence tomography-guided progression analysis in detecting glaucomatous progression
Xin-Hui Guan, Li Li, Yong Liang
Special Scientific Research Foundation for Young Scientific and Technological Talents of Health and Family Planning Commission of Xinjiang Uygur Autonomous Region (No.2014Y10)
2016-05-23Accepted:2016-08-08
?spectral-domain optical coherence tomography; primary open angle glaucoma; guided progression analysis; optic disc photography
2014年度新疆維吾爾自治區衛生廳青年科技人才專項科研項目(No.2014Y10)
(830054)中國新疆維吾爾自治區烏魯木齊市,新疆醫科大學第五附屬醫院眼科
關新輝,女,畢業于新疆醫科大學,碩士,副主任醫師,研究方向:白內障、青光眼。
梁勇,男,碩士,主任醫師,主任.iohey@163.com
2016-05-23
2016-08-08
Guan XH, Li L, Liang Y. Clinical role of Cirrus optical coherence tomography-guided progression analysis in detecting glaucomatous progression.GuojiYankeZazhi(IntEyeSci) 2016;16(9):1687-1691
10.3980/j.issn.1672-5123.2016.9.22

