食管賁門失弛緩癥食管Ⅲ度擴張CT診斷1例報道
李邦君(重慶西南鋁醫院,重慶401326)
食管賁門失弛緩癥食管Ⅲ度擴張CT診斷1例報道
李邦君
(重慶西南鋁醫院,重慶401326)
食管失弛癥;賁門;危重病;體層攝影術,X線計算機;病例報告
賁門失弛緩癥為食管運動功能障礙性疾病,系由神經性病變所致,癥狀頑固,臨床一般治療效果較差,通常以解除食管下段環行括約肌痙攣,緩解癥狀為目的[1],而明確診斷則是治療的關鍵。本院近期收集1例重度賁門失弛緩癥患者,臨床癥狀特殊,不能采用常規食管X射線鋇餐檢查,而是選擇在低張下吞服稀釋碘溶液后,運用CT平掃加三維重建進行檢查診斷,現報道如下。
1 臨床資料
患者,女,73歲。因吞咽困難9年,間斷嘔吐1年,加重伴偶發嗆咳2個月入院。胸部查體雙肺未見異常,縱隔明顯增寬。食管X射線鋇餐造影檢查,吞服少量稀鋇見食管明顯擴張,患者嗆咳、嘔吐;改用肌內注射山莨菪堿(654-2)后,吞服2%復方泛影葡胺稀釋溶液,CT平掃、三維重建示:食管全長重度擴張,管徑寬約9.5 cm(圖1a、b),管壁薄、規則,蠕動消失,其內有大量食物殘渣,賁門區域呈寬約0.5 cm的“鳥嘴狀”狹窄改變(圖c)。診斷為賁門失弛緩癥——食管Ⅲ度擴張。
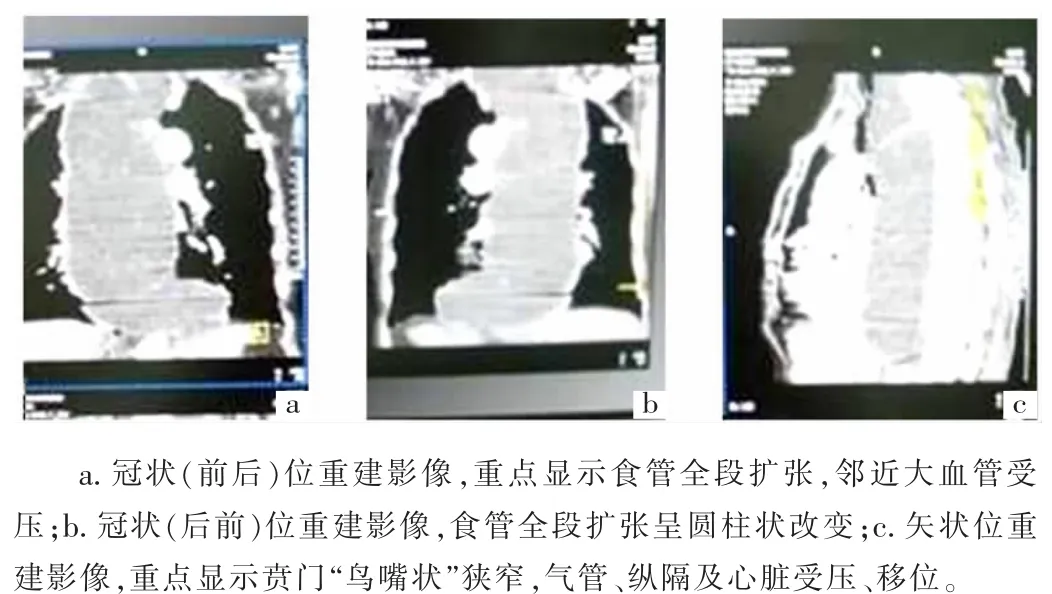
圖1 食管賁門失弛緩癥CT圖像
2 討 論
食管賁門失弛緩癥是一種原因不明的原發性食管運動功能障礙性疾病,其特點為賁門管的功能性狹窄和食管高度擴張同時存在。發病率較低,臨床上以吞咽困難為主要表現,有時呈進行性加重。賁門失弛緩癥后期,具有典型的上述影像學征象,正確診斷多無困難。但僅憑消化道鋇餐造影檢查,也經常對早期賁門失弛緩癥與其他食管下段及賁門疾病相混淆[2]。
食管賁門失弛緩癥又稱賁門痙攣或巨食管癥,是由于食管壁內肌間神經叢即Auernach叢神經節細胞和迷走神經運動核細胞變性、減少[3],甚至消失所引起的賁門失弛緩功能不良。導致食管擴張,食物不易通過賁門,這也是導致食管慢性梗阻的原因之一[4]。
食管X射線鋇餐造影檢查是診斷賁門失弛緩癥的首選方法之一,也是臨床上最常用并具有診斷意義的檢查方法,其典型的影像學征象為食管擴張,食管下段賁門區呈環狀、對稱性的“鳥嘴狀”狹窄。賁門失弛緩癥根據食管下段呈“鳥嘴狀”逐漸變細進入隔下的狹窄程度及上段食管擴張的橫徑分為 3度:(1)食管直徑小于3.5 cm的稱為Ⅰ度,賁門開放延遲,第三收縮波及逆蠕動活躍,賁門間斷開放,其內容物間斷進入胃內;(2)食管直徑在3.5~6.0 cm的稱為Ⅱ度,賁門間斷開放時間延長,不規則蠕動波減弱,僅少量內容物間斷入胃;(3)食管直徑大于6.0 cm的稱為Ⅲ度,賁門重度狹窄,其內容物借助重力才能少量噴射入胃內。隨著超聲檢查的不斷發展,超聲診斷賁門疾病已有報道,但對早期食管下端賁門部無器質性狹窄改變者超聲不易診斷[5]。該例患者病程較長,又未能及時有效診治,賁門重度狹窄,食管全長Ⅲ度以上擴張似胃一樣大。臨床上吞咽困難、嘔吐嗆咳典型,因此,常規食管吞鋇檢查易引起鋇劑誤入氣管,故采用低張、吞服稀釋碘對比劑CT檢查更安全。
鑒別診斷:(1)食管下段、賁門區域的惡性腫瘤,病變部位管腔狹窄、管壁僵硬、黏膜不規則破壞,蠕動消失,病變以上食管呈輕度或中度擴張。(2)食管下段、賁門區域的惡性腫瘤及其他食管運動功能障礙性疾病引起的假性賁門失弛緩癥,根據臨床表現、上消化道X射線鋇餐造影難以與原發性賁門失弛緩癥相鑒別。可能的原因一方面是食管下段、賁門的惡性腫瘤可以造成食管、賁門的機械性梗阻;另一方面是腫瘤細胞浸潤并破壞了食管下段括約肌的支配神經而引起的食管功能性梗阻,因此,容易與賁門失弛緩癥相混淆,此時進行食管、賁門的CT掃描有助鑒別診斷。
總之,在臨床工作中遇到疑似賁門失弛緩癥的患者時,要認真考慮其鑒別診斷,防止誤診誤治。
[1]鐘敏.內鏡下氣囊擴張術治療賁門失弛緩癥[J].中國內鏡雜志,2003,9(4):40-43.
[2]戚譯天.賁門失弛緩癥誤診誤治的常見原因分析[J].中國實驗診斷學,2014,9(18):1551-1552.
[3]吳任德.外科學[M].5版.北京:人民衛生出版社,2001:405.
[4]王懷勝,錢勇,梁巖,等.食管賁門失弛緩癥X線診斷10例[J].醫用放射技術雜志,2002(8):71.
[5]張偉民.賁門失弛緩癥超聲診斷價值探討[J].當代醫學,2013,19(16):106-107.
10.3969/j.issn.1009-5519.2016.05.069
B
1009-5519(2016)05-0800-01
(2015-09-11
2015-11-20)

