關節鏡下診療膝關節后交叉韌帶后方彌漫性腱鞘巨細胞瘤1例
高偉,董江濤,林浩,高石軍(河北醫科大學第三醫院 關節科,河北 石家莊 050051)
病例報告
關節鏡下診療膝關節后交叉韌帶后方彌漫性腱鞘巨細胞瘤1例
高偉,董江濤,林浩,高石軍
(河北醫科大學第三醫院 關節科,河北 石家莊 050051)
巨細胞瘤;膝關節;關節鏡
腱鞘巨細胞瘤(giant cell tumor of tendon sheath,GCTTS)多起源于小關節及腱鞘的滑膜層,發生在手與足多見。膝關節的GCTTS較為少見,往往因不明原因的關節反復腫脹而就診,本文病例經關節鏡手術得以確診和切除治療,療效滿意。現報道如下:
1 臨床資料
患者 女,26歲,主因左膝關節疼痛腫脹1個月入院。患者1個月前無明顯誘因出現左膝關節疼痛、腫脹,行走時即出現疼痛,無關節交鎖、打軟腿癥狀,就診于當地醫院,診斷滑膜炎行“左膝關節腔內抽液并注射激素治療、熱敷、貼膏藥”等治療,效果欠佳,腫脹反復出現未見好轉消退,現為求進一步診治而來我院,門診經查以“左膝滑膜炎待查”收入院。專科查體:左膝皮色皮溫正常,麥氏征(-),浮髕試驗(+),前后抽屜試驗(-),Lachman試驗(-),股四頭肌肌力尚可,關節活動度0~130°。既往:體健,否認外傷、手術史,否認其他慢性病史。入院查膝關節正側位X線:見關節間隙、骨質正常,關節周圍軟組織腫脹;磁共振成像(magnetic resonance imaging,MRI)示:左膝關節后交叉韌帶后方腫物異常高低混雜信號,考慮GCTTS(圖1);在腰麻下行左膝關節鏡下腫物切除術。
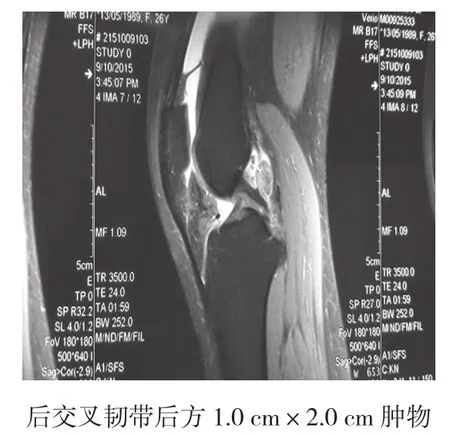
圖1 術前MRI所示
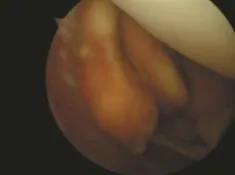
圖2 術中關節鏡下所見

圖3 關節鏡下切除見兩腫物
術中可見后交叉韌帶后方有兩個約1.0 cm×2.0 cm 和0.5 cm×1.7 cm大小的腫物,暗褐色,外有包膜,部分與后關節囊相連(圖2和3),關節囊內見彌漫性色素沉著(圖4),將其完整切除送病檢,病理結果:GCTTS。其病理特征為:鏡下瘤組織結構多樣,具有增生性的組織細胞,這些細胞內含有脂質和含鐵血黃素,中間混有多核巨細胞(圖5)。術后患者疼痛腫脹癥狀消失,較術前關節功能明顯改善,康復良好出院。

圖4 關節鏡下見滑膜囊內色素沉著

圖5 術后病理 (HE 4×10)
2 討論
GCTTS為發生于關節囊、腱鞘和滑膜囊附近的少見的良性腫瘤。1941年JAFFE等首先提出將腱鞘、滑囊和關節滑膜歸為同一解剖單位,均能引起同一類病變[1]。2003年WHO最新的骨和軟組織腫瘤分類將其歸為纖維組織細胞起源的腫瘤[2],根據發病部位和生長方式,GCTTS分局限型和彌漫型兩種,85.0%屬局限型,以手足部最常見;彌漫型發病年齡較輕,50%病例<40歲,女性略多于男性,好發部位為膝關節、髖關節和踝關節等持重性大關節周圍的滑膜囊和關節間隙。其病因不明,有的學者認為是由于肌腱或滑膜損傷后導致滑膜的纖維組織細胞增生的修復性慢性反應.有的認為是在膽固醇代謝紊亂的基礎上再受外傷引起的。但此病例沒有外傷史。病變通常為無痛性緩慢生長.常常以關節腫脹活動受限等表現而就診[3]。病理上GCTTS起源于腱鞘滑膜組織,鏡下主要由大的滑膜樣單核細胞、小的單核組織細胞和破骨細胞樣巨細胞3種成分組成。BOLAND等[4]認為滑膜樣單核細胞是從滑膜細胞分化而來,可做為GCTTS具有診斷意義的標記,這些細胞可移行為梭形細胞、纖維母細胞或轉變為黃色瘤細胞。影像學上,典型X線平片表現為軟組織腫脹,關節間隙或有輕度增寬;CT可良好顯示病灶及相關骨質受累情況,增強掃描病灶可表現為彌漫性不均勻強化。本病骨質侵犯相對罕見,可見灶性骨質吸收,沒有骨質破壞及骨膜反應[5]。MRI對于GCTTS的診斷具有極高的敏感性和特異性[6-7]。首先可以明確病變的起源和范圍。是否有關節內受侵。在MRI各常規序列上腫塊均呈低信號,此是GCTTS影像學診斷的特征之一,可與關節外軟組織腫塊鑒別,其中T1WI與T2WI均呈低信號,以T2WI影像最為明顯,這是由于具有順磁性的含鐵血黃素沉著造成的。如合并出血壞死,T2WI信號較混雜,可以為低、等或高低混雜,本例X線未見骨質受累改變,MRI診斷左膝后交叉韌帶后方GCTTS。
GCTTS診斷上需與創傷后血腫、腱鞘黃色瘤、腱鞘纖維瘤、關節結核和滑膜肉瘤等相鑒別,MRI雖有其特異性表現,但最終診斷仍需依靠病理,由于該病在臨床上較少見且表現無特異性,確診需依據術中所見及術后病理,故誤診率高達79.3%[8],最佳治療方案為手術徹底切除。但切除后復發率較高。據WHO統計,GCTTS復發率為33.0%~50.0%[9-10],一般不轉移。多次復發的病例可選擇根治性手術加放療。術后應密切觀察并進行定期隨訪。腱鞘巨細胞瘤有惡性變的可能,有報道稱GCTTS可以出現廣泛浸潤性生長,彌漫性破壞周圍骨及軟組織的惡變,放療可能對惡性GCTTS手術治療后的患者有幫助[7,11-12]。彌漫型GCTTS屬于局部侵襲性生長的非轉移性腫瘤,治療原則為盡可能徹底切除腫瘤,最大限度地保留肢體功能,反復發作的病例可選擇手術加放療。雖然GCTTS惡變機會較小,但出現高度異型細胞惡變后可發生肺轉移,另外,兒童、甚至幼兒患膝關節GCTTS者亦不罕見[13-16],臨床醫師應高度重視。
綜上所述,在臨床中膝關節GCTTS雖并不多見,但臨床醫生應對不明原因的膝關節反復腫痛者,提高警惕。術前詳細詢問病史和專科查體,并結合膝關節MRI、彩超檢查等,來降低對膝關節GCTTS的誤診率和漏診率,同時與傳統切開手術相比,關節鏡下徹底切除病灶及其周圍組織清掃是治療該病的直觀、微創、有效的診治方法。
[1] JAFFE H L, LICHTENSTEIN L, SUTRO C J. Pigmented villonodular synovitis, bursitis and tenosynovitis[J]. Arch Pathol,1941, 31(3): 731-765.
[2] 徐萬鵬, 馮傳漢. 骨科腫瘤學[M]. 北京: 人民軍醫出版社,2001: 359.
[3] 朱雄增. 軟組織腫瘤WHO最新分類特點[J]. 臨床與實驗病理學雜志, 2003, 19(1): 94-96.
[4] BOLAND J M, FOLPE A L, HORNICK J L, et al. Clusterin is expressed in normal synoviocytes and in tenosynovial giant cell tumors of localized and diffuse types: diagnostic and histogenetic implications[J]. The American Journal of Surgical Pathology, 2009,33(8): 1225-1229.
[5] DE SCHEPPER A M, HOGENDOORN P C, BLOEM J L. Giant cell tumors of the tendon sheath may present radiologically as intrinsic osseous lesions[J]. European Radiology, 2007, 17(2): 499-502.
[6] HUANG G S, LEE C H, CHAN W P, et al. Localized nodular synovitis of the knee: MR imaging appearance and clinical correlates in 21 patients[J]. American Journal of Roentgenology,2003, 181(2): 539-543.
[7] VAN DER HEIJDEN L, GIBBONS C L, DIJKSTRA P D, et al. The management of diffuse-type giant cell tumour (pigmented villonodular synovitis) and giant cell tumour of tendon sheath (nodular tenosynovitis)[J]. Journal of Bone & Joint Surgery, British Volume, 2012, 94(7): 882-888.
[8] 趙洪波, 周宏艷, 張洪. 關節鏡下診療膝關節內腱鞘巨細胞瘤6例報告[J]. 中國內鏡雜志, 2015, 21(8): 864-867.
[9] FLETCHER C D, UNNIK K, MERTENS F, et al. World Health Organization classifi cation of tumours. Pathology and genetics of tumors of soft tissue and bone [M]. Lyon: IARC Press, 2002: 120-125.
[10] JO V Y, FLETCHER C D M. WHO classifi cation of soft tissue tumours: an update based on the 2013 (4th) edition[J]. Pathology-Journal of the RCPA, 2014, 46(2): 95-104.
[11] CORONEOS C J, O'SULLIVAN B, FERGUSON P C, et al. Radiation therapy for infi ltrative giant cell tumor of the tendon sheath[J]. The Journal of Hand Surgery, 2012, 37(4): 775-782.
[12] HO C Y, MALEKI Z. Giant cell tumor of tendon sheath: cytomorphologic and radiologic findings in 41 patients[J]. Diagnostic Cytopathology, 2012, 40(S2): 94-98.
[13] VAN DER HEIJDEN L, GIBBONS C L, HASSAN A B, et al. A multidisciplinary approach to giant cell tumors of tendon sheath and synovium-a critical appraisal of literature and treatment proposal[J]. Journal of Surgical Oncology, 2013, 107(4): 433-445.
[14] BYRNE M, CHAN J C, KELLY J L. A case of recurring multifocal giant cell tumour of the tendon sheath in a child[J]. Hand Surg,2014, 19(2): 245-248.
[15] YUN S J, HWANG S Y, JIN W, et al. Intramuscular diffuse-type tenosynovial giant cell tumor of the deltoid muscle in a child[J]. Skeletal Radiology, 2014, 43(8): 1179-1183.
[16] STEWART D A, PEDERSEN J, COOMBS C J. Giant cell tumour of tendon sheath in a 4-year-old boy[J]. Journal of Hand Surgery (European Volume), 2014, 39(8): 889-891.
(吳靜 編輯)
R738.5
D
10.3969/j.issn.1007-1989.2016.08.025
1007-1989(2016)08-0105-03
2016-03-09
高石軍,E-mail:gao_shijun@126.com

