急性腦梗死后側(cè)支循環(huán)建立的特點(diǎn)及影響因素
劉淑云 陳安強(qiáng) 李丹 趙增霞 張爽 劉相城
急性腦梗死后側(cè)支循環(huán)建立的特點(diǎn)及影響因素
劉淑云 陳安強(qiáng) 李丹 趙增霞 張爽 劉相城
目的 探討急性腦梗死患者側(cè)支循環(huán)建立的特點(diǎn)及其影響因素。方法 選擇急性腦梗死患者242例,檢測(cè)所有患者血清C反應(yīng)蛋白(CRP)、纖維蛋白原(FIB)、同型半胱氨酸(HCY)、總膽固醇(TC)、三酰甘油(TG)、低密度脂蛋白膽固醇(LDL-C)、高密度脂蛋白膽固醇(HDL-C),并進(jìn)行腦血管數(shù)字減影血管造影檢查(DSA)檢查,分析側(cè)支循環(huán)形成特點(diǎn)和影響因素。結(jié)果 242例急性腦梗死患者中,前循環(huán)病變側(cè)支循環(huán)開(kāi)放率高于后循環(huán)病變(χ2=16.228,P=0.000);不同程度腦動(dòng)脈狹窄患者側(cè)支循環(huán)開(kāi)放率差異有統(tǒng)計(jì)學(xué)意義(χ2=9.618,P=0.000)。吸煙、糖尿病、高血壓病發(fā)生率及血清HDL-C水平在有、無(wú)側(cè)支循環(huán)患者之間差異有統(tǒng)計(jì)學(xué)意義(P<0.0.5);多因素 logistic 回歸分析顯示吸煙、高血壓是影響急性腦梗死患者腦動(dòng)脈側(cè)支循環(huán)形成的危險(xiǎn)因素,血清HDL-C水平升高是側(cè)支循環(huán)形成的保護(hù)因素。結(jié)論 急性腦梗死患者前循環(huán)病變側(cè)支循環(huán)開(kāi)放率高,隨著腦動(dòng)脈狹窄程度的加重側(cè)支循環(huán)的開(kāi)放率增加,吸煙和高血壓可能是影響側(cè)支循環(huán)開(kāi)放的危險(xiǎn)因素,而高HDL水平促進(jìn)側(cè)支循環(huán)的開(kāi)放。
急性腦梗死 側(cè)支循環(huán) 狹窄 閉塞
腦梗死是常見(jiàn)神經(jīng)系統(tǒng)疾病之一,其發(fā)病的主要原因?yàn)槟X動(dòng)脈粥樣硬化狹窄或閉塞[1],急性腦梗死發(fā)生后多伴有腦動(dòng)脈側(cè)支循環(huán)的建立和開(kāi)放,并有效改善梗死區(qū)的腦組織缺血,有利于減小神經(jīng)損傷的范圍,延緩永久性神經(jīng)損傷的發(fā)生,降低二次梗死的風(fēng)險(xiǎn),改善患者的預(yù)后[2,3]。了解腦梗死后側(cè)支循環(huán)建立的特點(diǎn)及影響因素對(duì)本病的預(yù)防﹑治療和判斷預(yù)后具有指導(dǎo)意義[4]。本文探討急性腦梗死患者側(cè)支循環(huán)建立和開(kāi)放的特點(diǎn)及其影響因素。
作者單位: 518110 廣東省深圳市龍華新區(qū)中心醫(yī)院(劉淑云 李丹 趙增霞 張爽 劉相城)550006 貴州省貴陽(yáng)市第三人民醫(yī)院(陳安強(qiáng))
1 臨床資料
1.1一般資料 選擇2012年1月至2015年9月深圳市龍華新區(qū)中心醫(yī)院和貴陽(yáng)市第三人民醫(yī)院收治的急性腦梗死患者242例,男146例,女96例;年齡38~75歲,平均年齡(59.8±10.4)歲。納入標(biāo)準(zhǔn):(1)符合中華醫(yī)學(xué)會(huì)神經(jīng)病學(xué)分會(huì)制定的缺血性腦卒中的診斷標(biāo)準(zhǔn)[5]。(2)首次發(fā)病。(3)癥狀出現(xiàn)后<72h 行CT或MRI檢查確定責(zé)任病灶。排除標(biāo)準(zhǔn):(1)發(fā)病時(shí)間>2周。(2)出血性腦血管疾病。(3)腦血管畸形﹑動(dòng)脈炎﹑夾層動(dòng)脈瘤等其它原因?qū)е碌娜毖阅X血管疾病。(4)風(fēng)濕性心臟病﹑房顫等心源性因素導(dǎo)致的腦栓塞。(5)嚴(yán)重感染﹑惡性腫瘤﹑結(jié)締組織病﹑血液系統(tǒng)疾病及心肝腎等重要臟器嚴(yán)重器質(zhì)性疾病患者。
1.2方法 (1)臨床資料收集:入院后次日患者采集空腹靜脈血,送檢驗(yàn)科進(jìn)行C反應(yīng)蛋白(CRP)﹑纖維蛋白原(FIB)﹑同型半胱氨酸(HCY)﹑總膽固醇(TC)﹑三酰甘油(TG)﹑低密度脂蛋白膽固醇(LDL-C)﹑高密度脂蛋白膽固醇(HDL-C),收集所有患者的一般資料,包括年齡﹑性別﹑吸煙史﹑飲酒史﹑高血壓史﹑糖尿病史。每天吸煙≥10支,持續(xù)時(shí)間≥6個(gè)月或戒煙時(shí)間<6個(gè)月記為吸煙;飲白酒≥250ml/d,持續(xù)時(shí)間≥12個(gè)月或戒酒時(shí)間<6個(gè)月記為飲酒;既往有明確的高血壓病史或入院后2次血壓>140/90mmHg記為高血壓;具有多飲多食﹑無(wú)法解釋的體重降低等糖尿病癥狀,且空腹血糖>7.0mmol/L或糖耐量試驗(yàn)中葡萄糖負(fù)荷后2h血糖>11.1mmol/L記為糖尿病。(2)腦血管DSA檢查:所有患者于發(fā)病后<2周進(jìn)行腦血管DSA檢查,患者仰臥,常規(guī)準(zhǔn)備后應(yīng)用改良的Seldinger技術(shù)進(jìn)行股動(dòng)脈穿刺,穿刺成功后用5F pigtail導(dǎo)管進(jìn)行主動(dòng)脈弓造影,找到弓上大血管的開(kāi)口位置,然后以單彎導(dǎo)管進(jìn)行頸總動(dòng)脈﹑鎖骨下動(dòng)脈選擇性腦血管造影,造影劑采用先靈(廣州)藥業(yè)有限公司生產(chǎn)的碘普羅胺注射液(60.34g/100ml),采用高壓注射器團(tuán)注,注射速率:主動(dòng)脈弓15ml/s,頸動(dòng)脈和鎖骨下動(dòng)脈均為3ml/s,圖像采集速率為44幀/ s,采用北美癥狀性頸動(dòng)脈狹窄試驗(yàn)法[6]評(píng)估腦動(dòng)脈狹窄程度,狹窄率=(狹窄遠(yuǎn)端正常血管管徑-狹窄段血管管徑)/狹窄遠(yuǎn)端正常血管管徑×100%。輕度狹窄:狹窄率≤49%≥30%;中度狹窄:狹窄率≥50%≤69%,重度狹窄:狹窄率≥70%≤99%;閉塞:狹窄率100%。側(cè)支循環(huán)開(kāi)放分級(jí):Ⅰ級(jí)指前交通動(dòng)脈和后交通動(dòng)脈(見(jiàn)圖1﹑2);Ⅱ級(jí)指眼動(dòng)脈逆流和軟腦膜側(cè)支循環(huán)開(kāi)放(見(jiàn)圖3);Ⅲ級(jí)為新生血管。
1.3統(tǒng)計(jì)學(xué)方法 應(yīng)用SPSS19.0統(tǒng)計(jì)軟件。計(jì)量資料(±s)表示,組間比較用t檢驗(yàn),計(jì)數(shù)資料以%表示,組間比較用χ2檢驗(yàn),側(cè)支循環(huán)建立的影響因素采用多因素 logistic回歸分析,以P<0.05為差異有統(tǒng)計(jì)學(xué)意義。
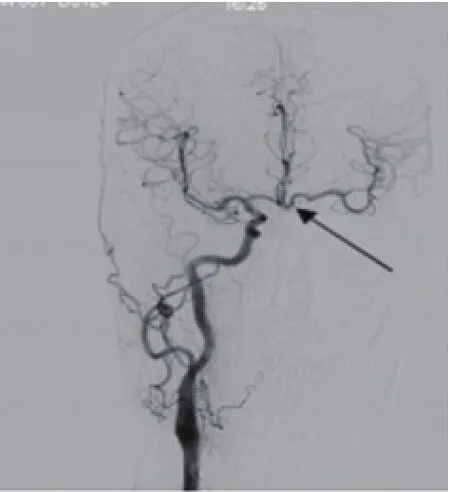
圖1 前交通動(dòng)脈側(cè)支循環(huán)開(kāi)放
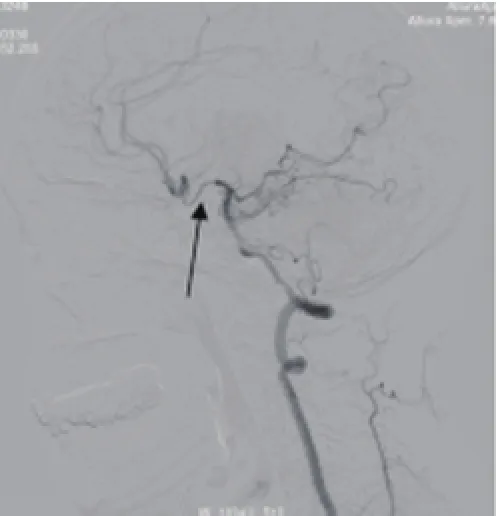
圖2 前交通動(dòng)脈側(cè)支循環(huán)開(kāi)放
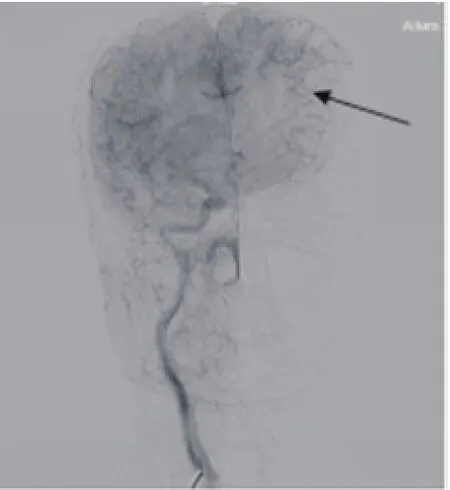
圖3 前腦膜吻合血管開(kāi)放
2 結(jié)果
2.1腦動(dòng)脈側(cè)支循環(huán)開(kāi)放情況 242例急性腦梗死患者中152例(62.8%)出現(xiàn)側(cè)支循環(huán)開(kāi)放,其中單純初級(jí)側(cè)支開(kāi)放59例(38.8%),單純次級(jí)側(cè)支循環(huán)開(kāi)放50例(32.9%),初級(jí)和次級(jí)側(cè)支循環(huán)聯(lián)合開(kāi)放43例(28.9%)。所有242例患者中,腦動(dòng)脈狹窄位于前循環(huán)162例,其中116例(71.6%)出現(xiàn)側(cè)支循環(huán)開(kāi)放,腦動(dòng)脈狹窄位于后循環(huán)80例,其中36例(45.0%)出現(xiàn)側(cè)支循環(huán)開(kāi)放,前循環(huán)病變側(cè)支循環(huán)開(kāi)放率高于后循環(huán)病變(χ2=16.228,P=0.000)。差異有統(tǒng)計(jì)學(xué)意義,見(jiàn)表1。
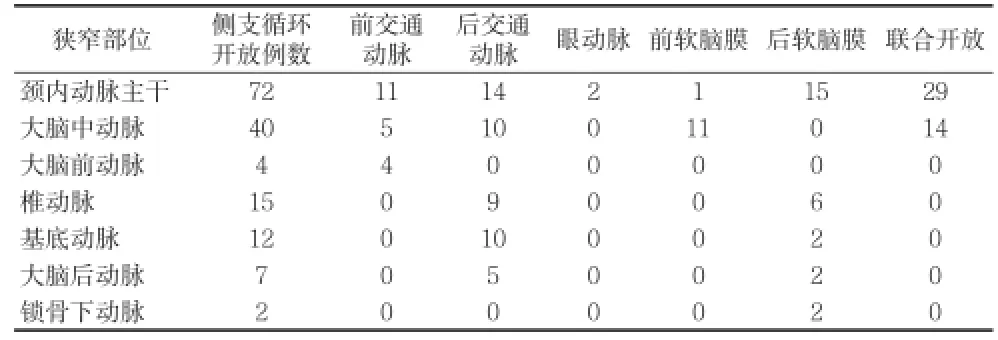
表1 腦動(dòng)脈側(cè)支循環(huán)開(kāi)放情況(n)
2.2不同程度腦動(dòng)脈狹窄患者側(cè)支循環(huán)開(kāi)放情況 242例急性腦梗死患者經(jīng)DSA檢查發(fā)現(xiàn)腦動(dòng)脈中度狹窄116例,重度狹窄78例,完全閉塞48例,腦動(dòng)脈中度狹窄患者側(cè)支循環(huán)開(kāi)放56例(48.2%),重度狹窄患者側(cè)支循環(huán)開(kāi)放53例(68.0%),完全閉塞患者側(cè)支循環(huán)開(kāi)放43例(89.6%),不同程度腦動(dòng)脈狹窄患者側(cè)支循環(huán)開(kāi)放率差異有統(tǒng)計(jì)學(xué)意義(χ2=9.618,P=0.000),隨著腦動(dòng)脈狹窄程度的加重,側(cè)支循環(huán)開(kāi)放率增加。
2.3影響急性腦梗死患者側(cè)支循環(huán)建立的因素 無(wú)側(cè)支循環(huán)患者吸煙﹑糖尿病﹑高血壓病發(fā)生率及血清HDL-C水平與有側(cè)支循環(huán)患者差異均有統(tǒng)計(jì)學(xué)意義(P<0.0.5),而兩組性別﹑年齡﹑飲酒率﹑冠心病及血清CRP﹑FIB﹑HCY﹑TG﹑TC﹑LDL-C水平差異均無(wú)統(tǒng)計(jì)學(xué)意義(P>0.05),見(jiàn)表2。以建立側(cè)支循環(huán)為因變量,上述有統(tǒng)計(jì)學(xué)意義的因素為自變量,多因素 logistic 回歸分析顯示吸煙﹑高血壓是影響急性腦梗死患者腦動(dòng)脈側(cè)支循環(huán)形成的危險(xiǎn)因素,血清HDL-C水平升高是側(cè)支循環(huán)形成的保護(hù)因素,見(jiàn)表3。
表2 影響急性腦梗死患者側(cè)支循環(huán)建立的單因素分析(±s)
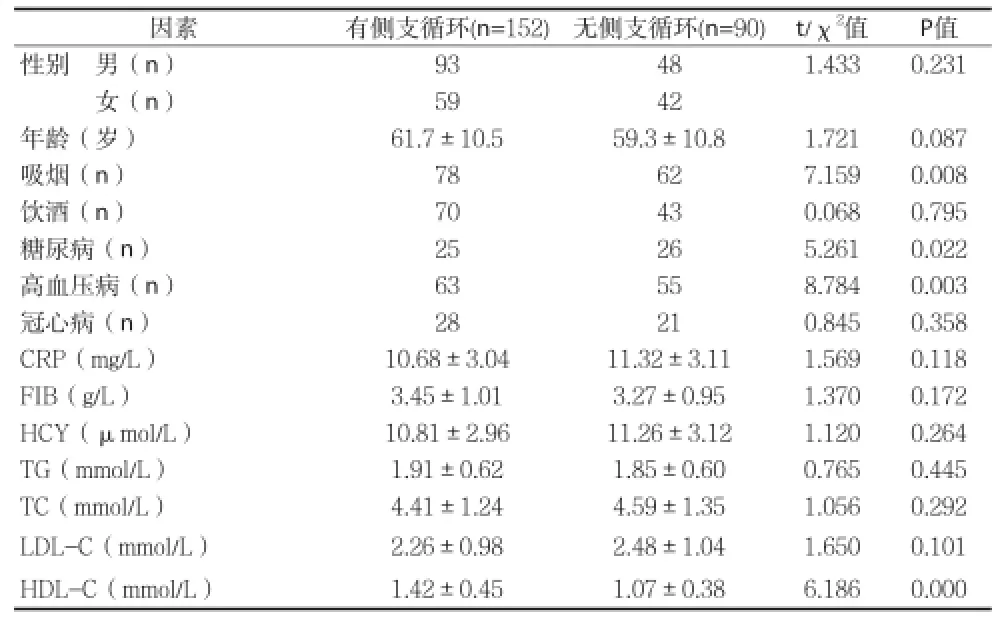
表2 影響急性腦梗死患者側(cè)支循環(huán)建立的單因素分析(±s)
因素 有側(cè)支循環(huán)(n=152)無(wú)側(cè)支循環(huán)(n=90) t/χ2值 P值性別 男(n) 93 48 1.433 0.231女(n) 59 42年齡(歲) 61.7±10.5 59.3±10.8 1.721 0.087吸煙(n) 78 62 7.159 0.008飲酒(n) 70 43 0.068 0.795糖尿病(n) 25 26 5.261 0.022高血壓病(n) 63 55 8.784 0.003冠心病(n) 28 21 0.845 0.358 CRP(mg/L) 10.68±3.04 11.32±3.11 1.569 0.118 FIB(g/L) 3.45±1.01 3.27±0.95 1.370 0.172 HCY(μmol/L) 10.81±2.96 11.26±3.12 1.120 0.264 TG(mmol/L) 1.91±0.62 1.85±0.60 0.765 0.445 TC(mmol/L) 4.41±1.24 4.59±1.35 1.056 0.292 LDL-C(mmol/L) 2.26±0.98 2.48±1.04 1.650 0.101 HDL-C(mmol/L) 1.42±0.45 1.07±0.38 6.186 0.000
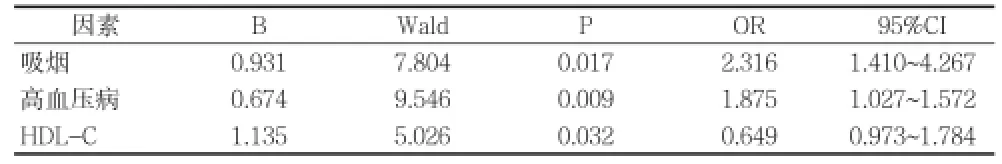
表3 影響側(cè)支循環(huán)形成的多因素logistic 回歸分析
3 討論
側(cè)支循環(huán)是連接腦動(dòng)脈的血管吻合支,生理狀態(tài)下大腦前﹑后循環(huán)各動(dòng)脈間血流壓力平衡,這些側(cè)支通路和吻合支不開(kāi)放,當(dāng)腦動(dòng)脈狹窄或閉塞時(shí),血流動(dòng)力學(xué)發(fā)生改變,病變血管內(nèi)的壓力下降甚至消失,血管間的壓力差增大,血流經(jīng)擴(kuò)張的側(cè)支或吻合血管灌注到病變血管的供血區(qū),從而建立起側(cè)支循環(huán),使缺血區(qū)腦組織的血液供應(yīng)得到部分代償[7]。側(cè)支循環(huán)是維持梗死區(qū)域腦功能的重要基礎(chǔ),可有效減輕相應(yīng)的神經(jīng)功能缺損癥狀[8]。
本資料結(jié)果顯示前循環(huán)腦動(dòng)脈狹窄或閉塞后側(cè)支循環(huán)開(kāi)放率高于后循環(huán),腦血管狹窄或閉塞后首先開(kāi)放的是Ⅰ級(jí)側(cè)支循環(huán),即前交通動(dòng)脈和后交通動(dòng)脈,當(dāng)血液灌注量不能夠滿足梗死組織的血液供應(yīng)時(shí),才開(kāi)放Ⅱ﹑Ⅲ級(jí)側(cè)支循環(huán),因此,Ⅰ級(jí)側(cè)支循環(huán)是腦動(dòng)脈狹窄或閉塞后主要代償途徑,前﹑后交通動(dòng)脈是側(cè)支循環(huán)的主要途徑,本資料顯示前﹑后交通動(dòng)脈的開(kāi)放比例相對(duì)較高。前循環(huán)腦動(dòng)脈狹窄或閉塞后主要的代償通路為Wills 環(huán)附近前﹑后交通動(dòng)脈,其次為軟腦膜動(dòng)脈。后循環(huán)腦動(dòng)脈病變后主要代償通路為后交通動(dòng)脈和軟腦膜動(dòng)脈,Ⅰ級(jí)側(cè)支循環(huán)開(kāi)放相對(duì)較少,這與腦血管病變導(dǎo)致的腦干或小腦梗死病情較重﹑預(yù)后較差是一致的。本資料還比較不同程度腦動(dòng)脈狹窄患者側(cè)支循環(huán)開(kāi)放率,發(fā)現(xiàn)隨著狹窄程度的加重,側(cè)支循環(huán)開(kāi)放率顯著增加,腦動(dòng)脈在輕度或中度狹窄時(shí),主要依靠自身調(diào)節(jié)維持血液灌流量,側(cè)支循環(huán)開(kāi)放較少,而當(dāng)狹窄程度進(jìn)一步加重或閉塞時(shí),自身調(diào)節(jié)難以滿足相應(yīng)區(qū)域腦組織的血液供應(yīng),腦血管血流動(dòng)力平衡被破壞,需要更多的側(cè)支循環(huán)開(kāi)放才能滿足該區(qū)域的血液供應(yīng),因此側(cè)支循環(huán)代償性開(kāi)放比例顯著增加。孫旭文等[9]的研究表明腦動(dòng)脈狹窄程度越重,側(cè)支循環(huán)開(kāi)放及出現(xiàn)多條側(cè)支循環(huán)的比例也越高,側(cè)支循環(huán)是否開(kāi)放和開(kāi)放數(shù)量與腦動(dòng)脈的狹窄程度呈正相關(guān),與本資料結(jié)果一致。
影響急性腦梗死后側(cè)支循環(huán)開(kāi)放的因素較多,除供血?jiǎng)用}的狹窄程度外,高血壓﹑冠心病﹑糖尿病﹑吸煙﹑高脂血癥等腦梗死的危險(xiǎn)因素均可對(duì)側(cè)支循環(huán)的建立產(chǎn)生影響,本資料結(jié)果顯示吸煙﹑高血壓病和血HDL-C水平降低是影響急性腦梗死患者側(cè)支循環(huán)開(kāi)放的危險(xiǎn)因素,血液動(dòng)力學(xué)改變是側(cè)支循環(huán)開(kāi)放的必要條件,吸煙可通過(guò)多種機(jī)制造成血小板聚集﹑使血液處于高凝狀態(tài),導(dǎo)致血液動(dòng)力學(xué)發(fā)生改變。另外煙草中的尼古丁等有害物質(zhì)還可對(duì)血管壁造成損傷,降低血管的舒縮功能和大動(dòng)脈的彈性,加快動(dòng)脈硬化的進(jìn)程[10]。高血壓病是急性腦梗死患者常見(jiàn)的基礎(chǔ)疾病,高血壓抑制腦動(dòng)脈狹窄或閉塞后的軟腦膜側(cè)支重塑,從而對(duì)側(cè)支循環(huán)的開(kāi)放有抑制作用,動(dòng)物研究表明一氧化氮合酶(eNOS)活性對(duì)動(dòng)脈生成起重要作用,而eNOS缺乏的小鼠缺血皮層軟腦膜吻合血管明顯減少,進(jìn)一步表明持續(xù)的血壓升高對(duì)血管內(nèi)皮細(xì)胞功能產(chǎn)生損害,不利于側(cè)支循環(huán)的開(kāi)放[11]。高HDL-C水平可減少血管內(nèi)皮祖細(xì)胞的凋亡,增加NO的表達(dá),從而促進(jìn)新生血管的生長(zhǎng),對(duì)側(cè)支循環(huán)的建立和開(kāi)放具有促進(jìn)作用[12]。
綜上所述,急性腦梗死患者前循環(huán)病變側(cè)支循環(huán)開(kāi)放率高,所致腦動(dòng)脈狹窄程度的加重側(cè)支循環(huán)的開(kāi)放率增加,吸煙和高血壓可能是影響側(cè)支循環(huán)開(kāi)放的危險(xiǎn)因素,而高HDL水平促進(jìn)側(cè)支循環(huán)的開(kāi)放。
1鐘維章,黃光堅(jiān),陳淵,等.癥狀性頸內(nèi)動(dòng)脈系統(tǒng)狹窄或閉塞患者的側(cè)支循環(huán)特點(diǎn)及其與神經(jīng)功能的關(guān)系.實(shí)用醫(yī)學(xué)雜志,2014,30(1):61~64.
2Martinon E, Lefevre PH, Thouant P, et al. Collateral circulation in acute stroke: assessing methods and impact: a literature review.J Neuroradiol,2014, 41(2):97~107.
3Lau AY,Wong EH,Wong A,et al.Significance of good collateral compensation in symptomatic intracranial atherosclerosis.Cerebrovasc Dis, 2012, 33(6):517~524.
4馬瑞,白向東,余新艷,等. 大腦中動(dòng)脈狹窄患者側(cè)支循環(huán)開(kāi)放相關(guān)因素分析及其對(duì)預(yù)后的影響.寧夏醫(yī)學(xué)雜志,2014,36(4):317~319.
5中華醫(yī)學(xué)會(huì)神經(jīng)病學(xué)分會(huì)腦血管病學(xué)組急性缺血性腦卒中診治指南撰寫(xiě)組.中國(guó)急性缺血性腦卒中診治指南2010. 中華神經(jīng)科雜志,2010,43(2):146~153.
6North American Sympomatic Carotid Endarterectomy Trial Collaborators. Beneficial effect of carotid endarterectomy in symptomatic patients with high-grade carotid stenosis. North American Symptomatic Carotid Endarterectomy Trial Collaborators.N Engl J Med, 1991,325(7):445~453.
7黃光堅(jiān),鐘維章,陳淵,等. 癥狀性頸內(nèi)動(dòng)脈系統(tǒng)狹窄或閉塞后側(cè)支循環(huán)建立的危險(xiǎn)因素.臨床神經(jīng)病學(xué)雜志,2014,27(4):19~21.
8Liu LP,Xu AD,Wong LK,et al. Chinese consensus statement on the evaluation and intervention of collateral circulation for ischemic stroke. CNS Neurosci Ther,2014,20(3):202~208.
9孫旭文,高曉玉,李冰,等.單側(cè)頸內(nèi)動(dòng)脈嚴(yán)重狹窄或閉塞患者的側(cè)支循環(huán)開(kāi)放及其與腦梗死的關(guān)系.中華神經(jīng)科雜志,2012,45(7):498~499.
10張岐平,陳英道,李育英,等.急性腦梗死后側(cè)支循環(huán)建立的影響因素臨床分析. 中風(fēng)與神經(jīng)疾病雜志,2015,32(1):12~16.
11Cui X,Chopp M,Zacharek A,et al. Role of endothelial nitric oxide synthetase in arteriogenesis after stroke in mice.Neuroscience,2009,159(2):744~750.
12黃光堅(jiān),鐘維章,陳淵,等,大腦中動(dòng)脈閉塞患者側(cè)支循環(huán)開(kāi)放與腦梗死的關(guān)系及其影響因素.中風(fēng)與神經(jīng)疾病雜志,2014,31(5):436~440.
Objective To explore the specificity and influencing factors of the establishment of collateral circulation after acute cerebral infarction. Methods 242 patients with acute cerebral infarction were selected and underwent serum C reactive protein(CRP),fi brinogen(FIB),homocysteine(HCY),total cholesterol,total cholesterol(TC),three acyl glycerol(TG),low density lipoprotein cholesterol(LDL-C),high density lipoprotein cholesterol(HDL-C),and high density lipoprotein cholesterol(DSA)examination. The characteristics and infl uencing factors of collateral circulation were analyzed. Results Anterior circulation lesions in collateral circulation rate was higher than that of the posterior circulation disease in 242 Patients with acute cerebral infarction(χ2=16.228,P=0.000);There were statistically signifi cant differences in collateral circulation rate of patients with different cerebral artery stenosis(χ2=9.618,P=0.000). There was statistically signifi cant difference in Smoking,diabetes and hypertension occurrence rate and serum HDL-C level between the patients with collateral circulation or not(P<0.0.5). Smoking and hypertension were risk factors to form acute cerebral infarction cerebral artery collateral circulation in patients and elevated levels of serum HDL-C was a protective factor to form collateral circulation were shown by multivariate logistic regression analysis. Conclusion Opening rate of anterior circulation lesions collateral circulation in patients with acute cerebral infarction is high,with the degree of cerebral artery stenosis increasing,the opening rate increased,smoking and high blood pressure may be risk factors for infl uence of collateral circulation,and high HDL levels can promote the opening of the collateral circulation.
Acute cerebral infarction Collateral circulation Stenosis Occlusion

