獲得性免疫缺陷綜合征患者原發性基因型耐藥情況研究
陳潔,馬國偉,包穎超
(云南省昆明市第三人民醫院,云南昆明650041)
獲得性免疫缺陷綜合征患者原發性基因型耐藥情況研究
陳潔,馬國偉,包穎超
(云南省昆明市第三人民醫院,云南昆明650041)
目的了解醫院未經抗逆轉錄病毒治療的人類免疫缺陷病毒(HIV)/獲得性免疫缺陷綜合征(AIDS)患者的HIV原發基因型耐藥情況,為臨床抗病毒治療提供治療依據。方法獲取該院HIV病毒聚合酶鏈式反應(PCR)法成功并得到基因型耐藥性結果的病例153份,收集臨床資料,分析其對各類抗逆轉錄病毒藥物原發性基因型耐藥情況和各類藥物交叉耐藥情況。結果153例AIDS患者中,42例(27.45%)有原發性基因型耐藥,對蛋白酶抑制劑(PI,3.92%)、核苷類逆轉錄酶抑制劑(NRTI,5.88%)、非核苷類逆轉錄酶抑制劑(NNRTI,17.65%)均存在原發耐藥,以潛在低度耐藥為主。PI藥物中,患者對阿托那韋+利托那韋,洛匹那韋+利托那韋,沙奎那韋+利托那韋的原發潛在耐藥例數均為3例(1.96%),對福沙那韋+利托那韋,茚地那韋+利托那韋,奈非那韋的原發潛在低度耐藥例數均為6例(3.92%),對地瑞那韋+利托那韋,替拉那韋+利托那韋敏感;NRTI藥物中,患者對拉米夫定、阿巴卡韋、恩曲他濱、替諾福韋的原發低度耐藥例數均為3例(1.96%),對去羥肌苷的原發中度耐藥例數為3例(1.96%),對齊多夫定、司他夫定的原發耐藥均為6例(3.92%),其中中度耐藥3例(1.96%),潛在低耐藥3例(1.96%);在NNRTI中,患者對依非韋倫、奈韋拉平的原發潛在低度耐藥均為21例(13.73%),對依曲韋林的原發潛在低度耐藥24例,對利匹韋林的原發耐藥24例,其中潛在低度耐藥21例(13.73%),低度耐藥3例(1.96%)。NNRTI完全交叉耐藥率為77.78%,PI呈部分交叉耐藥(100.00%),NRTI存在部分交叉耐藥(66.67%)和完全交叉耐藥(33.33%)。結論該院HIV原發基因型耐藥流行性狀態不容樂觀,應加強原發耐藥檢測,為臨床抗病毒治療的藥物選擇提供參考。
人類免疫缺陷病毒;獲得性免疫缺陷綜合征;原發性;基因型耐藥
艾滋病即獲得性免疫缺陷綜合征(AIDS),由人類免疫缺陷病毒(HIV)感染引起,以CD4+T淋巴細胞數量進行性減少和免疫功能受損,并由此引起各種微生物繼發感染或腫瘤為特征的一種死亡率極高的傳染病。2014年,全球約120萬人死于艾滋病病毒相關病癥。截至2014年底,約有3 690萬艾滋病病毒攜帶者,全球有200萬人新感染艾滋病。至今尚無針對艾滋病病毒感染的治愈方法,多采用高效抗逆轉錄病毒治療(HAART),抑制病毒復制,重建免疫功能,延長患者壽命,提高其生命質量[1-3]。但隨著HAART的持續進行,部分HIV感染者體內會出現大量耐藥病毒株[4-5],而且由于HIV高度原發突變產生耐藥性,導致療效大幅下降甚至治療失敗[6]。隨著抗病毒治療的開展,耐藥株在新感染人群中的傳播,未經抗病毒治療的患者也可能產生HIV耐藥病毒株[7-8]。筆者在AIDS患者接受抗病毒治療前,對其進行原發基因型耐藥檢測,分析其耐藥情況,根據耐藥結果制訂用藥方案。現報道如下。
1 資料與方法
1.1一般資料
選擇我院收治的艾滋病患者153例,經病史詢問,均未接受過抗逆轉錄病毒治療,收集患者的姓名、年齡、感染途徑、CD4+T淋巴細胞計數等基本資料。相關英文縮寫及定義見表1。

表1 相關英文縮寫及定義
1.2方法
采集初診HIV患者的外周靜脈全血,抗凝,分離血漿,提取血漿中的HIV RNA,用逆轉錄-聚合酶鏈式反應(RT-PCR)法擴增HIV片段并進行序列測定后,上傳到斯坦福大學HIV耐藥數據庫進行對比,獲得耐藥結果。
1.3統計學處理
采用Excel 2010軟件整理數據,用SPSS 19.0軟件分析。年齡符合正態分布,以±s表示;其他特征如性別、感染途徑等采用頻數和百分比表示,率的比較用χ2檢驗,檢驗水平為α=0.05。P<0.05為差異有統計學意義。
2 結果
2.1患者基本情況
確診艾滋病患者共153例,均未接受過HAART,其中女54例(35.29%),男99例(64.71%),年齡(36.6± 12.4)歲,主要感染途徑為性傳播。將每一特征的原發耐藥率行χ2檢驗,分析各特征原發耐藥的特點。經四格表χ2檢驗,不同性別、年齡患者的原發耐藥率比較,差異無顯著性(P>0.05),不同感染途徑的原發耐藥率比較,差異無顯著性(P<0.05)。詳見表2。
2.2原發性基因型耐藥情況
詳見表3。153例AIDS患者中,對抗逆轉病毒藥物耐藥42例,耐藥率為27.45%,其中對PI耐藥6例,耐藥率為3.92%;對NRTI耐藥9例,耐藥率為5.88%;對NNRTI耐藥27例,耐藥率為17.65%。耐藥程度以潛在低度耐藥為主(33例),9例呈低度耐藥和中度耐藥,3例呈高度耐藥。其中以對NNRTI耐藥為主,對NRTI,PI耐藥次之。
PI藥物中,對ATV/r,FPV/r,IDV/r,LPV/r,NFV,SQV/r各藥物耐藥數分別為3,6,6,3,6,3例,各耐藥率分別為1.96%,3.92%,3.92%,1.96%,3.92%,1.96%,均為潛在低度耐藥,患者對DRV/r,TPV/r敏感。
NRTI類藥物中,對3TC,ABC,FTC,TDF低度耐藥均為3例,耐藥率均為1.96%;對AZT及D4T耐藥均為6例,耐藥率均為3.92%,均為潛在低度耐藥、中度耐藥(各3例),耐藥率均為1.96%;對DDI中度耐藥為3例,耐藥率為1.96%。
NNRTI類藥物中,對EFV及NVP耐藥均為21例,耐藥率為13.73%,均為潛在低度耐藥;對ETR耐藥24例,耐藥率為15.69%,均為潛在低度耐藥;對RPV耐藥為24例,耐藥率為15.69%,其中21例為潛在低度耐藥,3例為低度耐藥,耐藥率分別為13.73%和1.96%。
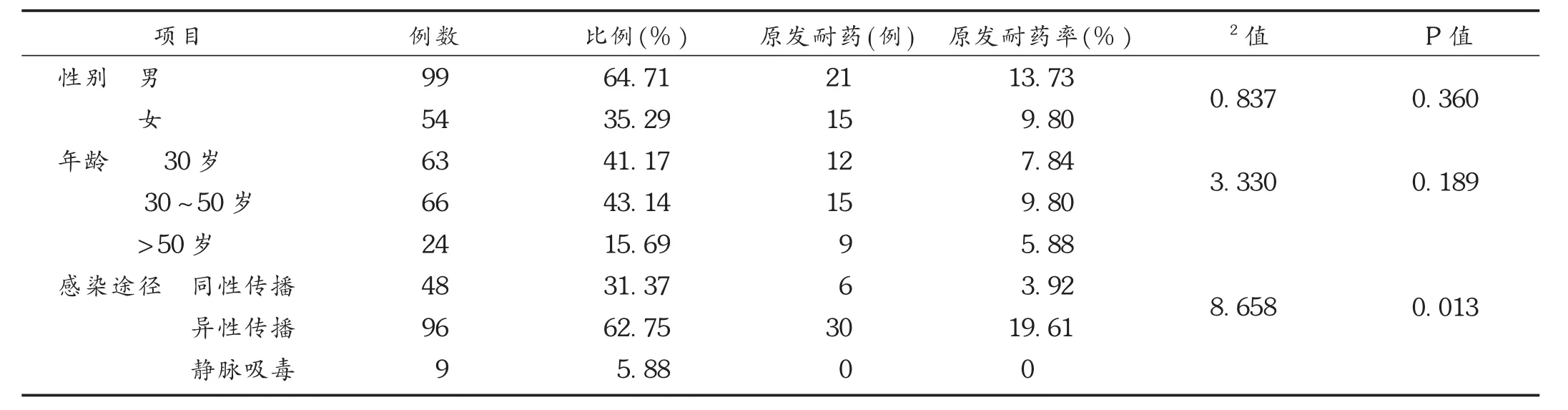
表2 AIDS患者的基本情況
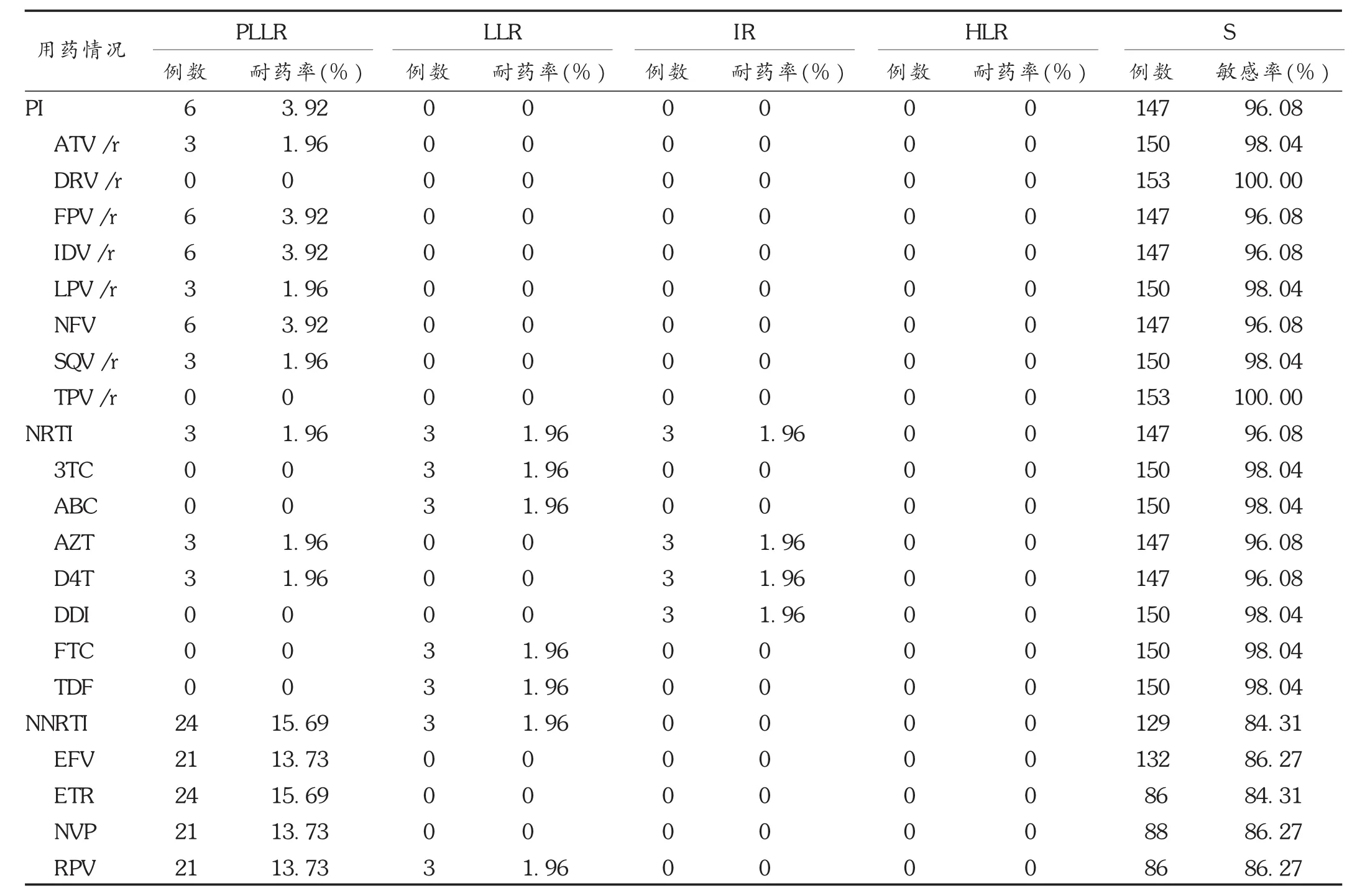
表3 153例AIDS患者原發性基因型耐藥情況
2.3原發性基因型耐藥的交叉耐藥情況
將各組的完全交叉耐藥率與部分交叉耐藥率進行統計學分析,PI組與NRTI組的P值分別為0.002和0.000,均有統計學差異;NNRTI組的χ2值為27.000,P值為0.000,組內有統計學差異。詳見表4。
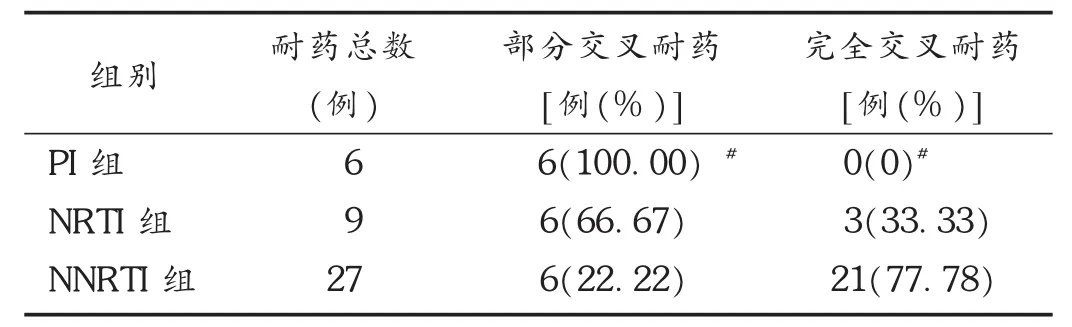
表4 3組患者原發性基因型耐藥的交叉耐藥情況
對NNRTI類藥物耐藥的27例患者中,21例存在完全交叉耐藥,對NNRTI類藥物均呈潛在低度耐藥;6例存在部分交叉耐藥,對ETR呈潛在低度耐藥,同時對RPV呈低度耐藥。在對NRTI類藥物耐藥的9例患者中,3例存在完全交叉耐藥,對此類藥物均耐藥,對3TC,ABC,FTC,TDF呈低度耐藥,對AZT,D4T,DDI呈中度耐藥;6例存在部分交叉耐藥,對AZT,D4T呈潛在低度耐藥。在對PI類藥物耐藥的6例患者中,均存在部分交叉耐藥情況,其中3例對FPV/r,IDV/r,NFV呈潛在低度耐藥;3例對ATV/r,FPV/r,IDV/r,LPV/r,NFV,SQV/r呈潛在低度耐藥。
原發耐藥的36例患者對各類抗病毒藥物存在交叉耐藥,其中PI中的各藥物呈部分交叉耐藥,NRTI中的各藥物存在完全交叉耐藥和部分交叉耐藥,NNRTI中各藥物以完全交叉耐藥為主。
3 討論
耐藥HIV毒株可在人群中傳播,使未接受過抗病毒治療的感染者對相應抗病毒藥物產生耐藥性,稱為原發性耐藥[9]。AIDS患者的原發性基因型耐藥影響了抗病毒治療的臨床療效,使我國有限的免費抗HIV藥物選擇更加局限。本研究中探討了HIV感染患者原發耐藥和交叉耐藥情況,以為臨床抗病毒治療提供參考,提高病毒轉陰率,降低耐藥毒株傳播率。
我院HIV原發基因型耐藥流行性狀態不容樂觀,本研究結果顯示,153例AIDS患者中有42例對抗逆轉錄病毒藥物(PI,NRTI,NNRTI)均存在原發基因型耐藥,其中對PI耐藥6例(3.92%),對NRTI耐藥9例(5.88%),對NNRTI耐藥27例(17.65%)。本研究中未接受抗病毒治療患者耐藥率為27.45%,明顯高于尹春煜等[10]報道的8.9%,由此推測,云南HIV耐藥率在全國處于較高水平。提示AIDS患者行抗病毒治療前,應行原發性基因型耐藥檢測,AIDS患者原發性基因型耐藥的產生,一方面,可能是由于HIV病毒的高度變異性,HIV的逆轉錄酶缺乏校正功能而易發生復制錯誤,故在復制過程中易產生大量點突變或插入/缺失突變從而發生重組,形成大量亞型內或亞型間重組病毒株[11],致使部分患者接受治療前即對抗病毒藥物耐藥;另一方面,可能是部分患者抗病毒治療失敗后,在藥物壓力下體內產生大量耐藥毒株,通過性傳播、靜脈吸毒等傳播途徑感染他人,也使耐藥毒株在個體間傳播[12]。在耐藥人群中以對NNRTI耐藥率較高,這可能與近幾年抗病毒治療方案以NNRTI藥物為主,應用較普遍有關。
本研究中所有患者對PI藥物中的DRV/r,TPV/r敏感(100.00%),對ATV/r,LPV/r,SQV/r敏感性次之(98.04%),PI藥物對FPV/r,IDV/r,NFV的敏感性相對較低(96.08%)。臨床抗病毒治療中,可結合患者實際情況和對PI各藥物的敏感率來選擇用藥。本研究中,患者對NRTI藥物中的3TC,ABC,DDI,FTC,TDF敏感(98.04%),對AZT,D4T敏感性次之。但部分患者對AZT,D4T,DDI中度耐藥,在藥物的壓力下,患者在治療過程中極易對其高度耐藥,從而影響臨床療效[13-15],加重耐藥株的流行。故在選擇NRTI作為抗HIV治療藥物時,應該慎重選擇AZT,D4T,DDI,并盡量選擇3TC,ABC,FTC,TDF等敏感度高,耐藥程度低的藥物。
本研究結果顯示,NNRTI藥物之間存在完全交叉耐藥,在原發耐藥患者中,其完全交叉耐藥率高達77.78%。患者對NNRTI中的一種藥物耐藥,極其可能對同類藥物中的其他藥物均有原發耐藥。而患者對PI,NRTI中的一種藥物耐藥,則對同類藥物部分存在交叉耐藥。在我國,大規模的抗病毒治療也導致了耐藥的發生,并存在較高的逆轉錄酶抑制劑交叉耐藥現象[16]。交叉耐藥的產生,可能是因為同類藥物之間具有相似的作用機制和抗菌譜。
NNRTI藥物具有高水平的完全交叉耐藥,且存在較高的原發耐藥,在抗病毒治療過程中會影響臨床療效,加重NNRTI耐藥病毒株的產生和流行。建議AIDS患者行原發性耐藥檢測以便擬訂個體化抗病毒治療方案,避免交叉耐藥對抗病毒療效的影響。AIDS患者抗病毒治療失敗時,更應做耐藥檢測,以及時更換藥物。盡管首次抗病毒治療前以病毒的耐藥性檢測指導用藥可提高治療的成功率,但由于檢測費用較昂貴,技術較復雜,在部分地區推廣不易。如缺乏檢測條件,且原方案中有使用NNRTI藥物出現抗病毒治療失敗情況,調整用藥后應避免再使用此類藥物,或考慮完全交叉耐藥率較低的PI和NNRTI藥物,可在一定程度上提高轉陰率,控制原發耐藥的傳播。
[1]吳建軍,邢輝,沈月蘭,等.2008年安徽省原發HIV-1感染者耐藥毒株變異情況研究[J].中華疾病控制雜志,2011,15(1):33-35.
[2]鐘少龍,陳曙光,陳五波,等.揭陽地區高效抗逆轉錄病毒治療艾滋病的臨床療效分析[J].廣東醫學,2014,35(24):3 853-3 854.
[3]秦小超,和鷹,黃強,等.600例AIDS高效抗反轉錄病毒治療臨床研究[J].廣西醫科大學學報,2013,30(5):722-724.
[4]李重熙,白勁松,劉俊,等.昆明地區HIV感染高效抗病毒治療后基因型耐藥分析[J].皮膚病和性病,2014,36(3):137-139.
[5]韓揚,匡季秋,李太生,等.我國237例未接受抗病毒治療的HIV/AIDS患者中原發性基因型耐藥監測和病毒亞型分析[J].中華檢驗醫學雜志,2008,31(10):1 095-1 100.
[6]Nicol AF,Monsonego J.Summary of the Eurogin 2011 conference:highlighting the recent advances in HPV-related cancers[J]. Gynecol Oncol,2011,123(2):179-181.
[7]袁宏麗,鄭煜煌,周華英,等.湖南省未經抗病毒治療的HIV-1感染者耐藥基因變異研究[J].中國感染控制雜志,2008,7(1):5-8.
[8]歐強,顧士民,盧洪洲,等.未經高效抗反轉錄病毒治療的HIV-1感染者耐藥性檢測和分析[J].中華預防醫學雜志,2009,43(3):262-263.
[9]謝美榕,嚴延生,顏蘋蘋,等.福建省MSM人群中HIV-1感染者原發性耐藥基因突變研究[J].中國人獸共患病學報,2013,29(1):27-29.
[10]尹春煜,盧洪洲,黃瀟瀟,等.中國部分地區未經抗病毒治療的HIV-1感染者耐藥性突變分析[J].中華臨床感染病雜志,2011,4(4):201-205.
[11]劉莉,馬建新,鄭毓芳,等.上海地區人類免疫缺陷病毒1型感染者原發耐藥基因及亞型分析[J].微生物與感染,2011,6(1):4-10.
[12]姚亞萍,郭志宏,楊介者,等.浙江省HIV/AIDS未治療人群耐藥基因特征研究[J].中國衛生檢驗雜志,2008,18(1):29-32.
[13]周慧,王福祥,周海舟,等.黑龍江省未經治療的艾滋病患者蛋白酶和反轉錄酶基因型耐藥性檢測與分析[J].中華傳染病雜志,2010,28(8):484-487.
[14]趙宏儒,路新利,李巖,等.抗HIV治療失敗后HIV-1耐藥基因的變異[J].中國感染控制雜志,2013,12(4):247-250.
[15]蘇雪麗,職建軍,韓劍鋒,等.我國男男性行為人群HIV-1新發感染者亞型及原發耐藥分析[J].國際病毒學雜志,2012,19(4):145-150.
[16]黃洋,劉佳,吳云,等.平行等位基因特異性序列分析技術檢測HIV-1感染者體內微量耐藥病毒[J].中華預防醫學雜志,2011,45(11):1 036-1 039.
Primary Genotypic Resistance Drug Situation in AIDS Patients
Chen Jie,Ma Guowei,Bao Yingchao
(Kunming Third People′s Hospital,Kunming,Yunnan,China650041)
ObjectiveTo study the resistance drug situation of AIDS patients without anti-RT virus treatment in the hospital and to provide basis for clinical effective treatment.M ethods153 cases of PCR HIV virus were get successfully and the results of genotypic resistance were analyzed for the primary genotypic resistance situation.ResultsIn the 153 cases of AIDS patients,42 cases(27.45%)had primary genotypic resistance,patients had primary resistance to protease inhibitor(PI,3.92%),nucleoside reverse transcriptase inhibitors(NRTI,5.88%),non-nucleoside reverse transcriptase inhibitor(NNRTI,17.65%),all of which were mainly low level resistance to potential main.About PI drugs,there were 3 cases(1.96%)to have primary genotypic resistance with ATV/r,LPV/r,SQV/r,there were 6 cases(3.92%)to have primary genotypic resistance with FPV/r,IDV/r,NFV,DRV/r,TPV/r-sensitive;about NRTI,there were 3 cases(1.96%)to have primary genotypic low resistance with 3TC,ABC,FTC,TDF,there were 3 cases(1.96%)to have primary genotypic Intermediate resistance with DDI,there were 6 cases(3.92%)to have primary genotypic resistance with AZT,D4T,3 cases(1.96%)in intermediate resistance,3 cases(1.96%)in potential low resistance;about NNRTI,there were 21 cases(13.73%)of AIDS patients had primary genotypic resistance with EFV,NVP,there were 24 cases to have potential low resistance to ETR,there were 24 cases to have primary genotypic resistance with RPV,21 cases(13.73%)in potential low resistance,3 cases in low resistance(1.96%).The complete cross-resistance to NNRT was 77.78%,the part of the cross resistance to PI was 100.00%,there were 66.67%partial cross resistance and 33.33%complete cross-resistance in NRTI.ConclusionThe situation of primary genotypic resistance of AIDS patients is not optimistic.The primary drug resistance testing should be strengthen to provide basis for clinical effective treatment.
HIV;AIDS;primary;genotypic resistance
R969.3;R978.7
A
1006-4931(2016)12-0039-04
陳潔(1973-),副主任藥師,研究方向為臨床藥學,(電子信箱)mlfzp@126.com。
(2016-01-06)

