妊娠期顯性糖尿病與妊娠期糖尿病在妊娠晚期臨床特點的比較
王 蕤 徐品穎 肖 利
(1.首都醫(yī)科大學附屬北京安貞醫(yī)院臨床營養(yǎng)科, 北京 100029; 2.首都醫(yī)科大學附屬北京安貞醫(yī)院檢驗科, 北京 100029)
· 臨床研究 ·
妊娠期顯性糖尿病與妊娠期糖尿病在妊娠晚期臨床特點的比較
王 蕤1*徐品穎2肖 利1
(1.首都醫(yī)科大學附屬北京安貞醫(yī)院臨床營養(yǎng)科, 北京 100029; 2.首都醫(yī)科大學附屬北京安貞醫(yī)院檢驗科, 北京 100029)
目的 比較妊娠期初診顯性糖尿病與妊娠期糖尿病病人在妊娠晚期臨床特點的差異。方法選取2015年1月至2016年2月于首都醫(yī)科大學附屬北京安貞醫(yī)院臨床營養(yǎng)科門診就診的處于妊娠晚期的妊娠期顯性糖尿病(overt diabetes mellitus,ODM)病人25例和妊娠期糖尿病(gestational diabetes mellitus,GDM)病人30例作為研究對象,收集病人家族史、既往病史等相關信息及治療情況,檢測血壓、糖化血紅蛋白(hemoglobin A1c,HbA1c)、總蛋白(total protein,TP)、白蛋白(albumin,ALB)、前白蛋白(prealbumin,PALB)、尿素(urea nitrogen,BUN)、肌酐(serum creatinine,CREA)、血紅蛋白(hemoglobin,HGB)等臨床營養(yǎng)指標,給予動態(tài)血糖檢測并記錄血糖變化情況及各項檢測指標數(shù)據(jù),分析比較兩組病人臨床特點的差異。結果ODM組HbA1c、空腹血糖值、日血糖平均值、早餐后2 h血糖值、晚餐后2 h血糖值、高血糖事件數(shù)和高血糖時間比均顯著高于GDM組,兩組比較差異有統(tǒng)計學意義(P<0.05),且ODM組建議使用胰島素的病人數(shù)占32%(8/25),明顯高于GDM組(0/30)(P<0.05)。ODM組有糖尿病家族史的病人數(shù)占48%(12/25),明顯高于GDM組的10%(3/30)(P<0.05)。GDM組尿酮體陽性率明顯高于ODM組(P<0.05),但尿微量白蛋白陽性率差異無統(tǒng)計學意義(P>0.05)。ODM組合并癥子癇前期發(fā)作數(shù)(7/25)明顯高于GDM組(P<0.05)。ODM組HGB濃度較對照組低(P<0.05)。結論妊娠晚期的妊娠期顯性糖尿病病人有明顯的家族史,HbA1c高,在空腹、早餐及晚餐進餐2 h后血糖濃度更高,日平均血糖值高,高血糖時間長,高血糖事件發(fā)生概率高,需要使用胰島素對癥治療病人多,妊娠合并癥多,HGB濃度相對低;而妊娠期糖尿病病人出現(xiàn)尿酮體陽性率更高。
妊娠晚期;妊娠期糖尿病;妊娠期顯性糖尿病;臨床特點
2010年,國際妊娠合并糖尿病研究組織(International Association of Diabetes and Pregnancy Study Group,IADPSG)將妊娠合并糖尿病劃分為2類:妊娠期顯性糖尿病(overt diabetes mellitus,ODM)與妊娠期糖尿病(gestational diabetes mellitus,GDM)[1]。妊娠期顯性糖尿病是指妊娠婦女初次產(chǎn)檢時空腹血糖≥7.0 mmol/L或者糖化血紅蛋白≥6.5%。妊娠期糖尿病是指初次產(chǎn)檢時5.1 mmol/L≤空腹血糖<7.0 mmol/L以及在孕24周前未被診斷為妊娠期顯性糖尿病,在孕24~28周行75 g糖耐量實驗滿足空腹血糖≥5.1 mmol/L或者餐后1 h血糖≥10.0 mmol/L或餐后2 h血糖≥8.5 mmol/L。現(xiàn)階段我國對ODM和GDM的病例報道較少,為更好地了解這兩種妊娠期糖尿病臨床特點的不同,以便在臨床工作中進行針對性更強的飲食運動以及藥物的指導,本研究對妊娠期顯性糖尿病和妊娠期糖尿病病人的臨床特點進行比較分析。
1 對象與方法
1.1 研究對象
選取2015年1月至2016年2月本院收治的處于妊娠晚期的妊娠期顯性糖尿病病人25例(ODM組)和妊娠期糖尿病病人30例(GDM組)。納入標準:1)診斷符合國際妊娠合并糖尿病研究組織(IADPSG)相關診斷標準[2];2)妊娠前曾檢測過血糖正常者;3)排除患有心、肺、肝、腎功能嚴重障礙、庫欣綜合征、甲狀腺功能亢進、胰腺炎等可能影響血糖的疾病者;4)未使用影響血糖代謝藥物者。
1.2 方法
對ODM和GDM 2組病人進行年齡、孕周、家族史、既往史、有無妊娠合并癥、胰島素使用情況、收縮壓和舒張壓等一般情況進行詢問測量并記錄。同時抽取2組病例入院次日晨起空腹靜脈血,對糖化血紅蛋白(hemoglobin A1c,HbA1c)、總蛋白(total protein,TP)、白蛋白(albumin,ALB)、前白蛋白(prealbumin,PALB)、血紅蛋白(hemoglobin,HGB)、尿素氮(urea nitrogen,BUN)、血肌酐(serum creatinine,CREA)等指標進行檢測。并收集晨尿、午間尿、睡前尿進行3次尿常規(guī)檢測。收集24 h尿作24 h尿微量白蛋白檢測。2組病例均使用雷蘭動態(tài)血糖監(jiān)測系統(tǒng)動態(tài)檢測血糖,并記錄空腹血糖值、日血糖平均值、3餐后2 h血糖、血糖波動系數(shù)、高血糖時間比、低血糖時間比。并根據(jù)血糖監(jiān)測結果,對低血糖事件數(shù)、夜間低血糖事件數(shù)、日間低血糖事件數(shù)、高血糖事件數(shù)等進行統(tǒng)計。
1.3 統(tǒng)計學方法
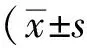
2 結果
2.1 2組病人一般情況比較
2組病例基本資料如年齡、孕周、收縮壓、舒張壓比較,差異未見統(tǒng)計學意義(P>0.05)。詳見表1。

表1 兩組病人一般情況比較
△1 mmHg=0.133 kPa;ODM:overt diabetes mellitus;GDM:gestational diabetes mellitus.
2.2 2組病人血糖相關指標比較
ODM組病人HbA1c、空腹血糖值、日血糖平均值、早餐后2 h血糖值、晚餐后2 h血糖值、高血糖事件數(shù)和高血糖時間比顯著高于GDM組病人,2組比較差異有統(tǒng)計學意義(P<0.05)。ODM組建議使用胰島素病人占32%(8/25),明顯高于GDM組(0/30),2組比較差異有統(tǒng)計學意義(P<0.05)。ODM組有糖尿病家族史的病人占48%(12/25),明顯高于GDM組10%(3/30),差異有統(tǒng)計學意義(P<0.05)。2組病人有效血糖時間、血糖波動系數(shù)、總低血糖事件數(shù)、夜間低血糖事件數(shù)、日間低血糖事件數(shù)、低血糖時間比、夜間低血糖分段事件數(shù)比較,差異無統(tǒng)計學意義(P>0.05),詳見表2。

表2 2組病人血糖相關指標比較
HbA1c: hemoglobin A1c;ODM:overt diabetes mellitus;GDM:gestational diabetes mellitus.
2.3 2組病人營養(yǎng)相關指標比較
ODM組HGB較GDM組低,差異有統(tǒng)計學意義(P<0.05)。2組其他營養(yǎng)相關指標如總蛋白(TP)、白蛋白(ALB)、前白蛋白(PALB)、尿素氮(BUN)、肌酐(CREA)等比較,差異均無統(tǒng)計學意義(P>0.05)。詳見表3。

表3 2組病人營養(yǎng)相關指標比較
ODM:overt diabetes mellitus;GDM:gestational diabetes mellitus;TP:total protein;ALB:albumin;PALB:prealbumin;BUN:urea nitrogen;CREA:serum creatinine;HGB:hemoglobin.
2.4 2組病人合并癥比較
ODM組尿酮體陽性率較GDM組低,差異具有統(tǒng)計學意義(P<0.05)。ODM組合并癥——子癇前期發(fā)作數(shù)(7/25)明顯高于GDM組,差異有統(tǒng)計學意義(P<0.05)。2組24 h尿微量白蛋白異常率差異無統(tǒng)計學意義(P>0.05)。詳見表4。

表4 2組病人合并癥比較
ODM:overt diabetes mellitus;GDM:gestational diabetes mellitus.
3 討論
近些年,隨著對妊娠期糖尿病的研究深入化,研究者發(fā)現(xiàn)胎兒早產(chǎn)、羊水過多、產(chǎn)后出血、胎膜早破、巨大胎兒、新生兒低血糖、剖宮產(chǎn)率在妊娠期糖尿病產(chǎn)婦中發(fā)生率很高[3],而且產(chǎn)后演變成2型糖尿病的概率大,Gunderson等[4]對1 035例妊娠期糖尿病病人進行2年的隨訪觀察發(fā)現(xiàn),11.8%的病人在2年后發(fā)展成為2型糖尿病。故妊娠期糖尿病越來越引起醫(yī)務工作者的重視。國際糖尿病協(xié)會妊娠研究組(IADPSG)、英國國家衛(wèi)生與臨床優(yōu)化研究所、中國糖尿病協(xié)會均制定有孕期糖尿病及其合并癥管理指南,并隨著對其研究的進展,進行逐步的改進和修正。妊娠合并糖尿病分為妊娠期顯性糖尿病(ODM)和妊娠期糖尿病(GDM)兩類。在中國,妊娠中糖尿病的發(fā)病率約在1%~5%[5]。然而對于這兩者之間的臨床特點的報道卻較少。本研究從血糖、營養(yǎng)、合并癥(酮癥、蛋白尿、子癇前期)、遺傳因素及治療上是否使用胰島素等多方面對ODM和GDM進行比較分析。
血糖方面,本研究通過動態(tài)血糖檢測顯示,ODM組病人HbA1c、空腹血糖值、日血糖平均值、早餐后2 h血糖值、晚餐后2 h血糖值、高血糖事件數(shù)和高血糖時間比顯著高于GDM組病人,2組血糖波動系數(shù)之間差異無統(tǒng)計學意義,簡言之,ODM組病人除午餐后2 h血糖與GDM組持平外,全天其他時間血糖均較GDM組高。本研究中在ODM組使用胰島素的病人數(shù)占32%,在GDM組無一人使用胰島素治療,說明在臨床治療方法的選擇上對于兩類病人應給予區(qū)分,ODM的治療中在單純飲食+運動的基礎上,需胰島素治療的病人比例更高;而大部分GDM病人只需飲食+運動療法即可收到療效。另有研究[6]還顯示與無糖尿病家族史者相比較,有糖尿病家族史者發(fā)生GDM的危險性高出4.91 倍,一、二級家屬有糖尿病的孕婦發(fā)生GDM的概率明顯高于無糖尿病者,提示GDM可能與遺傳性有關。現(xiàn)階段已證實HLA-Ⅱ類基因中的不同等位基因可作為易感或保護基因而影響GDM的發(fā)生;ELOVL6 基因SNP 位點rs12504538(T/C)與孕婦GDM發(fā)生密切相關,可能是GDM的潛在靶向位點,而C等位基因是易感風險因素;轉錄因子7 類似物2(TCF7L2)基因的一個位點rs7903146與GDM的發(fā)病呈顯著相關。這一系列證據(jù)表明遺傳基因在GDM的發(fā)生機制中起到重要作用[6]。本研究顯示,GDM組病人中父母患2型糖尿病的比例占10%(3/30),可能與遺傳因素有關,而在與ODM組對比過程中發(fā)現(xiàn),ODM組病人中父母患2型DM者占48%,遠高過GDM組病人,進一步說明ODM病人較GDM病人具有更高的遺傳傾向性。
營養(yǎng)方面:1)多個實驗[7-10]證實HGB與胰島素之間存在關聯(lián)性。HGB相對升高,胰島素抵抗風險大。頻繁獻血,HGB減低的情況下反而可減少健康志愿者餐后高胰島素血癥,提高胰島素的敏感性,并對2型糖尿病的發(fā)展構成保護性因素[8]。另有研究[9]顯示在GDM病人中HGB顯著高于非GDM組。胰島素抵抗(insulin resistence, IR)是糖尿病發(fā)病的基本機制之一,在妊娠期高血糖發(fā)病中也起著重要作用。妊娠期高血糖病人孕前已經(jīng)存在IR,加上妊娠期生理性IR,使得IR狀態(tài)表現(xiàn)得尤為明顯[10],那么在ODM與GDM同樣存在胰島素抵抗的情況下,HGB是否存在差異呢?本研究顯示GDM組HGB較ODM組高,差異具有統(tǒng)計學意義。這一結果反映了這兩類妊娠期糖尿病病人之間胰島素水平、胰島素抵抗程度之間可能存在差異,具體機制還需要進一步的研究。2)本研究中ODM病人TP、ALB、PALB與GDM比較差異無統(tǒng)計學意義,說明妊娠晚期ODM組蛋白質營養(yǎng)代謝方面與GDM組基本相當。
合并癥方面,本研究顯示ODM組合并癥高,子癇前期的發(fā)生率高于GDM。日本 Sugiyama等[11]的研究也顯示ODM妊娠合并癥發(fā)病率較GDM高,例如視網(wǎng)膜病變、妊娠期高血壓等。可見ODM的危害性較GDM大,對妊娠結局影響更大,臨床上應引起重視。因本研究全天3次尿常規(guī)檢查,故酮癥檢出率與只檢測晨尿的研究[12]相比檢出率更高。雖然兩組低血糖時間比、低血糖事件數(shù)無差異,但相比GDM,ODM酮癥的發(fā)生率反而低,這一結果可能與ODM較GDM擁有更高的高血糖時間比、更高的平均血糖值有關,故ODM顯示出對低血糖更好的耐受性,反而更不易出現(xiàn)代謝異常產(chǎn)物——酮體。由此,可見對妊娠期高血糖病人,尤其是GDM病人進行臨床營養(yǎng)學飲食+運動指導時,在關注血糖值是否超標的同時,也應防止酮癥的出現(xiàn),不要將血糖降至過低,并且應增加尿常規(guī)檢測次數(shù),以便更好地防止酮癥這一合并癥的出現(xiàn)[13-15]。而對于ODM病人進行臨床營養(yǎng)學飲食+運動指導時,更應將整體血糖值的減低作為重點。
妊娠期糖尿病更為嚴格的新標準提出后,妊娠期糖尿病病人的檢出率明顯增加,這對于各醫(yī)院臨床營養(yǎng)科和婦產(chǎn)科提出了新的挑戰(zhàn),為了更有針對性的指導病人進行飲食+運動等個體化治療,醫(yī)務工作者更應該清楚的了解兩種不同類型妊娠期糖尿病的臨床特點,深入研究其發(fā)病機制,合理、有效的控制血糖,以期減低母嬰風險,保證母子安全。
[1] Frigeri H R, Martins L T, Auwerter N C, et al. The polymorphism rs2268574 in Glucokinase gene is associated with gestational diabetes mellitus[J]. Clin Biochem,2014,4(3):346-348.
[2] Tang I P, Shashinder S, Kuljit S, et al. Outcome of patients presenting with preauricular sinus in a tertiary centre-a five year experience[J]. Med J Malaysia,2007,62(1): 53-55.
[3] 孫翀,劉淑霞.妊娠期糖尿病病人血糖控制效果對母嬰結局影響的觀察[J].中國糖尿病雜志,2014,22(5):401-403.
[4] Gunderson E P, Hurston S R, Ning X, et al. Lactation and progression to type 2 diabetes mellitus after gestational diabetes mellitus: a prospective cohort study[J].Ann Intern Med,2015,163(12):889-898.
[5] 李秀琴.妊娠中期初診顯性糖尿病與妊娠期糖尿病動態(tài)血糖對照研究[J].中國實驗診斷學雜志,2016,20(5):771-774.
[6] 韋紅霞.妊娠期糖尿病發(fā)病機制及治療進展[J].世界最新醫(yī)學信息文摘,2016,16(8):65-69.
[7] Fu S, Li F, Zhou J, et al. The relationship between body iron status, iron intake and gestational diabetes:a systematic review and Meta-analysis[J].Medicine,2016,95(2):e2383.
[8] Ascherio A, Rimm E B, Giovannucci E,et al. Blood donations and risk of coronary heart disease in men[J].Circulation,2001, 103(1):52-57.
[9] Afkhami-Ardekani M, Rashidi M. Iron status in women with and without gestational diabetes mellitus[J].J Diabetes Complications,2009,23(3):194-198.
[10]Jung E J, Jung E J, Min S Y,et al.Fibroblast growth factor receptor 2 gene amplification status and its clinicopathologic significance in gastric carcinoma[J].Hum Pathol,2012,43(10): 1559-1566.
[11]Sugiyama T,Saito M, Nishigori H, et al.Comparison of pregnancy outcomes between women with gestational diabetes and overt diabetes first diagnosed in pregnancy: a retrospective multi-institutional study in Japan[J]. Diabetes Res Clin Pract,2014,103(1):20-25.
[12]周俏苗.妊娠期顯性糖尿病與妊娠期糖尿病臨床特征比較[J].海南醫(yī)學,2014,25(20):3083-3085.
[13]謝諾. 妊娠期糖尿病危險因素的分析[J]. 中國醫(yī)科大學學報,2016,45(5) :476-477.
[14]王影, 劉偉,王景. 門冬胰島素聯(lián)合生物合成人胰島素治療妊娠期糖尿病臨床觀察[J]. 解放軍醫(yī)藥雜志,2016,28(1) :96-100.
[15]胡寒冰. 妊娠期糖尿病59例臨床分析[J]. 中國煤炭工業(yè)醫(yī)學雜志,2014,17(1) :39-40.
編輯 陳瑞芳
A clinical characteristic study of the patients with overt diabetes mellitus and gestational diabetes mellitus
Wang Rui1*, Xu Pinying2, Xiao Li1
(1.DepartmentofClinicalNutrition,BeijingAnzhenHospital,CapitalMedicalUniversity,Beijing100029,China;2.DepartmentofClinicalLaboratory,BeijingAnzhenHospital,CapitalMedicalUniversity,Beijing100029,China;)
Objective To explore the clinical characteristics of patients with overt diabetes mellitus and gestational diabetes mellitus at the late pregnancy. Methods Twenty-five cases of pregnancy overt diabetes and 30 cases of gestational diabetes mellitus from January 2015 to February 2016 who came to the Clinical Nutrition Department of Beijing Anzhen Hospital were randomly selected. We collected records of patients with a family history, past medical history and other related medical conditions and treatment, clinical nutrition indexes, blood pressure measurement, serous hemoglobin A1c(HbA1c), total protein(TP), albumin(ALB), prealbumin(PALB), urea nitrogen(BUN), serum creatinine(CREA), hemoglobin(HGB). We gave them dynamic blood glucose monitoring and record the changes of blood glucose and the test data. We statistically analyze the data of two groups. Results In the ODM, HbA1c, fasting blood glucose, average blood glucose values,two-hour blood glucose after breakfast, two-hour blood glucose after dinner, the number of hyperglycemic events and high blood glucose time ratio are significantly higher than that of GDM and two groups compared with statistical significance(P<0.05). It is recommended to use insulin patients in ODM accounted for 32%(8 /25), significantly higher than GDM(0/30) (P<0.05). ODM has a family history of diabetes patients accounted for 48%(12/25),significantly higher than GDM 10%(3/30) (P<0.05). The urinary ketone positive rate in GDM was significantly higher than those in ODM(P<0.05), but urinary microalbumin abnormal rate was compared with no statistical difference (P>0.05). The number of preeclampsia in ODM(7/25) was significantly higher than that in GDM (P<0.05). The level of HGB in ODM was lower than that of GDM (P<0.05). Conclusion Late pregnancy ODM have obvious family history, high level of HbA1c, higher fasting glucose levels of breakfast, higher glucose levels of two-hour after breakfast and dinner,higher average blood glucose value, longer hypoglycemia time, higher probability of hyperglycemic events and greater opportunity to use insulin in the treatment of symptomatic patients, higher incidence of complications pregnancy complications than GDM, but HGB level is lower than GDM. GDM has higher positive rate of urine ketone than ODM.
late pregnancy;gestational diabetes mellitus;overt diabetes mellitus; clinical characteristics
時間:2017-01-17 23∶49
http://www.cnki.net/kcms/detail/11.3662.R.20170117.2349.026.html
10.3969/j.issn.1006-7795.2017.01.021]
R 714.25
2016-08-19)
*Corresponding author, E-mail:wangruiyyy@163.com

