卵巢OEC患者卵巢間質動脈和子宮動脈的血流參數(shù)與其病情及妊娠情況的相關性
蹤念玉
(徐州市沛縣中醫(yī)院彩超室,江蘇 徐州 221600)
子宮內(nèi)膜異位癥(endometriosis,EM)是育齡期女性最常見的婦科疾病之一,在育齡期女性中的發(fā)病率為2%~10%。此病患者的臨床表現(xiàn)為腹膜淺表或深部存在浸潤性病灶,且形成子宮內(nèi)膜異位囊腫(ovarianendometrialcysts,OEC)[1]。有2/3的OEC位于患者左側的卵巢,可導致盆腔疼痛。卵巢OEC的形成機制主要是:發(fā)生異位的子宮內(nèi)膜在正常的卵巢皮質內(nèi)生長,導致卵巢周期性出血,進而形成單個或多個的單房或多房囊腫。本文旨在觀察卵巢OEC患者進行手術治療前后其卵巢間質動脈和子宮動脈的血流參數(shù),并評估其血流動力學指標的改變對其妊娠情況的影響。
1 資料與方法
1.1 研究對象
本研究中的180例患者均為2016年3月至2017年3月在徐州市沛縣中醫(yī)院接受腹腔鏡下卵巢OEC剝除術的卵巢OEC患者。這些患者均有妊娠意向,其病情均經(jīng)病理檢查得到確診,其年齡為22~38歲,平均年齡為(29.7±4.9)歲;其子宮內(nèi)膜的平均厚度為(1.07±0.48)cm;其囊腫的大小為3~7 cm;其中有單側囊腫患者130例,雙側囊腫患者50例,原發(fā)性不孕癥患者108例,繼發(fā)性不孕癥患者44例。這些患者的入選標準是:1)初次進行卵巢手術治療。2)月經(jīng)周期有規(guī)律。3)在一年內(nèi)無促排卵藥物或激素類藥物的使用史。4)經(jīng)乳酸脫氫酶等腫瘤標志物檢驗,證實未患卵巢癌。這些患者的排除標準是:1)其輸卵管存在異常情況。2)有內(nèi)分泌疾病或其他嚴重的全身性疾病史。3)近期有激素類藥物的使用史。
1.2 方法
在本組患者接受手術前對其子宮及附件的情況進行陰道彩色多普勒超聲檢查,檢查方法是:使患者取截石位。在超聲探頭(探頭的頻率為5~7 MHz)上涂抹耦合劑并套上安全套,置于患者的陰道內(nèi)對囊腫進行檢測。從患者月經(jīng)來潮的第3天起對其進行檢查,在1個月經(jīng)周期內(nèi)對其進行6~8次超聲檢查,確定其黃體中期并進行記錄。在對本組患者進行手術前后對其卵巢間質中較明顯的動脈進行觀測,檢測卵巢間質動脈的收縮期最大流速(S)、舒張末期流速(D)、收縮期峰速(peak systolic velocity,PSV)、搏動指數(shù)(PI)及阻力指數(shù)(RI)。對每例患者進行3次有效檢測后取平均流速值計算卵巢間質動脈PI、RI值,計算公式為:RI=(S-D)/S,PI=(S-D)/mean。按照上述方法檢測本組患者子宮動脈的血流參數(shù)。記錄患者的卵巢基礎竇卵泡計數(shù)(antral follicle count,AFC),按Alder半定量標準進行卵巢間質動脈的血流顯像分級。在本組患者接受手術后的6個月對其進行超聲復查及隨訪,記錄其排卵及妊娠的情況,并觀察其病情的發(fā)展情況。
1.3 評價指標
評估本組患者的卵巢間質動脈血流顯像、AFC的數(shù)量、卵巢間質動脈血流RI值及子宮動脈的血流PI、RI、S、D、PSV值。
1.4 統(tǒng)計學處理
采用SPSS19.0統(tǒng)計軟件對本研究中的數(shù)據(jù)進行分析,計量資料用(±s)表示,采用t檢驗,計數(shù)資料用%表示,采用χ2檢驗。P<0.05為差異有統(tǒng)計學意義。
2 結果
2.1 對本組患者進行手術前后其卵巢間質動脈血流顯像及AFC數(shù)量的分析
與手術前相比,本組患者進行手術后其囊腫側卵巢間質動脈的血流顯像分級較高,差異有統(tǒng)計學意義(P<0.05)。本組患者進行手術前后其囊腫側和非囊腫側AFC的數(shù)量相比較,差異均無統(tǒng)計學意義(P>0.05)。詳情見表1。
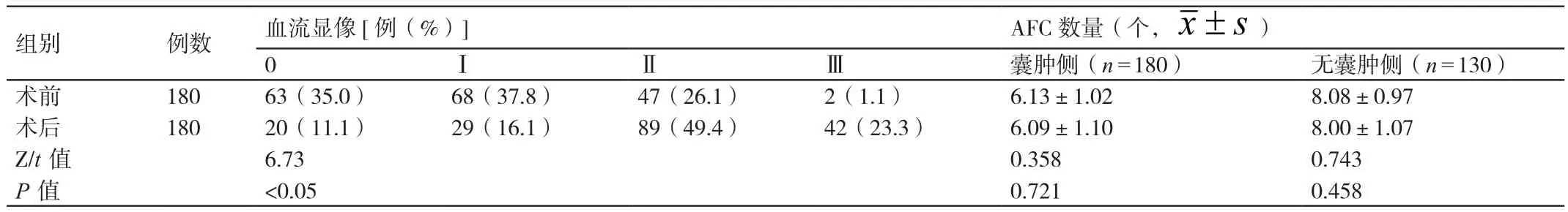
表1 對本組患者進行手術前后其卵巢間質動脈血流顯像及AFC數(shù)量的分析
2.2 對本組患者進行手術前后其卵巢間質動脈血流參數(shù)的比較
與進行手術前相比,進行手術后本組患者卵巢間質動脈血流參數(shù)PI、RI、S/D均較低,其PSV較高,差異均有統(tǒng)計學意義(P<0.05)。詳情見表2。
表2 對本組患者進行手術前后其卵巢間質動脈血流參數(shù)的比較(cm/s,±s)

表2 對本組患者進行手術前后其卵巢間質動脈血流參數(shù)的比較(cm/s,±s)
組別 例數(shù) PI RI S/D PSV術前 180 1.33±0.10 0.77±0.09 3.25±0.12 9.62±1.07術后 180 0.99±0.12 0.60±0.06 2.67±0.14 10.98±1.12 t值 29.203 21.086 42.201 11.780 P 值 <0.05 <0.05 <0.05 <0.05
2.3 對本組患者進行手術前后其子宮動脈血流參數(shù)的分析
與無囊腫側的子宮動脈相比,本組患者在進行手術前其囊腫側子宮動脈的血流頻譜在形態(tài)上相似,但其囊腫側子宮動脈的血流灌注差,呈高阻狀態(tài)。與無囊腫側的子宮動脈相比,本組患者在進行手術前其囊腫側子宮動脈的血流參數(shù)PI、RI、S/D均較高,其囊腫側子宮動脈的PSV較低,差異均有統(tǒng)計學意義(P<0.05)。與進行手術前相比,本組患者無囊腫側的子宮動脈血流參數(shù)均無明顯改變(P>0.05)。與進行手術前相比,本組患者進行手術后其囊腫側子宮動脈的PI、RI、S/D均較低,其囊腫側子宮動脈的PSV較高,差異均有統(tǒng)計學意義(P<0.05)。與無囊腫側相比,本組患者進行手術后其囊腫側子宮動脈的PI、RI、S/D均較低,其囊腫側子宮動脈的PSV較高,差異均有統(tǒng)計學意義(P<0.05)。詳情見表3。
2.4 對本組患者術后妊娠率的分析
在進行手術前本組患者中有不孕癥患者152例。經(jīng)手術治療后,這些不孕癥患者中RI<0.8者增加84例,在術后6個月內(nèi)有45例患者成功妊娠,其妊娠率達到43.7%,其妊娠率與其中RI≥0.8者相比差異有統(tǒng)計學意義(P<0.05)。詳情見表4。
表3 對本組患者進行手術前后其子宮動脈血流參數(shù)的分析(cm/s,±s)
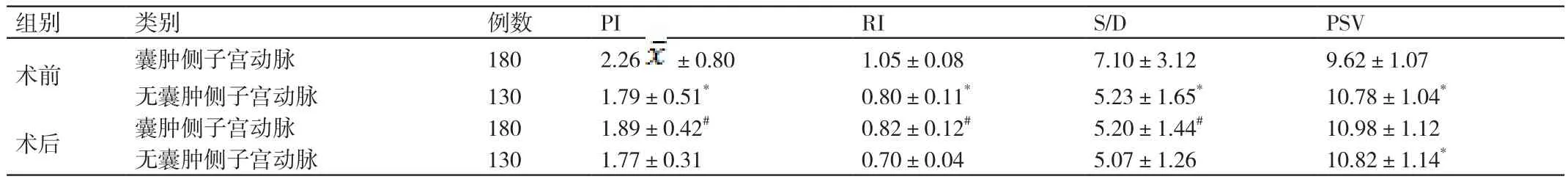
表3 對本組患者進行手術前后其子宮動脈血流參數(shù)的分析(cm/s,±s)
注:與囊腫側子宮動脈組同指標比較,*P<0.05;與術前同指標比較,#P<0.05。
組別 類別 例數(shù) PI RI S/D PSV術前 囊腫側子宮動脈 180 2.26±0.80 1.05±0.08 7.10±3.12 9.62±1.07無囊腫側子宮動脈 130 1.79±0.51* 0.80±0.11* 5.23±1.65* 10.78±1.04*術后 囊腫側子宮動脈 180 1.89±0.42# 0.82±0.12# 5.20±1.44# 10.98±1.12無囊腫側子宮動脈 130 1.77±0.31 0.70±0.04 5.07±1.26 10.82±1.14*

表4 對本組患者術后妊娠率的分析
3 討論
EM患者子宮內(nèi)膜的功能和結構可發(fā)生一系列的改變,進而可形成OEC[2]。OEC為圓形或類圓形的囊性包塊,其囊壁較厚且粗糙不平,其超聲圖像的表現(xiàn)為囊內(nèi)有密集點狀回聲。臨床研究發(fā)現(xiàn),卵巢囊腫的存在會使卵巢OEC患者卵巢的血供受到較大的影響。PI、RI、S/D、PSV等血流指標可反映OEC內(nèi)血液灌流的情況。OEC患者病灶內(nèi)的血流灌注量可明顯降低,搏動指數(shù)(PI)、阻力指數(shù)(RI)可明顯增高,S/D可明顯增大,PSV可明顯降低。在病情得到改善后,OEC患者病灶內(nèi)的血供也可得到改善,其PSV可隨之升高,其他指標可隨之降低。 研究發(fā)現(xiàn),對卵巢OEC患者卵巢間質血流的變化情況進行超聲檢測可準確評估其卵巢間質受到破壞的程度。卵巢OEC患者卵巢間質動脈的血流可因受到病灶的影響而明顯減少,在超聲下其卵巢間質血流呈不連續(xù)的星點狀或條狀[3]。
本次研究的結果顯示,卵巢子宮內(nèi)膜異位囊腫患者卵巢間質動脈和子宮動脈血流的阻力較高。此病患者在進行手術后其卵巢間質動脈及子宮動脈的血流情況呈良性改變,其妊娠率隨之得到提高。對此病患者卵巢間質動脈和子宮動脈的血流情況進行評估可預測其病情的進展及生育能力。
[1]丁晶,朱昱思,李娜,等.超聲監(jiān)測卵巢子宮內(nèi)膜異位囊腫間質血流變化及阻力指數(shù)的意義[J].江蘇醫(yī)藥,2015,41(12):1456-1458.
[2]張建華,周志英.彩色多普勒超聲監(jiān)測卵巢子宮內(nèi)膜異位囊腫間質血流變化及阻力指數(shù)RI的診斷價值[J].醫(yī)藥前沿,2015,5(32):59-60.
[3]祝參,胡同秀.評估子宮動脈血流阻力指數(shù)在內(nèi)異癥患者手術后的變化及意義[J].中國現(xiàn)代藥物應用,2016,10(18):63-64.

