同時合并雙側小腦梗死及對側頸內動脈畸形的Opalski綜合征1例報告
沈學勇, 王 荔, 車 鋒, 胡為民, 馬 乾
同時合并雙側小腦梗死及對側頸內動脈畸形的Opalski綜合征1例報告
沈學勇, 王 荔, 車 鋒, 胡為民, 馬 乾
法國人Opalski于1946年首次發現并報道了2例伴有同側偏癱的延髓背外側梗死病例,命名為Opalski綜合征[1]。Opalski綜合征與Wallenberg綜合征臨床表現十分相似,容易誤診。現將我院收治的1例同時合并雙側小腦梗死及對側頸內動脈(internal carotid artery,ICA)畸形的Opalski綜合征報道如下。
1 臨床資料
患者,男,50歲。主因頭暈、行走不穩2 d入院。入院2 d前上午突發走路不穩,自覺東倒西歪,伴頭部悶沉不適,無惡心、嘔吐,無肢體運動及感覺異常。約10 min后緩解,未予關注。當日下午上述癥狀再次出現,自以為“感冒”,口服“快克”休息后好轉。次日晨起癥狀加重,不能獨立行走,伴頭暈、視物旋轉、大汗、惡心、嘔吐,嘔吐物為胃內容物。癥狀持續不緩解,就診于當地醫院,行頭部MRI診斷為“急性右側小腦梗死”,予改善循環等治療癥狀持續加重,為求進一步診治轉入我科。既往否認高血壓病、糖尿病病史。吸煙史30 y,1~2包/d,平素生活不規律。入院查體:神清語利,雙側瞳孔等大等圓,直徑3 mm,水平眼震(+),肌力及肌張力正常,右側指鼻、跟膝脛試驗欠穩準,閉目難立征,睜目、閉目均(+);入院第2天出現右上肢無力、呃逆、吞咽困難、飲水反嗆,雙側瞳孔不等大,左側瞳孔直徑3 mm,右側瞳孔直徑2 mm,右上肢肌力4+級。入院第3天:自覺右手手指麻木,右側額面部汗液分泌減少,左側頭面部及左側偏身痛覺減退。輔助檢查,血甘油三酯1.93 mmol/L,低密度脂蛋白膽固醇3.58 mmol/L,同型半胱氨酸55.61 μmol/L。頭部MRI:雙側小腦半球、小腦蚓部以及延髓右側急性期腦梗死(見圖1A、B、C、D),LICA、大腦中動脈(middle cerebral artery,MCA)顯影欠佳(見圖1E、F)。頸動脈彩超:LICA起始處纖細,右側椎動脈(vertebral artery,VA)V4-V5段U形迂曲,LVA起始部C形迂曲。TCD:LICA血流頻譜圖形阻力偏高。左側眼動脈(ophthalmic artery,OA)血流方向正常,同側虹吸部頻譜圖形與OA相似。LMCA血流速度偏低,壓雙側頸總動脈(common carotid artery,CCA)無變化。左側大腦前動脈(anterior cerebral artery,ACA)未測到血流信號,RACA血流速度偏高,高于同側MCA,壓迫RCCA后有下降。考慮LICA發出OA之后嚴重狹窄或閉塞可能,LACA A1段缺如。頭頸CTA示:LICA全程纖細,考慮發育異常。雙側后交通動脈(posterior communicating artery,PCoA)開放,LPCoA代償性粗大,雙側小腦后下動脈(posterior inferior cerebellar artery,PICA)未顯影,雙側小腦前下動脈(anterior inferior cerebellar artery,AICA)纖細(見圖2A、B、C)。結合病史、查體及輔助檢查,診斷為:急性腦梗死(Opalski綜合征)、脂代謝異常、高同型半胱氨酸血癥。經抗血小板聚集、調脂、改善循環、營養神經、對癥支持等治療8 d后逐漸好轉,出院時查體:雙側瞳孔仍不等大,右側額面部汗液較左側仍少,右手力量基本恢復正常,右手手指輕微麻木感,左側肢體痛溫覺較右側減退。出院2 m后隨訪,患者除左側偏身痛溫覺仍較右側減退外,其余功能基本恢復正常。
2 討 論
Opalski綜合征與Wallenberg綜合征臨床表現的主要區別在于是否伴有病灶側的肢體偏癱,它們均可以出現延髓背外側損害的典型臨床癥狀,如眩暈、惡心、嘔吐和眼震,病灶側共濟失調、真性球麻痹、交叉性感覺障礙、病灶同側Horner征等。Wallenbeg綜合征是由于PICA主干發生阻塞或供血障礙所致,而Opalski綜合征是由于血管變異因素及水腫波及所致[2]。神經病理和放射學已經證實了Opalski綜合征的損傷區域為延髓背外側中下部,可累及上部疑核甚至小腦,向下可累及高段頸髓,向后可累及枕神經[3,4]。延髓背外側損傷引起肢體力弱的原因是有爭議的,Opalski認為是由于從延髓背外側至包括皮質脊髓束及椎體交叉的上頸段的局部缺血擴張,這種缺血是由于PICA受到影響所致,也有人認為是由于供應錐體交叉下方錐體束的從VA末梢發出的延髓穿支動脈或脊髓前動脈的供血區受損所致[5,6]。本例患者除典型Wallenberg綜合征之外,另有右上肢力弱,可定位于右側錐體交叉后的皮質脊髓束的受累;主觀性右手指麻木,可能是由于楔束或楔束核受累所致的刺激性癥狀[7],故診斷Opalski綜合征。此外,患者左側面部及偏身痛溫覺減退,據研究,Wallenberg綜合征的感覺障礙可分為8型[8]:典型的交叉性感覺障礙、病灶對側面部及軀體痛溫覺障礙、雙側面部及病灶對側軀體感覺障礙、僅病灶對側軀體感覺障礙、僅病灶側面部感覺障礙、僅雙側面部感覺障礙、僅病灶對側面部痛溫覺障礙、僅雙側軀體感覺障礙。本例非典型的交叉型感覺障礙,可以定位于病灶側三叉神經二級纖維(三叉丘系)與脊髓丘腦束的受累。
Opalski綜合征同時合并雙側小腦梗死病例在臨床上并不多見。現將可能的機制列舉如下:(1)血管變異因素所致[9]:PICA起源于一側基底動脈(basilar artery,BA);單側PICA供應雙側小腦;優勢型PICA,即一側PICA纖細,主要由對側PICA代償供血。(2)動脈粥樣硬化所致,最常見的為PICA+小腦上動脈供血區的梗死,多見于VA V4段、V4與BA接合處的重度狹窄或閉塞[10]。(3)雙側多發栓子,由心源性或動脈-動脈栓塞所致。(4)血流動力學改變,即由PICA遠端周圍支低灌注所致。(5)混合機制。該例患者頭頸CTA示雙側PICA均未顯影,結合患者平素有勞累及不規律作息史,考慮在血管變異的基礎上由血流動力學改變所致的Opalski綜合征合并雙側小腦梗死可能性大。
單側ICA狹窄或閉塞者,由于Willis環的代償性分流及顱內外交通的開放,前循環及后循環均可單獨或同時發生缺血或梗死,但也可以由于側枝循環的開放不產生任何癥狀[11]。本例患者LICA起始即纖細,考慮先天發育異常,其供血區域腦皮質及腦白質MRI上均未見明顯異常信號,即LICA區域血供基本正常。LICA區域血供來源如下:LICA延續的OA供應LOA區;RACA經ACoA供應LACA區;左側腦膜中動脈經顱內外交通動脈供應LMCA區;左側大腦后動脈經LPCoA供應LMCA區。此外,本例患者雙側VA走行迂曲可能由LICA狹窄所致的后循環代償性分流所致,不能除外此次腦梗死與LICA變異有關。
Opalski綜合征在臨床上極易與Wallenberg綜合征相混淆,二者主要區別點在于是否伴有病灶側的肢體肌力異常。Opalski綜合征合并雙側小腦梗死的病例非常少見,如果遇到雙側小腦梗死的病例,應密切觀察其有無延髓背外側損傷的癥狀出現。另外,不能忽視單側ICA狹窄或閉塞所致后循環代償性分流增加,從而發生后循環缺血或腦梗死的現象,以減少誤診、漏診。
[1]Opalski A.A new sub-bulbar syndrome:Partial syndrome of the posterior vertebro-spinal artery[J].Paris Med,1946,1:214-220.
[2]YKimura HH,Tagaya M.Ipsilateral hemiplegia in a lateral medullary infarct-Opalski’s syndrome[J].Journal of Nruroimaging,2003,13(1):83-84.
[3]Bailon O,Garcia PY,Logak M,et al.Opalski syndrome detected on DWI MRI:A rare lateral medullary infarction.Case report and review[J].Rev Neurol (Paris),2011,167(2):177-180.
[4] Montaner J,Alvarez-Sabin J.Opalski’s syndrome[J].J Neurol Neurosurg Psychiatry,1999,67(5):688-689.
[5]Pandey S,Batla A.Opalski’s syndrome:A rare variant of lateral medullary syndrome[J].J Neurosci Rural Pract,2013,4(1):102-104.
[6]Liu CY,Chang FC,Hu HH,et al.Ipsilateral crural monoparesis in lateral medullary infarction due to vertebral artery dissection[J].Eur J Neurol,2006,13(7):e8-9.
[7]Kim JS.Sensory symptoms in ipsilateral limbs/body due to lateral medullary infarction[J].Neurology,2001,57(7):1230-1234.
[8]鄧本立.Wallenberg綜合征的研究新進展[J].中風與神經疾病雜志,2012,29(10):955-957.
[9]Kang DW,Lee SH,Bae HJ,et al.Acute bilateral cerebellar infarcts in the territory of posterior inferior cerebellar artery[J].Neurology,2000,55(4):582-584.
[10]Hong JM,Bang OY,Chung CS,et al.Frequency and clinical significance of acute bilateral cerebellar infarcts[J].Cerebrovasc Dis,2008,26(5):541-548.
[11]Mounier-Vehier F,Leys D,Pruvo JP.Stroke patterns in unilateral atherothrombotic occlusion of the internal carotid artery[J].Stroke,1995,26(3):422-425.
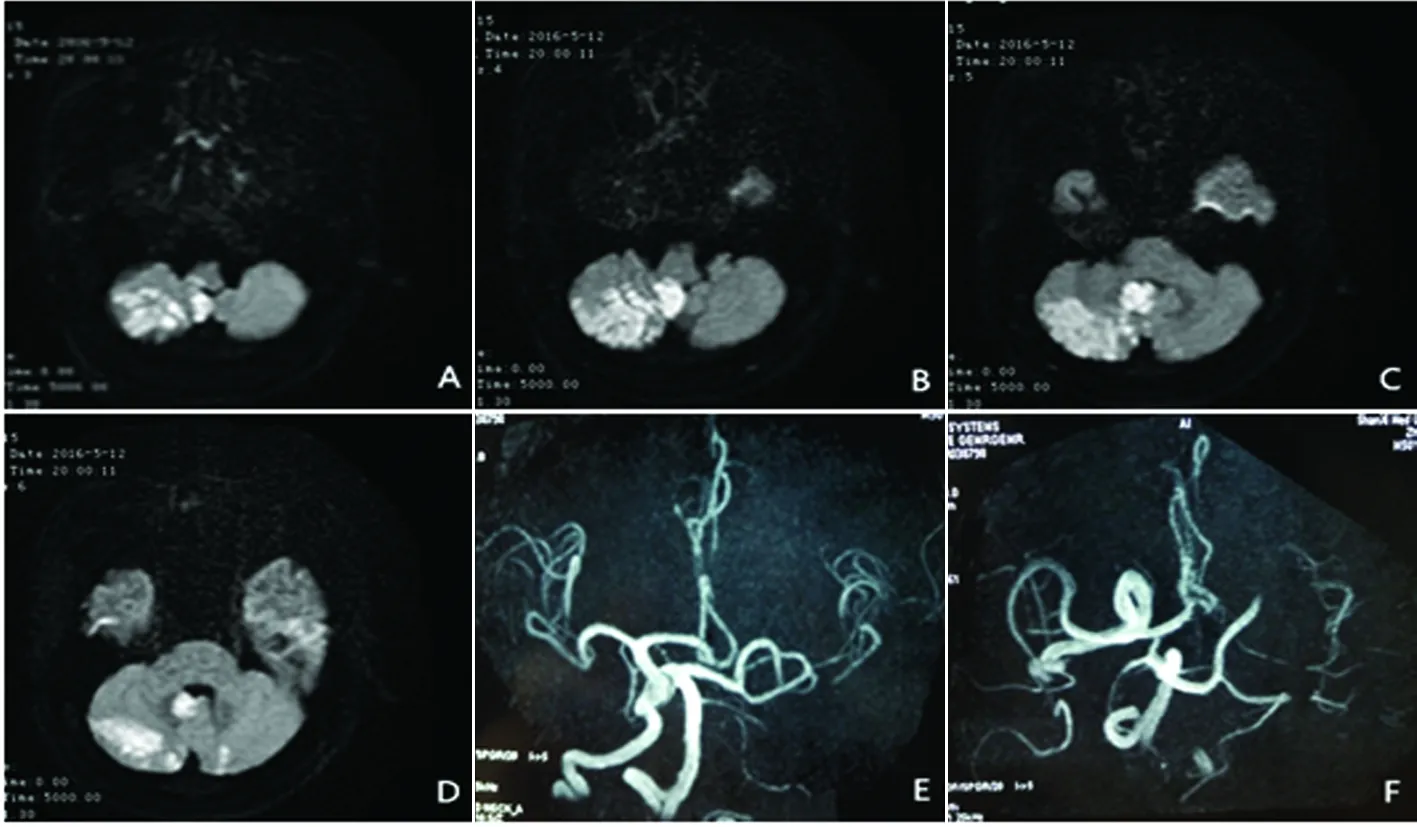
圖1 圖A~D:雙側小腦半球、小腦蚓部以及右側延髓DWI呈高信號;圖E、F:左側頸內動脈、大腦中動脈顯影欠佳

圖2 圖A~C示左側頸內動脈全程纖細,雙側后交通動脈開放,左側后交通動脈代償性粗大
1003-2754(2017)04-0363-02
R743.3
2017-02-14;
2017-03-29
(山西醫科大學第二醫院神經內科,山西 太原 030001)
王 荔,E-mail:wangll1997@163.com

