腹腔鏡下空腸造瘺在微創(chuàng)食管癌Ivor-Lewis手術(shù)中的應(yīng)用
戎保林,梅新宇,吳顯寧
(安徽醫(yī)科大學(xué)附屬省立醫(yī)院胸外科,合肥 230001)
·論著·
腹腔鏡下空腸造瘺在微創(chuàng)食管癌Ivor-Lewis手術(shù)中的應(yīng)用
戎保林,梅新宇,吳顯寧
(安徽醫(yī)科大學(xué)附屬省立醫(yī)院胸外科,合肥 230001)
目的 分析腹部不加切口的完全腹腔鏡下空腸造瘺術(shù)的操作方法,探討腹腔鏡下空腸造瘺在微創(chuàng)食管癌Ivor-Lewis手術(shù)中的應(yīng)用效果。方法 回顧性分析行腹部不加切口的完全腹腔鏡下空腸造瘺術(shù)的279例患者臨床資料,觀察空腸造瘺術(shù)中完成情況、空腸造瘺口滲液、造瘺口局部皮膚感染、管道堵塞、脫落、腸梗阻、二次手術(shù)等發(fā)生率。結(jié)果 279例患者均順利完成空腸造瘺置管,平均手術(shù)時(shí)間(16.7±3.2)min,帶管時(shí)間(30.2±3.6)d,空腸造瘺術(shù)后并發(fā)癥為20.1%,其中造瘺口滲液7例,造瘺管脫落3例,造瘺管堵塞2例,腸梗阻4例,二次手術(shù)1例。結(jié)論 腹部不加切口的完全腹腔鏡下空腸造瘺術(shù),是一種可行、較為安全的手術(shù)方法,是建立腸內(nèi)營(yíng)養(yǎng)途徑的有效方法。
食管腫瘤;空腸造口術(shù);腹腔鏡檢查
食管癌是臨床上常見的惡性腫瘤之一,目前外科手術(shù)是食管癌的首選和主要治療方法[1]。傳統(tǒng)手術(shù)創(chuàng)傷大、術(shù)后患者恢復(fù)慢,巨大的胸腹部切口帶來(lái)的感覺異常嚴(yán)重影響患者生活質(zhì)量[2]。近年來(lái)全腔鏡微創(chuàng)食管癌手術(shù)在臨床廣泛開展,具有創(chuàng)傷小、術(shù)后恢復(fù)快等優(yōu)點(diǎn)[3]。營(yíng)養(yǎng)支持尤其是腸內(nèi)營(yíng)養(yǎng)對(duì)食管癌的術(shù)后恢復(fù)非常重要[4-6],而腸內(nèi)營(yíng)養(yǎng)的建立途徑尚未形成共識(shí)[7]。我院近年來(lái)廣泛開展微創(chuàng)食管癌Ivor-Lewis手術(shù)(荷包鉗法),通過(guò)腹部不加切口的完全腹腔鏡下空腸造瘺術(shù)(空腸“I+C”縫合法,自命名)置入腸內(nèi)營(yíng)養(yǎng)管進(jìn)行術(shù)后腸內(nèi)營(yíng)養(yǎng)得到普遍應(yīng)用,效果滿意。
1 資料與方法
1.1 一般資料 回顧性分析2015年6月至2016年4月行腹部不加切口的完全腹腔鏡下空腸造瘺的279例微創(chuàng)食管癌手術(shù)患者的臨床資料。其中男234例,女45例;平均年齡(62.3±15.6)歲。見表1。
1.2 方法 手術(shù)麻醉采用雙腔氣管插管下全身麻醉,手術(shù)術(shù)式均是腹部不加切口的完全胸腹腔鏡食管癌Ivor-Lewis手術(shù)(荷包鉗法)。手術(shù)步驟:
(1)術(shù)前清掃:平臥位,腹腔鏡下游離胃,清掃腹野腫大淋巴結(jié),強(qiáng)生愛惜龍60 mm×3.5 mm切割
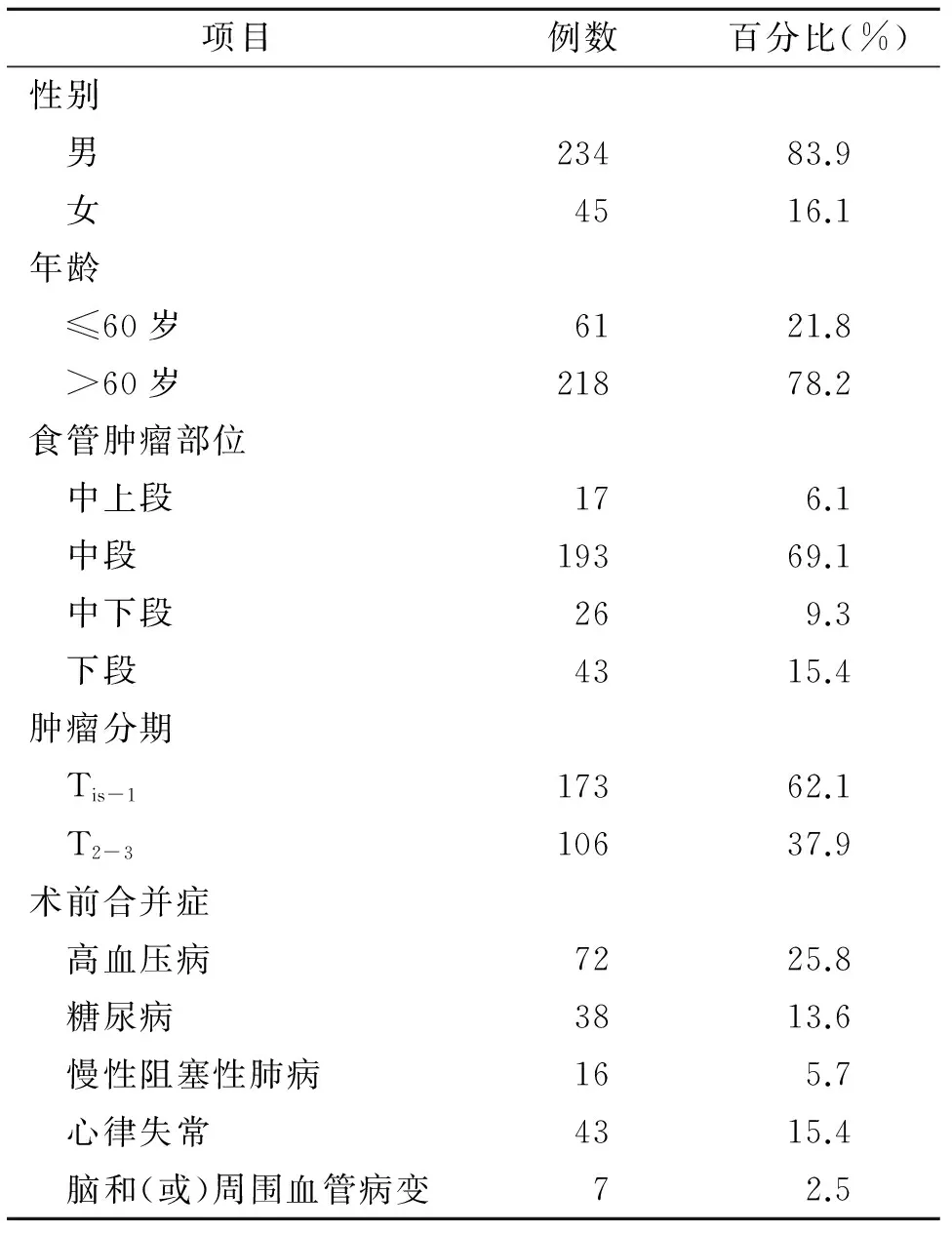
表1 患者術(shù)前一般資料
閉合器在腹腔鏡下行4~6 cm管狀胃制作完成后,行完全腹腔鏡下空腸造瘺術(shù)。腹部手術(shù)完成后,左胸側(cè)俯臥位,胸腔鏡下完成食管的游離、左右喉返神經(jīng)淋巴結(jié)及縱膈淋巴結(jié)的清掃,使用荷包鉗法于胸腔內(nèi)右胸膜頂行食管胃端側(cè)吻合。
(2)術(shù)中:腹腔鏡下“空腸漿肌層I+C”縫合法行空腸造瘺的手術(shù)方法:上提大網(wǎng)膜,顯露空腸,尋找十二指腸屈氏韌帶,顯露空腸起始端,遠(yuǎn)離腸屈氏韌帶20~25 cm,腸鉗橫夾空腸,在助手幫助下固定住空腸,在空腸對(duì)系膜緣用4-0無(wú)損傷縫線做3至4針空腸漿肌層“C”字荷包縫合,荷包直徑約0.5 cm,在荷包上緣0.3 cm處4-0無(wú)損傷縫線作空腸腸漿肌層“I”字橫縫合,長(zhǎng)度略超出“C”字荷包,兩荷包縫線從助手腹壁戳孔牽出腹壁外,主刀左、右手腸鉗水平固定空腸靠近左側(cè)腹壁戳孔,助手使用電刀垂直在空腸荷包中心戳一小口,確定進(jìn)入腸腔,普通使用的鼻空腸管從腹壁戳孔插入空腸,主刀腸鉗理順空腸輔助鼻腸管進(jìn)入,置管時(shí),邊置管邊從鼻腸管注入鹽水,確定鼻腸管通暢無(wú)打折,鼻腸管置入30~40 cm,助手收緊兩荷包線,鏡下觀察空腸腸管無(wú)扭屈打折,空腸荷包處空腸壁緊貼腹壁,荷包縫線縫合腹壁皮膚固定,另4號(hào)絲線縫合加強(qiáng)固定鼻腸管。鏡下空腸造瘺術(shù)完成。見圖1。
(3)術(shù)后: 術(shù)后24~48 h開始通過(guò)造瘺營(yíng)養(yǎng)管腸內(nèi)營(yíng)養(yǎng),觀察造瘺管口皮膚紅腫、滲液等情況,指導(dǎo)家屬腸內(nèi)營(yíng)養(yǎng)過(guò)程中防止過(guò)分牽拉管道,以防管道脫落,維持管道的通暢。帶管時(shí)間術(shù)后3~4周,患者經(jīng)口飲食滿意后門診撥除鼻腸管。
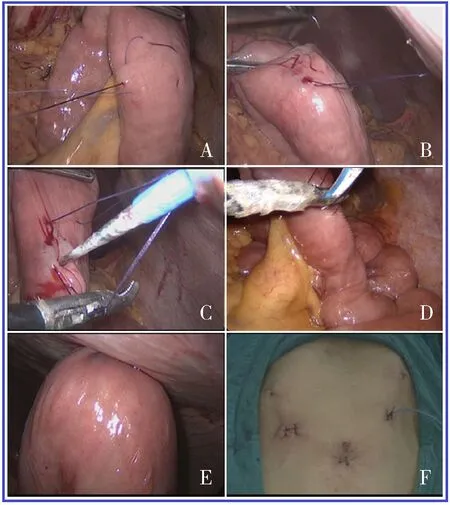
A:在空腸對(duì)系膜緣行3-4針“C”漿肌層荷包縫合;B:“C”荷包上方行“I” 漿肌層縫合;C:電刀在荷包中央戳孔進(jìn)腸腔;D:置入營(yíng)養(yǎng)管E.腹壁收緊縫線空腸造瘺口緊貼腹膜;F:無(wú)損傷縫線縫合皮膚結(jié)合4號(hào)絲線縫合固定營(yíng)養(yǎng)管
圖1 腹腔鏡下“空腸漿肌層I+C”縫合法行空腸造瘺的手術(shù)方法
2 結(jié)果
全組均在完全腹腔鏡下完成空腸造瘺術(shù)。空腸造瘺時(shí)間(16.7±3.2)min,造瘺口滲液7例,造瘺管脫落3例,造瘺管堵塞2例,腸梗阻4例,二次手術(shù)1例,帶管時(shí)間(30.2±3.6)d,空腸造瘺術(shù)相關(guān)并發(fā)癥為20.1%(見表2)。造瘺口局部皮膚紅腫換藥后消退,造瘺口局部疼痛因縫合固定太緊經(jīng)松解后疼痛減輕,造瘺管堵塞經(jīng)重新放置管芯后通暢,3例瘺管脫落時(shí)間都發(fā)生在出院后為護(hù)理不當(dāng)所致,隨訪3例患者術(shù)后3~6月間出現(xiàn)不全腸梗阻,保守治療痊愈,1例患者術(shù)后3個(gè)月出現(xiàn)完全性腸梗阻,二次手術(shù)探查發(fā)現(xiàn)為造瘺處腸管成角扭轉(zhuǎn)所致,經(jīng)松解腸粘連,痊愈。
3 討論
腹部不加切口的全腔鏡下Ivor-Lewis食管癌根治術(shù)由于更微創(chuàng),越來(lái)越被臨床醫(yī)師接受。這種術(shù)式下大多需采用完全腹腔鏡下空腸造瘺術(shù)來(lái)實(shí)施術(shù)后腸內(nèi)營(yíng)養(yǎng)。完全腹腔鏡下空腸造瘺術(shù)文獻(xiàn)報(bào)道有很多方法如腹腔鏡三孔法空腸造瘺術(shù)[8]、腹腔鏡細(xì)針導(dǎo)管空腸造瘺術(shù)[9-10]等,都是采用通過(guò)腹部戳孔特制穿刺導(dǎo)管穿刺空腸加空腸漿肌層荷包縫合方法完成[11]。本文報(bào)告的這種腹腔鏡下“I+C”空腸漿肌層縫合空腸造瘺方法,已完成279例,臨床論證實(shí)施效果良好。
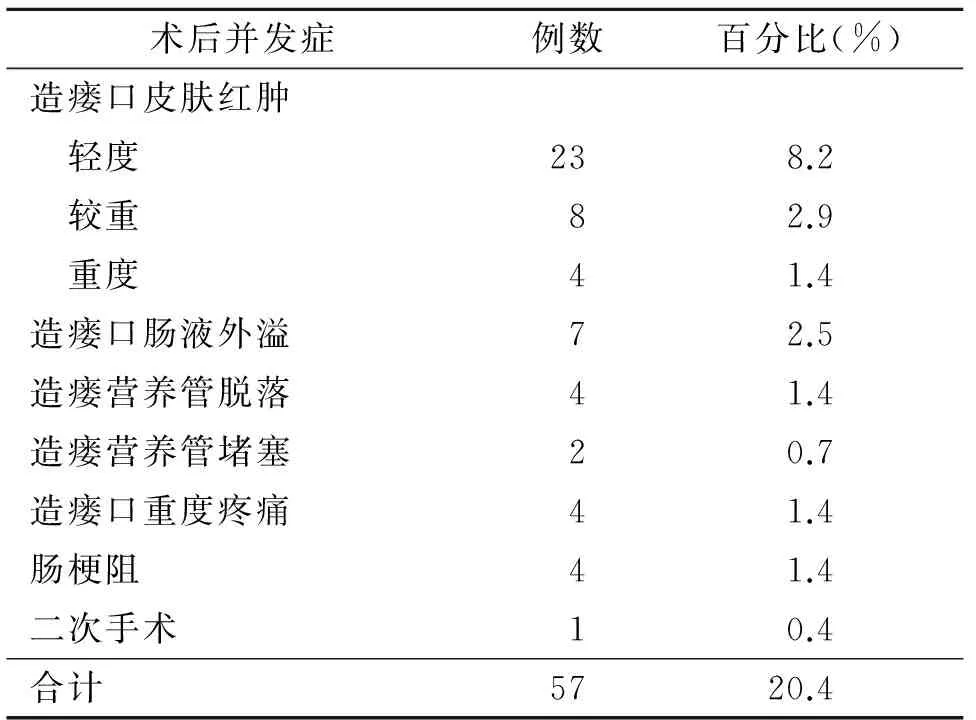
表2 279例患者空腸造瘺術(shù)術(shù)后并發(fā)癥情況
臨床上十二指腸營(yíng)養(yǎng)管與胃管在同側(cè)鼻腔,常引起患者惡心、嘔吐口干、咽喉腫痛、咽喉異物感等導(dǎo)管相關(guān)不良反應(yīng),且脫管、堵管發(fā)生率高,帶管時(shí)間不能有效保證,影響美觀使患者心理壓力較大,管道相關(guān)并發(fā)癥發(fā)生率高于空腸造瘺管[11]。
空腸造瘺術(shù)置管屬于有創(chuàng)操作,改變了空腸的解剖位置,術(shù)后可能出現(xiàn)嚴(yán)重并發(fā)癥如腸梗阻、腸扭轉(zhuǎn)、腹腔感染等。2011年Feton等[12]對(duì)151例行食管切除術(shù)和空腸置管術(shù)的食管癌或者食管高級(jí)別瘤變的患者進(jìn)行回歸行研究發(fā)現(xiàn),其中143例(18.2%)出現(xiàn)導(dǎo)管相關(guān)并發(fā)癥,主要包括腸梗阻、營(yíng)養(yǎng)管堵塞或脫管、皮膚或皮下感染等。本組患者空腸造瘺并發(fā)癥約20.1%,同文獻(xiàn)報(bào)道的相似。
腹腔鏡下“I+C”空腸造瘺術(shù),是對(duì)傳統(tǒng)的空腸造瘺術(shù)及腹腔鏡下空腸穿刺造瘺術(shù)的一種方法改進(jìn),操作簡(jiǎn)單,空腸漿肌層荷包縫合置管后無(wú)需傳統(tǒng)的管道腸壁隧道包埋,避免了腸管的扭轉(zhuǎn)、壞死,腸管管腔狹窄。使用大管徑的鼻空腸管克服了細(xì)針導(dǎo)管空腸造瘺術(shù)的導(dǎo)管直徑小的缺點(diǎn),能滿足術(shù)后腸內(nèi)營(yíng)養(yǎng)制劑及自備的營(yíng)養(yǎng)物品的輸注,管道通暢不易堵管。空腸漿肌層“I”和“C”縫合線通過(guò)腹壁戳口拉出,使空腸漿肌層緊貼腹膜或超出腹膜,可吸收縫線固定腹壁皮膚上較為牢靠,另加上腹部戳口絲線縫合再次固定,能有效防止造瘺口腸液滲出,防止管道脫落,帶管時(shí)間更長(zhǎng)。本組術(shù)后造瘺營(yíng)養(yǎng)管帶管時(shí)間(30.2±3.6)d,能有效地改善患者的營(yíng)養(yǎng)狀況,在營(yíng)養(yǎng)情況較差的患者或術(shù)后發(fā)生嚴(yán)重并發(fā)癥如吻合口瘺的患者的治療中發(fā)揮較大作用。
完全腹腔鏡下空腸造瘺術(shù)是微創(chuàng)食管癌根治術(shù)術(shù)后建立腸內(nèi)營(yíng)養(yǎng)途徑的普遍接受的重要方法之一,操作簡(jiǎn)單、創(chuàng)傷小、安全可靠,患者耐受性好、造瘺管留置時(shí)間長(zhǎng),有臨床推廣應(yīng)用價(jià)值。
[1] 奚小祥,呂必宏,何光明,等.胸腔鏡下食管癌根治術(shù)165例患者的并發(fā)癥分析與防治[J].中華胸心血管外科臨床雜志,2016,23(4):352-356.
[2] 吳漢然,解明然,柳常青,等.完全胸腹腔鏡聯(lián)合Mckeown術(shù)治療食管癌近期結(jié)果的回歸性研究[J].中國(guó)腫瘤臨床,2014,14(20):1301-1306.
[3] 錢斌,王道猛,吳俊,等.微創(chuàng)食管癌根治術(shù)105例臨床分析[J].中國(guó)微創(chuàng)外科雜志,2015,15(11):968-971.
[4] 何曉琴,陳志明,程鵬,等.食管癌術(shù)后腸內(nèi)營(yíng)養(yǎng)支持的臨床效果及其耐受性觀察[J].中華全科醫(yī)學(xué),2016,14(6):959-961.
[5] 李玉良,薛梅,任明先,等.食管癌、賁門癌術(shù)后患者經(jīng)十二指腸營(yíng)養(yǎng)的護(hù)理[J].中國(guó)臨床保健雜志,2006,9(1):80-81.
[6] 臧林,金結(jié),陳山,等.食管癌手術(shù)中經(jīng)食管床食管胃頸部機(jī)械吻合的應(yīng)用價(jià)值[J].中國(guó)臨床保健雜志,2008,11(5):501-502.
[7] 楊世兵,楊緒全,胡杰偉,等.改良空腸造瘺在食管癌手術(shù)中的臨床應(yīng)用[J].中國(guó)實(shí)用醫(yī)藥,2014,9(23):16-17.
[8] 趙松,吳彬,齊宇,等.空腸造瘺營(yíng)養(yǎng)管與鼻空腸營(yíng)養(yǎng)管在食管癌根治術(shù)中的應(yīng)用[J].中國(guó)老年學(xué)雜志,2014,34(5):2740-2741.
[9] 馮文貴,王林輝,馮世友,等.非開腹空腸造瘺術(shù)在食管癌術(shù)后的臨床應(yīng)用[J].重慶醫(yī)學(xué),2012,41(22):2315-2316.
[10] 李昆昆,馬錚,譚群友,等.腹腔鏡聯(lián)合荷包空腸穿刺造瘺術(shù)在食管癌術(shù)后營(yíng)養(yǎng)中的應(yīng)用[J].中國(guó)微創(chuàng)外科雜志,2015,15(4):355-357.
[11] 王總飛,李印,鄭燕,等.食管癌腔鏡術(shù)后營(yíng)養(yǎng)途徑的選擇[J].中國(guó)腫瘤臨床,2014,41(23):1409-1494.
[12] Fenton JR,Bergeron EJ,Coello M,et al.Feeding jejunostomy tubes placed during esophagectomy:are they necessary?[J].Ann Thorac Surg,2011,92(2):504-511.
The application of laparoscopic jejunostomy during complete thoracoscopic and laparoscopic Ivor-Lewis esophagectomy
RongBaolin,MeiXinyu,WuXianning
(DepartmentofThoracicSurgery,AnhuiProvincialHospital,AnhuiMedicalUniversity,Hefei230001,China)
Objective To analyze the safety and feasibility of laparoscopic feeding jejunostomy during complete thoracoscopic and laparoscopic Ivor-Lewis Esophagectomy.Methods We retrospectively analyzed 279 patients who received laparoscopic feeding jejunostomy.Complications,including incision exudation and infection,tube blocking and shedding,intestinal obstruction,as well as reoperation were observed.Results All 279 patients were underwent laparoscopic feeding jejunostomy successfully with (16.7±3.2)min surgical time,mean time with feeding tube was (30.2±3.6)d and the rate of complication was 20.1%,including 7 cases with incision exudation,3 cases with tube accident shedding,2 cases with tube blocking,4 cases with intestinal obstruction and 1case reoperation.Conclusion Laparoscopic feeding jejunostomy during complete thoracoscopic and laparoscopic Ivor-Lewis esophagectomy is safe and feasible with a low morbidity and mortality of associated complications.
Esophageal neoplasms;Jejunostomy;Laparoscopy
安徽省科技攻關(guān)項(xiàng)目(1501041143)
戎保林,副主任醫(yī)師,Email:rbl13956016658@163.com
R735.1;R656.7
A
10.3969/J.issn.1672-6790.2017.02.016
2017-01-17)

