2013-2016年度某院常見菌耐藥譜分析
劉佳蕊,王 萍,孫 卓,張 巍
(解放軍208醫院461臨床部,吉林 長春130021)
*通訊作者
2013-2016年度某院常見菌耐藥譜分析
劉佳蕊,王 萍,孫 卓,張 巍*
(解放軍208醫院461臨床部,吉林 長春130021)
近年來,細菌的耐藥性和醫院內感染隨著抗菌藥物與介入醫療的廣泛使用在持續增加,使臨床抗感染治療帶來巨大負擔[1-3]。通過回顧性統計分析臨床病原菌的種類、分布和耐藥變遷的情況,可及時掌握醫院致病菌耐藥情況的發展趨勢,對臨床抗感染治療和預防醫院內感染及制定抗菌藥物管理等有非常重要的指導意義[4,5]。本文通過回顧性分析,旨在為臨床合理使用抗菌藥物提供病原菌的耐藥監測數據。
1 資料與方法
1.1 菌株來源
細菌培養標本取自長春某院臨床 2013年 1月 1日至2016年 12月 31日間臨床各科室送檢痰液、尿液、血、分泌物、穿刺液等標本,檢出菌共1173株。
1.2 方法
1.2.1 試驗方法 培養采用全國臨床檢驗操作規程中規定的方法[6],細菌鑒定和藥敏試驗采用珠海迪爾DL-96系列細菌鑒定與藥敏復合板進行。細菌質控菌株為金黃色葡萄球菌(ATCC25923),大腸埃希菌(ATCC 25922)和銅綠假單胞菌(ATCC 27853)。
1.2.2 統計方法 試驗方法和判定標準,采用美國臨床實驗室標準化協會 (CLSI)2012年版的規定進行,使用天健LIS軟件對病原菌分布和抗菌藥物使用及藥敏試驗結果進行統計分析。
2 結果
2.1 細菌的檢出情況
2.1.1 臨床標本分布及細菌的檢出情況 2013-2016年痰標本檢出菌781株(占66.58%),分泌物標本檢出菌116株 (占9.89%),尿液標本檢出菌97株 (占8.27%),血標本檢出菌27株 (占2.31),其他(咽拭、腹水、糞便、膽汁等)標本檢出菌152株(占12.95%)。感染類型以痰液標本為主。
2.1.2 臨床常見細菌分布及構成比 2013-2016年共分離病原菌1173株,其中44.93%為革蘭陰性(G-)桿菌,27.11%為革蘭陽性 (G+)球菌,真菌占27.96%。排名前五位的病原菌分別為肺炎克雷伯菌 (150株,占12.78%)、白色念珠菌(139,占11.84%)金黃色葡萄球菌(113株,占9.63%)、大腸埃希菌 (71株,占6.05%)、銅綠假單胞菌(36株,占3.06%)。
2.2 細菌耐藥率統計
2.2.1 2013-2016年度細菌耐藥率較高的抗菌藥物敏感率統計見圖1。
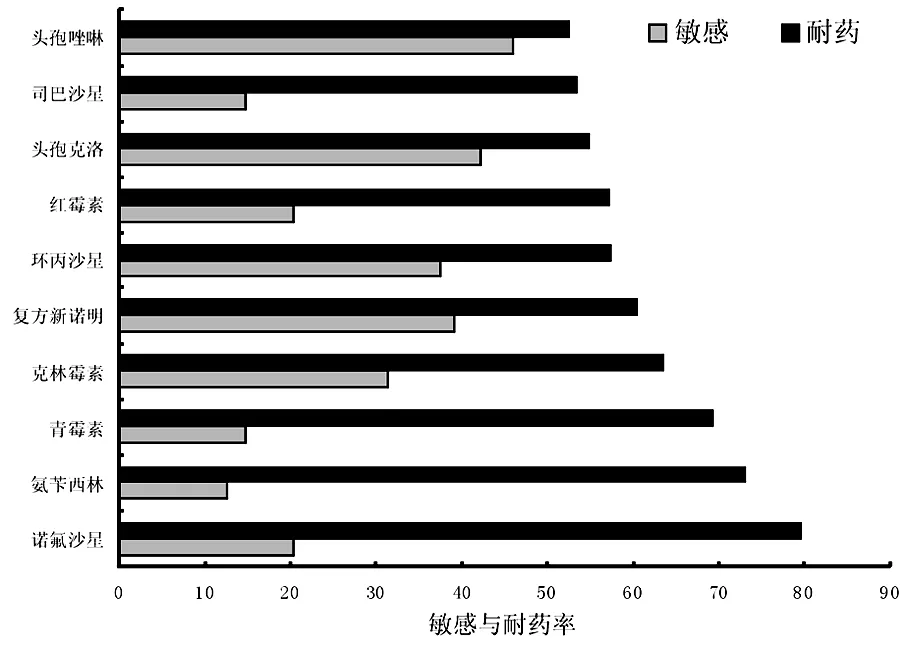
圖1 2013-2016年度耐藥性較高抗菌藥物敏感率統計圖
2.2.2 2013-2016年度常見細菌對抗菌藥物敏感率統計情況見圖2-4。
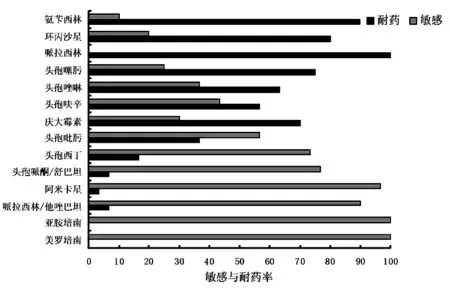
圖2 大腸埃希菌菌對抗生素的抗性和敏感率
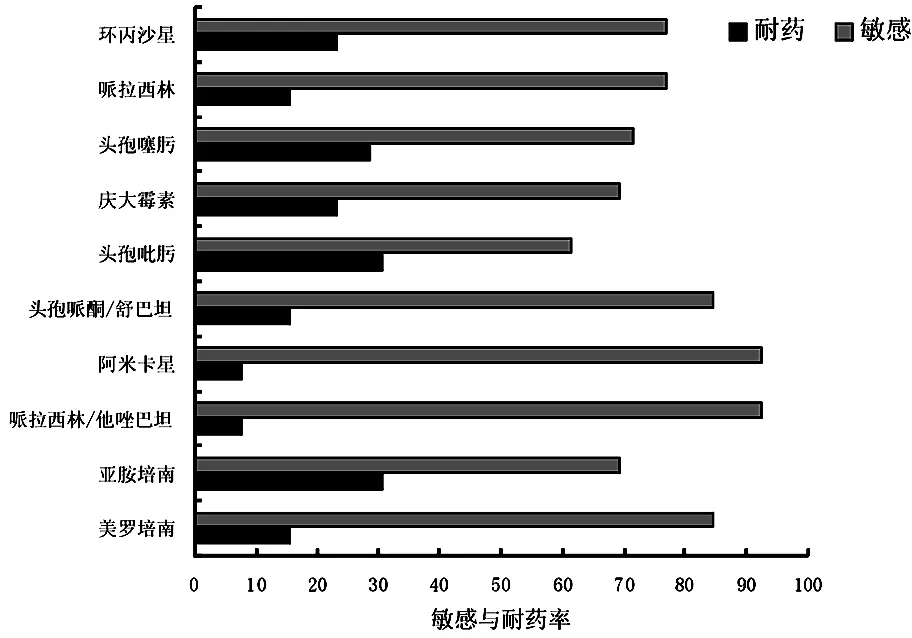
圖3 銅綠假單胞菌對抗生素的抗性和敏感率
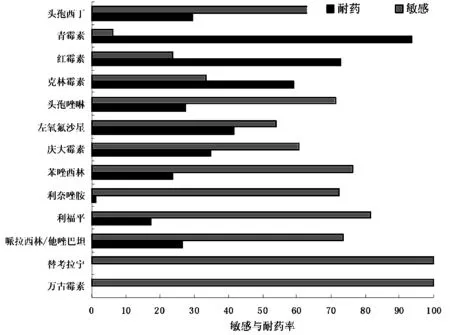
圖4 金黃色葡萄球菌對抗生素的抗性和敏感率
3 討論
細菌耐藥性產生是由于細菌自身耐藥性基因的改變與抗菌藥物不合理使用等共同影響[7,8]。從基因表型了解,產ESBLS細菌呈世界流行[9],大腸埃希菌雖然對β內酰胺類藥物沒有天然耐藥性,但可通過獲得性耐藥機制而產生超廣譜β內酰胺酶,還可通過質粒介導產生AmpC酶及通過主動外排系統等機制產生耐藥性[10]。由于地區的各種差異導致基因表型也呈現不同,中國某些地區是以CTX-M 型為主,目前學者普遍認為 CTX-M 型 ESBLs基因是通過轉座子從染色體轉移到質粒的,繼而通過質粒使耐藥性迅速傳播[11]。
細菌為保護自我生存而產生了細菌生物膜(bacterial biofilm),它是細菌利用自身分泌的含水聚合物質黏附成團,附著于固體物質表面的具有特殊微結構的細菌群落。這類細菌群體中有很大一部分細菌是體外敏感的,而在體內產生生物膜的細菌與浮游菌其生物學特性顯著不同,具有更強的環境適應能力,可抵抗細胞吞噬,逃避免疫殺傷,導致感染部位細菌不易被清除,這是臨床難治性感染的重要原因之一[12]。具有生物膜的細菌所處在的內層,是種緩慢生長的饑餓狀態 ,當使用抗菌藥物治療時,表層的細菌會被先殺死,而中層和深層細菌受影響較小,一旦藥物治療停止,中層和深層細菌會利用死亡菌為營養迅速的進行繁殖,可在很短的時間內恢復原有狀態。
2013-2016年,在我院臨床標本分離的細菌中,革蘭陰性桿菌(G-)的檢出率大于革蘭陽性球菌(G+),與程磊等人報道相似[13]。其中檢出率最高的革蘭陰性桿菌是肺炎克雷伯菌,革蘭陽性球菌是金黃色葡萄球菌,在非發酵菌中檢出率最高的是銅綠假單胞菌。大腸埃希菌中>60%菌株對青霉素類、頭孢菌素類以及環丙沙星、慶大霉素等其他抗菌藥物具有抗性,只對亞胺培南和美羅培南的保持高敏感性。80%的銅綠假單胞菌對頭孢哌酮/舒巴坦、哌拉西林和阿米卡星等常見抗菌藥物敏感。金黃色葡萄球菌除對利奈唑安、萬古霉素、替考拉寧保持較高敏感性外,青霉素,頭孢唑啉,慶大霉素,克林霉素,紅霉素和左氧氟沙星均呈現不同程度抗性。耐藥率較高的排名前五位抗菌藥物是諾氟沙星、氨芐西林、青霉素、克林霉素、復方新諾明。
2013-2016年監測數據顯示,我院細菌的耐藥性有上升趨勢,細菌耐藥率增加的可能原因是敏感細菌減少、耐藥細菌增加、耐藥細菌傳播增加。Jing和楊繼勇等報道顯示[14,15],嚴格限制使用抗菌藥物可導致細菌耐藥率下降,其原因可能是總體中藥物敏感細菌的分離數量上升導致非耐藥細菌數量下降所造成的。還可能是由于不同菌群之間選擇性壓力各異導致數量改變所造成的,而非耐藥變為敏感。所以,在預防細菌傳播,控制耐藥性細菌的不斷上升方面,需與此相關的人員共同嚴格依據藥敏試驗結果合理使用抗菌藥物。
[1]胡付品,朱德妹,汪 復,等.2013年中國CHINET細菌耐藥性監測[J].中國感染與化療雜志,2014,14(5):369.
[2]方 玲,凌 冬.2012-2014年度某院細菌耐藥監測結果分析[J].國際檢驗醫學雜,2016,37(1):94.
[3]黃秋紅,何秀娟.2012-2014年首都醫科大學昌平教學醫院抗菌藥物使用與細菌耐藥性分析[J].中國醫院用藥評價與分析2016,16(1):66.
[4]魏 瓊,對臨床微生物檢驗及細菌耐藥性的監測分析[J].中國衛生檢驗雜志,2016,26(12):1810.
[5]張任飛,潘 淑,馬瑜珊,等.抗菌藥物整治與病原菌耐藥趨勢變化相關性分析[J].國際檢驗醫學雜志,2016,37(1):31.
[6]尚 紅,王毓三,申子瑜.全國臨床檢驗操作規程[M].北京:人民衛生出版社,2015,3,629-646.
[7]林倍州,肖書念,卓 超,等.廣東2012年臨床常見細菌耐藥性監測分析[J].中國抗生素雜志,20l4,39(5):321.
[8]夏水樣,陳 杰.細耐藥性分子機制的研究進展[J].中國實驗診斷學,2010,14(11):1866.
[9]Wang L F,Li J L,Ma W H,et al.Drug resistance analysis of bacterial strains isolated from burn patients[J].Genetics and Molecular Research ,2014,13 (4):9727.
[10]王鼎盛,楊學軍,楊麗娟,等.我院2010-2014年抗菌藥物應用與細菌耐藥情況的相關性分析[J].中國藥房,2016,27 (14):1915-1918.
[11]徐小芳,王 蓉,葉顧萍,等.7178株細菌耐藥性監測[J].西北藥學雜志,2016,31(3):319.
[12]李建華,宋豐貴.細菌生物膜形成與細菌耐藥機制研究進展[J].中國新藥與臨床雜志,2008,27(1):70.
[13]程 磊,師紅彪.3095例痰標本細菌耐藥率分析[J].青海醫藥志,2015,45(8):65.
[14]Jing Tang,Li li Wang,Yu fei xi,et al.A three-year survey of the antimicrobial resistance of microorganisms at a Chinese hospital[J].Exp Ther Med,2016,11(3):731.
[15]楊繼勇,劉 杰,韓 黎.細菌耐藥現象多側面解讀與理解[J].中華醫院感染學雜志,2016,26(1):238.
1007-4287(2017)05-0855-03
2017-01-28)

