妊娠期糖尿病患者無保護改良產鉗助產術23例臨床研究
侯祎 鐘少平 劉霞 朱小玉
[摘要] 目的 觀察妊娠期糖尿病患者會陰無保護改良產鉗助產法對母兒臨床結局的影響。 方法 選取2014年10月~2016年9月于嘉興市婦幼保健院采用會陰無保護改良產鉗助產法終止妊娠的的23例妊娠期糖尿病產婦為研究組,取同期采用傳統產鉗接生法的23例妊娠期糖尿病產婦作為對照組,回顧性分析兩組臨床資料,比較兩組產婦新生兒窒息率,產婦產后出血、會陰Ⅱ度、Ⅲ度裂傷、產后抗生素使用率、產后尿儲留、產后l~2 d會陰水腫疼痛發生率、產后平均住院時間及住院費用等。 結果 兩組新生兒窒息率無明顯差異,兩組產婦會陰Ⅱ度、Ⅲ度裂傷、產后尿儲留及產后1~2 d會陰水腫疼痛發生率亦無明顯差異;但研究組產后出血、產后抗生素使用率、產后平均住院時間及住院費用均顯著少于對照組(P均<0.05)。 結論 會陰無保護改良產鉗助產法簡化了操作流程,但減少了妊娠期糖尿病母嬰并發癥,并有利于產后恢復,值得臨床推廣。
[關鍵詞] 妊娠期糖尿病;分娩;孕婦;新生兒
[中圖分類號] R719.6 [文獻標識碼] B [文章編號] 1673-9701(2017)12-0070-04
[Abstract] Objective To observe the effect of unprotected perineum improved forceps midwifery in pregnant women with gestational diabetes mellitus on the clinical outcomes of mothers and children. Methods 23 pregnant women with gestational diabetes mellitus treated with perineum unprotected and improved forceps midwifery to terminate pregnancy in Jiaxing Maternal and Child Health Hospital from October 1,2014 to September 30,2016 were chosen as study group.23 cases of gestational diabetes mellitus using the traditional force clamp method at the same period were chosen as control group. The clinical data of the two groups were retrospectively analyzed.The neonatal asphyxia rate,maternal postpartum hemorrhage,perineum degreeⅡand Ⅲlaceration, postpartum antibiotic use,postpartum urine retention, postpartum l-2 d perineal edema pain incidence,postprandial mean hospitalization time and hospitalization cost between the two groups were compared. Results There was no significant difference in the rates of asphyxia between the two groups.There was no significant difference in perineum degreeⅡand Ⅲlaceration,postpartum urine retention and postpartum 1-2 d perineal edema and pain incidence in the mothers between the two groups. But the postpartum hemorrhage, postpartum antibiotic use rate, postprandial mean hospitalization time and hospitalization cost in the study group were significantly less than those of the control group(all P<0.05). Conclusion The unprotected perineum improved forceps midwifery simplifies the operation process, but reduces the complications of gestational diabetes mellitus mothers and newborns, which is conducive to postpartum recovery and worthy of clinical promotion.
[Key words] Gestational diabetes mellitus; Childbirth; Pregnant women; Newborns
妊娠期糖尿病(gestational diabetes mellitus,GDM)臨床上較為常見,是導致孕產婦和圍生兒較高發病率和死亡率的原因之一[1-2]。研究發現孕婦體內血清游離脂肪酸異常可能參與了GDM的發生及影響母胎預后[3-5]。因此,在臨床上對妊娠期糖尿病我們盡量縮短試產時間,對于有產科母胎指征患者采用產鉗助產而積極終止妊娠。鑒于產鉗是造成會陰Ⅲ度、Ⅳ度裂傷的主要危險因素,同時可導致產后盆底功能障礙的發生[6-7],且產鉗使用不當會對新生兒導致頭皮損傷、顱骨骨折等嚴重損傷,甚至危及圍產兒生命[8-9]。目前臨床上部分醫院產鉗助產數呈現減少趨勢。但部分頭位難產、尤其是妊娠期糖尿病患者采用低位產鉗助產術能起到立竿見影效果。自2014年10月以來,對23例妊娠期糖尿病患者采取無保護改良產鉗助產術,我們發現母嬰臨床結局良好,現報道如下。
1 資料與方法
1.1 一般資料
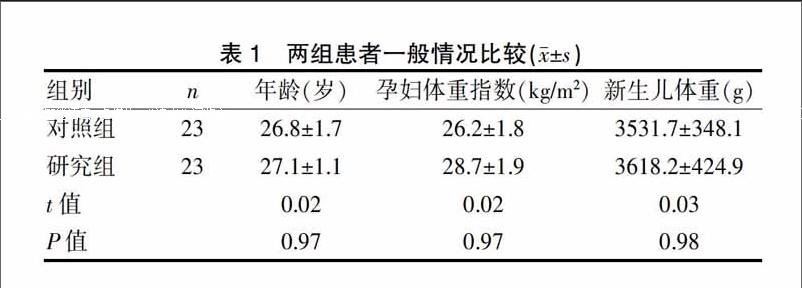
選擇嘉興市婦幼保健院2014年10月~2016年9月住院分娩并采用產鉗助產終止妊娠患者49例,入選標準為既往體健,否認高血壓、糖尿病、心臟病等病史,其中單純妊娠期糖尿病患者納入本研究。在49例患者中,3例患者既往1型糖尿病史被剔除在本研究之外。剩余46例患者采用隨機數字法分組,其中采用會陰無保護改良產鉗助產法終止妊娠的的23例產婦作為研究組,取同期采用傳統產鉗接生法的23例產婦作為對照組。兩組產婦的年齡、體重指數、新生兒體重等方面無統計學意義(均P>0.05),具有可比性。見表1。
1.2 方法
對于胎頭銜接經陰道充分試產患者,宮口開全,胎膜已破,胎先露已達S+3的患者,如母胎存在產鉗術適應證(產婦患有各種合并癥及并發癥,宮縮乏力,第二產程延長,胎兒宮內窘迫等)均行產鉗助產術。其中相應產鉗術助產指征比較如下:對照組產鉗助產手術指征為胎兒窘迫(11例,占47.83%)、繼發性宮縮乏力(10例,占43.47%)、第二產程延長(2例,占8.70%);研究組產鉗助產手術指征亦依次為胎兒窘迫(16例,占69.57%)、繼發性宮縮乏力(2例,占8.70%)、第二產程延長(2例,占8.70%)、孕婦合并內科并發癥(3例,占13.03%)。兩組患者在產鉗助產指征及相應構成比上均無明顯差異(均P>0.05)。
1.2.1 傳統產鉗接生 接受產鉗助產的患者術前評估是否能耐受產鉗助產術,胎先露已達S+3的患者,術前消毒手術區域,鋪無菌孔巾,術前常規導尿,宮縮時再次確認胎方位及先露高低均為S≤+3 cm,對于非枕前位需進行徒手糾正胎位至如為枕前位后進行助產;對于無法糾正的枕后位可直接行枕后位助產。行會陰神經阻滯后會陰側切,放置產鉗左、右葉,合攏鉗柄,檢查鉗葉位置及鉗葉與胎頭之間有無夾持組織,扣合鎖扣,向外、下牽引胎頭,當先露部拔露時,應逐漸將鉗柄向上旋轉使胎頭仰伸而娩出。當胎兒雙頂徑露出會陰口時按照產鉗放置的相反方向取出產鉗。
1.2.2 會陰無保護改良產鉗助產法 按照我院制定常規:術前一般不行麻醉,或行雙側會陰神經阻滯麻醉或局部浸潤麻醉,不行會陰側切或正中切開。常規導尿排空膀胱,再次行陰道檢查并確認胎兒處于枕前位,以右手中、食指及無名指為引導插入先露與陰道壁之間,左手采用執筆式握住左葉產鉗鉗柄,同時借助右手拇指的作用,順勢將產鉗鉗葉推進陰道直至胎頭左側,相應將胎兒前耳扣入產鉗鉗葉并放平左鉗;同法植入右葉產鉗,并正確扣合鎖扣順利;孕婦宮縮時囑產婦屏氣,術者向外牽引胎頭,期間無需保護會陰,當胎頭由+拉至+5 cm時,松開鎖扣,按放置產鉗的相反方向取出右葉產鉗,再取出左葉產鉗。后續仍需囑孕婦宮縮間歇期配合使用輕微腹壓娩出胎頭,在胎頭娩出過程中,術者需控制其速度。胎頭娩出后續接生要點按自然分娩完成。對于枕后位患者實施產鉗,則需在向外牽引胎頭過程中適當向上牽引。
1.3 觀察指標
比較兩組接受產鉗助產患者產后出血量、會陰Ⅱ度裂傷、會陰Ⅲ度裂傷及產后尿儲留,對兩組患者產后1~2 d會陰水腫疼痛情況、產后抗生素使用率、產后住院時間及住院費用等患者恢復評價指標進行比較;實施產鉗時,新生兒科醫師均現場參與搶救,胎兒娩出后經過保暖、呼吸道清理及氣囊加壓人工呼吸后,觀察新生兒青紫蒼白窒息、新生兒青紫窒息及新生兒死亡情況;比較兩組新生兒顱內出血及面部皮膚破損情況。
1.4 統計學方法
應用SPSS15.0軟件進行統計學處理,計量資料以均數±標準差(x±s)表示,組間比較采用配對t檢驗。計數資料以率或構成比表示,采用χ2檢驗。P<0.05為差異有統計學意義。
2 結果
2.1 兩組產后出血情況比較
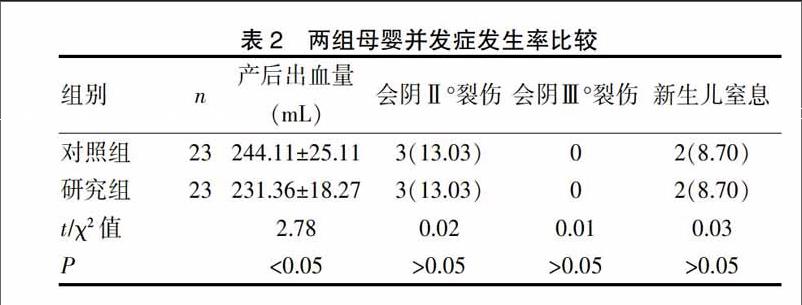
兩組產后出血量比較研究組明顯減少(P<0.05),兩組新生兒窒息率、會陰Ⅱ度裂傷、會陰Ⅲ度裂傷、產后尿儲留、產后1~2 d會陰水腫疼痛比較差異無統計學意義(均P>0.05)。見表2。
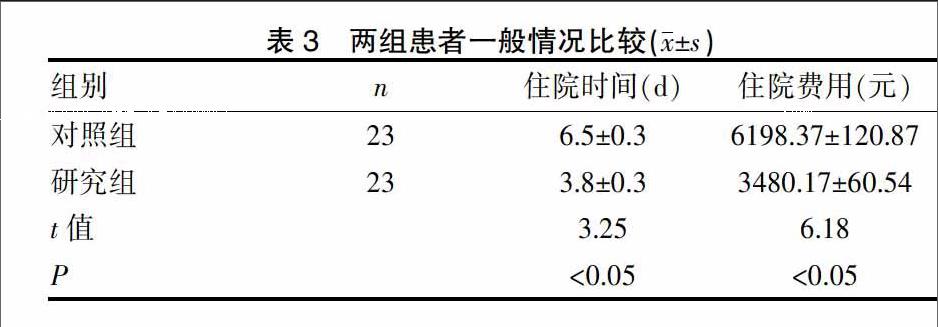
2.2 兩組產后抗生素使用率、產后住院時間及住院費用比較
對照組產后抗生素使用18例,使用率為78.26%,而研究組產鉗助產后僅5例使用抗生素,使用率為21.74%,研究組抗生素使用率低于對照組(P<0.05);研究組產后住院時間及住院費用依次為(3.8±0.3)d,住院費用(3480.17±60.54)元,研究組產后平均住院時間及住院費用均顯著少于對照組(均P<0.05)。見表3。
2.3 其他臨床轉歸
46產鉗施術全部成功,實施產鉗助產前,新生兒醫師常規到達產房進行新生兒搶救,胎兒娩出后經過保暖、呼吸道清理及氣囊加壓人工呼吸后,新生兒均未出現青紫窒息;無新生兒死亡,無新生兒顱內出血,但4例新生兒面部皮膚破損,其中對照組3例、研究組1例,均未達真皮,與患者及其家屬仔細溝通后、并對新生兒局部涂抹抗生素軟膏后2~3 d愈合。在所有產鉗助產患者中,產后尿潴留2例(對照組及研究組各1例),經持續導尿24~48 h后拔除尿管,2例患者小便均自解通暢。產后會陰水腫5例,其中對照組3例、占13.04%;研究組2例,占8.70%,兩組相比無明顯差異(P>0.05),會陰水腫患者常規經會陰硫酸鎂冷敷,并鼓勵患者術后6 h下床活動。所有患者術后3 d會陰均II/甲愈合并出院加強隨訪1周,無臨床陽性體征發現。
3 討論
隨著人們對剖宮產率危害性的認識,并受到圍產醫學工作者對分娩過程人工干預的減少,自然分娩越來越受到符合自然分娩條件孕產婦的喜愛[10-11]。但由于胎兒自然分娩過程中影響因素眾多,尤其是第二產程中胎頭受壓等情況的發生,胎心減速發生概率增加;胚泡著床后,隨著胎盤形成及不斷成熟,胎盤產生大量的雌、孕激素,由于雌、孕激素等作為一種升糖激素,它們均具備拮抗胰島素作用,反饋刺激導致母體胰腺β細胞增生,相應胰島素分泌增加,與非孕婦女相比、孕婦空腹血葡萄糖水平下降[12-14]。此外,由于受到母體對脂肪吸收能力增加,相應孕期母體血脂水平可出現生理性升高,從而滿足胎兒需要。妊娠中晚期,隨著胎兒所需能量增加,母體脂肪動員加速,但亦可導致孕婦血中游離脂肪酸濃度升高[2,15-17],且受到產程患者母體體力消耗,母體均不同程度的電解質及酸堿環境異常,部分胎兒表現為胎兒宮內缺氧,因此縮短胎兒的娩出時間,使胎兒盡快脫離缺氧環境,改善新生兒預后,產鉗助產在產程處理中起著重要作用[6]。當然對于胎頭較高、操作難度大、母兒損傷重的高、中位產鉗果斷應采用剖宮產替代,較高安全性的低位或出口產鉗術則提到了較高程度的認識[6-7]。
產道損傷是最常見的母體并發癥,常表現為會陰撕裂傷、陰道壁裂傷及宮頸裂傷,嚴重時可發生會陰Ⅲ度及以上裂傷。實施會陰側切術后會陰部裂傷除與會陰部保護與否有關,同時亦與助產時會陰切口大型、產鉗牽引時是否按產道軸方向牽引及牽引速度等有關。研究發現會陰切開組的會陰Ⅲ度或Ⅳ度裂傷發生率高于非會陰切開組,差異有統計學意義;因此認為會陰切開術能增加會陰Ⅲ度或Ⅳ度裂傷的發生,預防性使用會陰切開術或許值得我們重新審視[4,16-18]。WHO在正常分娩指導原則中強調要嚴格限制會陰側切的應用,并呼吁將會陰側切禁止常規應用于正常分娩中[19-20]。我們無保護接生不主張會陰側切,只有在產婦會陰彈性差、或會陰炎癥、水腫,或胎頭娩出時發生較嚴重的會陰裂傷的可能性較大,早產或胎兒窘迫,需盡快結束分娩的患者,在確保母嬰安全情況下行會陰切開。
針對妊娠期糖尿病獨特的病理生理改變,且臨床上亦需將妊娠期糖尿病試產時間控制在12 h,因此使得產鉗助產可能性加大。此外,妊娠期糖尿病患者術后易感染,減少會陰側切亦減少了妊娠期糖尿病患者產后感染風險。我院前期對妊娠期糖尿病患者開展無保護不側切產鉗助產技術,不增加產道裂傷的陰道助產,使產婦對陰道分娩更有信心,使衡量產科治療的剖宮產率和會陰側切的下降有了技術保障。同時在我們進一步實踐中亦發現,無保護無會陰側切條件下實施產鉗助產術亦取得了較好的臨床效果。在本次臨床研究中,我們發現無保護無會陰側切條件下實施產鉗助產術與傳統產鉗助產術兩組新生兒窒息率無明顯差異,兩組產婦會陰Ⅱ度、Ⅲ度裂傷、產后尿儲留及產后1~2 d會陰水腫疼痛發生率亦無明顯差異;且無保護無會陰側切條件下實施產鉗助產術能減少產婦產后出血、產后抗生素使用率,同時縮短產婦產后平均住院時間,降低相應患者住院費用,值得臨床推廣。
[參考文獻]
[1] 賀欣然,孫瑜,楊慧霞.羊膜腔注射和母體肌內注射糖皮質激素促胎肺成熟對糖尿病孕婦血糖影響的比較[J].中華圍產醫學雜志,2016,19(10):779-784.
[2] Zhang J,Yao J,Zhao Y,et al.Association between serum free fatty acids levels and gestational diabetes mellitus:A cross-sectional study[J]. Clin Lab,2017,63(1):15-20.
[3] Ruiz-Palacios M,Ruiz-Alcaraz AJ,Sanchez-Campillo M,et al.Role of insulin in placental transport of nutrients in gestational diabetes mellitus[J].Ann Nutr Metab,2017, 70(1):16-25.
[4] Chikazawa K,Ushijima J,Takagi K,et al.Site and incidence of birth canal lacerations from instrumental delivery with mediolateral episiotomy[J].Taiwan J Obstet Gynecol,2016,55(6):861-862.
[5] Goldenberg RL,McClure EM,Harrison MS,et al.Diabetes during pregnancy in low-and middle-income countries[J].Am J Perinatol,2016,33(13):1227-1235.
[6] Dietz HP.Obstetric Forceps:A species on the brink of extinction and forceps,simulation,and social media and simulation training for forceps-assisted vaginal delivery and rates of maternal perineal trauma[J].Obstet Gynecol,2016,128(6):1447-1448.
[7] Vale de Castro Monteiro M,Pereira GM,Aguiar RA,et al.Risk factors for severe obstetric perineal lacerations[J].Int Urogynecol J,2016,27(1):61-67.
[8] Hensel KL,Roane BM,Chaphekar AV,et al.PROMOTE study:Safety of osteopathic manipulative treatment during the third trimester by labor and delivery outcomes[J].J Am Osteopath Assoc,2016,116(11):698-703.
[9] Ampt AJ,de Vroome M,Ford JB.Perineal management techniques among midwives at five hospitals in New South Wales-a cross-sectional survey[J].Aust N Z J Obstet Gynaecol,2015,55(3):251-256.
[10] Kacvinska A,Drab M,Totka A,et al.The effect of prostaglandin induced labor and selected factors on the occurrence and extent of birth-canal injuries[J].Bratisl Lek Listy,2016,117(9):511-514.
[11] Li WH,Yang MJ,Wang PH,et al.Vaginal birth after cesarean section: 10 years of experience in a tertiary medical center in Taiwan[J].Taiwan J Obstet Gynecol,2016, 55(3):394-398.
[12] Ruiz-Palacios M,Ruiz-Alcaraz AJ,Sanchez-Campillo M,et al.Role of insulin in placental transport of nutrients in gestational diabetes mellitus[J].Ann Nutr Metab,2017, 70(1):16-25.
[13] Schliefsteiner C,Lang U,Wadsack C,et al.Maternal obesity modulates intracellular lipid turnover in the human term placenta[J].Int J Obes(Lond), 2017,41(2):317-323.
[14] Edu A,Teodorescu C,Dobjanschi CG,et al.Placenta changes in pregnancy with gestational diabetes[J].Rom J Morphol Embryol,2016,57(2):507-512.
[15] Hernandez TL,Van Pelt RE,Anderson MA,et al.Women with gestational diabetes mellitus randomized to a higher-complex carbohydrate/low-fat diet manifest lower adipose tissue insulin resistance,inflammation,glucose,and free fatty acids:A pilot study[J].Diabetes Care,2016, 39(1):39-42.
[16] 葉綠菊,江金香,葉程.早期糖脂代謝指標檢測對妊娠期糖尿病及新生兒結局的預測價值[J].中國現代醫生,2016,54(3):38-40.
[17] 韋東霞,林旭輝,谷欣.妊娠期湘督轟又病(GDM)人群血清中脂代謝與胰島素水平變化的相關性分析[J].中醫臨床研究,2016,8(30):36-37.
[18] 劉丹,王玥,李潤,等.孕早期血脂對妊娠期糖尿病影響的前瞻性研究[J].四川大學學報(醫學版),2016,47(1):64-67.
[19] Yamasato K,Kimata C,Huegel B,et al.Restricted episiotomy use and maternal and neonatal injuries:A retrospective cohort study[J].Arch Gynecol Obstet,2016,294(6):1189-1194.
[20] Dildy GA,Belfort MA,Clark SL.Obstetric Forceps:A species on the brink of extinction[J].Obstet Gynecol,2016, 128(3):436-439.
(收稿日期:2017-02-16)

