原發性甲狀旁腺功能亢進癥與甲狀腺疾病的關系探討
修 磊 姜 濤 傅月玥
(首都醫科大學附屬北京世紀壇醫院內分泌科,北京 100038)
· 臨床研究 ·
原發性甲狀旁腺功能亢進癥與甲狀腺疾病的關系探討
修 磊 姜 濤*傅月玥
(首都醫科大學附屬北京世紀壇醫院內分泌科,北京 100038)
目的 分析原發性甲狀旁腺功能亢進癥(primary hyperparathyroidism, PHPT)病人伴發甲狀腺病變的發病情況,探討PHPT與甲狀腺疾病的關系。方法 回顧分析84例PHPT病人資料,統計PHPT合并甲狀腺病變的詳細發病情況及PHPT對病人甲狀腺功能的影響,使用SPSS 統計軟件分析PHPT與甲狀腺疾病的相關性以及PHPT對病人甲狀腺功能的影響。結果 本組PHPT病例合并甲狀腺疾病主要為結節性甲狀腺腫(62/74),其中單發結節性甲狀腺腫25例(33.8%),多發結節為37例(50.0%),甲狀腺髄樣癌(medullary thyroid carcinoma, MTC)病人12例(16.2%)。PHPT病人總T4(total tetraiodothyronine, TT4)及游離T4(free tetraiodothyronine, FT4)濃度較正常成年人降低(P<0.05)。TT4及FT4均與甲狀旁腺激素(serum parathyroid hormone, PTH)濃度呈負相關(P<0.05)。結論 PHPT病人甲狀腺疾病高發,且TT4及FT4濃度較正常成年人降低,其原因可能與高PTH相關。
原發性甲狀旁腺功能亢進癥;甲狀腺結節;甲狀腺髓樣癌;甲狀旁腺激素
原發性甲狀旁腺功能亢進癥(primary hyperparathyroidism, PHPT)是第三大內分泌疾病[1-3]。它是以甲狀旁腺激素(parathyroid hormone,PTH)濃度升高和高鈣血癥為主要特征的疾病[4-5]。目前國內外有大量研究[2, 6-9]表明PHPT伴發甲狀腺疾病的發病率較高(17%~84%)。但病因目前尚不明確,且關于PHPT對病人甲狀腺功能影響的研究鮮有報道。本文通過研究PHPT病人甲狀腺疾病的發病情況,分析病人甲狀腺功能的特點,并探討影響甲狀腺功能的可能因素,從而了解原發性甲狀旁腺功能亢進伴發甲狀腺疾病的特點,探討原發性甲狀旁腺功能亢進伴發甲狀腺疾病的可能原因。
1 對象與方法
1.1 研究對象
2010年1月至2014年4月間首都醫科大學附屬北京世紀壇醫院收治的84例PHPT 病人。
1.2 納入與排除標準
納入標準:按照2009年美國臨床內分泌專家協會和內分泌外科協會(American Association of Clinical Endocrinologists/American Association of Endocrine Surgeons, AACE/AAES)規定的PHPT診斷標準篩選研究對象。(1)有反復性、活動性泌尿系結石;原因未明的骨質疏松,特別是X線示骨骼廣泛脫鈣、骨質疏松、骨纖維囊性改變;原因未明的惡心、嘔吐;無法解釋的神經精神癥狀,尤其伴有骨痛等;實驗室檢查有高鈣血癥(>2.6 mmol/L),低磷血癥(<0.8 mmol/L),伴或不伴血清堿性磷酸酶(alkaline phosphatase,ALP)升高,24 h尿鈣升高。(2)無癥狀者血鈣超過正常值0.25 mmol/L,或血PTH升高2倍以上。以上兩者均可診為PHPT。(3)經影像學檢查,如頸部B超、CT、MRI或99 mTc-MIBI證實甲狀旁腺腫瘤,定位診斷明確。排除標準:(1)因腎功能不全引起的繼發性甲狀旁腺功能亢進癥(secondary hyperparathyroidism,SHPT)病人;(2)合并多發性內分泌腺瘤病(multiple endocrine neoplasia,MEN)病人;(3)維生素D或惡性腫瘤引發的高鈣血癥病人;(4)代謝性骨病,包括骨質疏松癥、骨質軟化癥、骨性營養不良病人;(5)甲狀腺腫瘤;(6)家族性低尿鈣性高鈣血癥病人;(7)已知糖尿病或糖耐量異常病史。
1.3 研究方法
1.3.1 頸部超聲檢查
84例PHPT病人中有74例病人行頸部B超檢查,對甲狀腺、甲狀旁腺及頸部淋巴結進行檢查。圖像采集用荷蘭Philips公司生產的X MATRIX IU22彩色超聲診斷系統,探頭頻率7.5 MHz,由1名超聲學科醫師以視覺判斷方式對甲狀腺及甲狀旁腺進行定位,測量結節直徑、結節成分(如:實性、囊性、囊實性)及評估回聲反射性(如:低回聲、等回聲、高回聲),并對邊界規則性、鈣化、血流等進行評估。統計PHPT合并甲狀腺病變的發病情況。觀察PHPT病人甲狀腺病功能特點。所有病人均經手術病理證實,病理類型診斷明確。
1.3.2 實驗室檢查
收集84例 PHPT 病人的甲狀腺病理資料、病程、收縮壓、舒張壓、血甲狀旁腺激素(parathyroid hormone,PTH)、總T4(total tetraiodothyronine,TT4)、總T3(total triiodothyronine,TT3)、游離T4(free tetraiodothyronine,FT4)、游離T3(free triiodothyronine,FT3)、促甲狀腺激素(thyroid stimulating hormone,TSH)、甲狀腺過氧化物酶抗體(thyroid peroxidase antibody,TPOAb)、甲狀腺球蛋白抗體(thyroglobulin antibodies, TGAb)、血鈣、血磷、血清堿性磷酸酶(serum alkaline phosphatase,ALP)、空腹血糖(fasting plasma glucose,FPG)、血肌酐(creatinine,Cr)、血清鎂、膽固醇、三酰甘油、24 h尿鈣、24 h尿磷濃度,觀察PHPT病人甲狀腺功能特點,并分析PHPT病人甲狀腺功能與血鈣、血PTH等指標的相關性。同時本研究收集了同期于醫院體檢中心進行體檢的100例健康成年人的血清TT4、TT3、FT4、FT3、TSH、TPOAb、TGAb濃度作為對照進行分析。
1.4 統計學方法
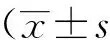
2 結果
2.1 一般情況
84例PHPT病人中,男性18 例、女性66 例,診斷年齡23~84歲,男女性別比1∶3.67,55歲以上女性60.1%。其中甲狀旁腺增生17例,甲狀旁腺腺瘤54例,甲狀旁腺癌13例,無多發內分泌腺瘤綜合征。84 例病人均無頸部放射治療史、放射線接觸史及可疑家族史。
2.2 甲狀腺形態學表現
74例PHPT病人行甲狀腺超聲檢查,本組PHPT病例合并甲狀腺疾病主要為結節性甲狀腺腫(62/74),其中單發結節25例(33.8%),多發結節37例(50.0%),同時伴有甲狀腺髄樣癌(medullary thyroid carcinoma, MTC)12例(16.2%)。所有病人均經手術病理證實,病理類型診斷明確。
2.3 實驗室檢查
2.3.1 PHPT病人甲狀腺功能特點
73例病人行甲狀腺功能檢查,與同期100例正常體檢者的血清各指標比較,TT4及FT4低于正常人,差異有統計學意義(P=0.045,0.020)。詳見表1。
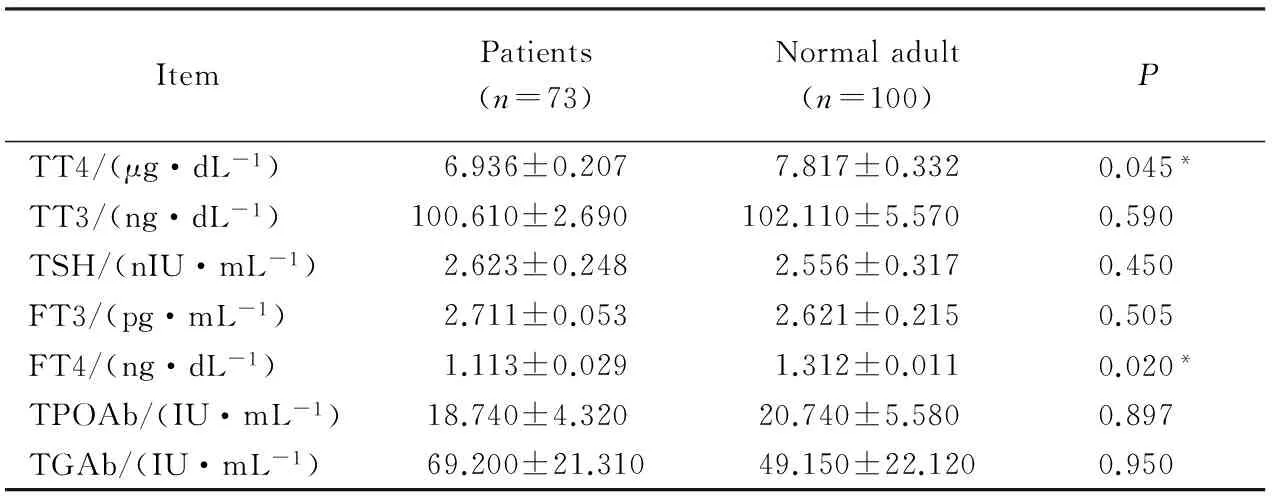
表1 甲狀腺功能檢查Tab. 1 Thyroid function tests
*P<0.05; TT4:total tetraiodothyronine;TT3:total triiodothyronine; TSH:thyroid stimulating hormone;FT3:free triiodothyronine;FT4:free tetraiodothyronine;TPOAb:thyroid peroxidase antibody; TGAb:thyroglobulin antibodies.#100 cases of normal adult thyroid function.
2.3.2 PHPT病人中低TT4、FT4與其他所有參數的相關性分析
用多元線性回歸方法分析PHPT病人TT4、FT4與病程、血清PTH、血清ALP、空腹血糖、血Cr、膽固醇、三酰甘油、血鎂、尿磷、尿鈣等參數的相關性。結果顯示:TT4與舒張壓呈正相關,與病程、PTH、ALP、Cr呈負相關;FT4與尿磷呈正相關,與病程、血PTH、ALP、Cr、尿鈣呈負相關。詳見表2。
2.3.3 并發MTC的PHPT特征分析
將病人按是否伴發MTC分為兩組,伴發MTC及不伴發MTC,結果如下:伴發MTC的PHPT病人較散發PHPT病人發病年齡小,血PTH、血鈣、血肌酐、ALP、24 h尿鈣、24 h尿磷濃度低,血磷濃度高,差異無統計學意義(P>0.05),詳見表3。
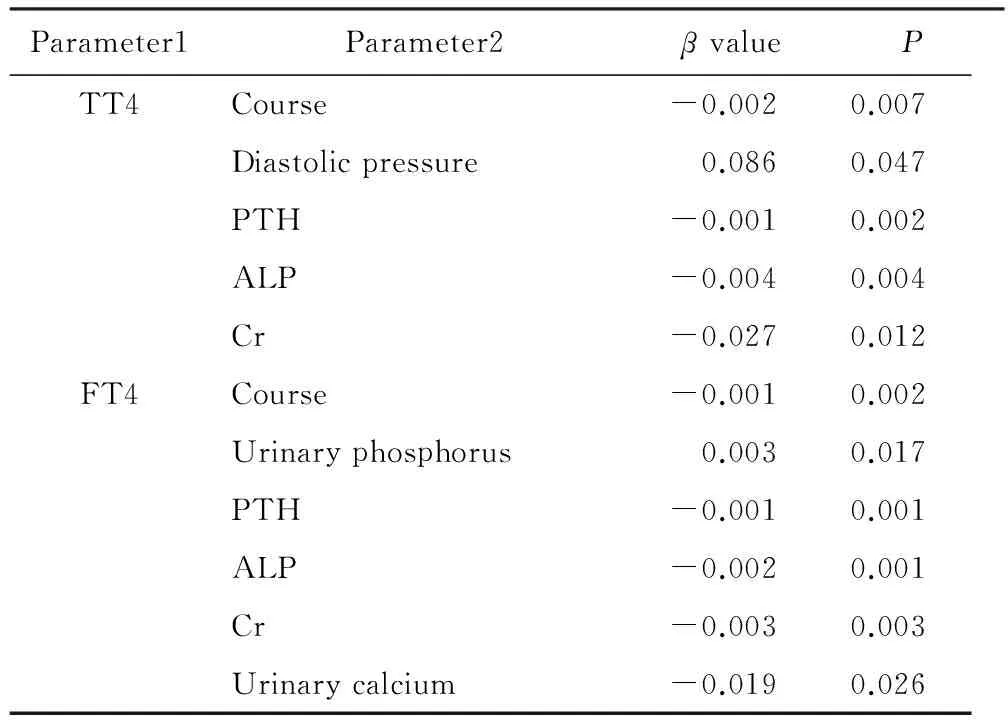
表2 低TT4、FT4與其他參數相關性Tab. 2 Low TT4, FT4 and other related parameters
P<0.01; TT4:total tetraiodothyronine;FT4:free tetraiodothyronine;PTH:parathyroid hormone;ALP:alkaline phosphatase;CRE:creatinine.
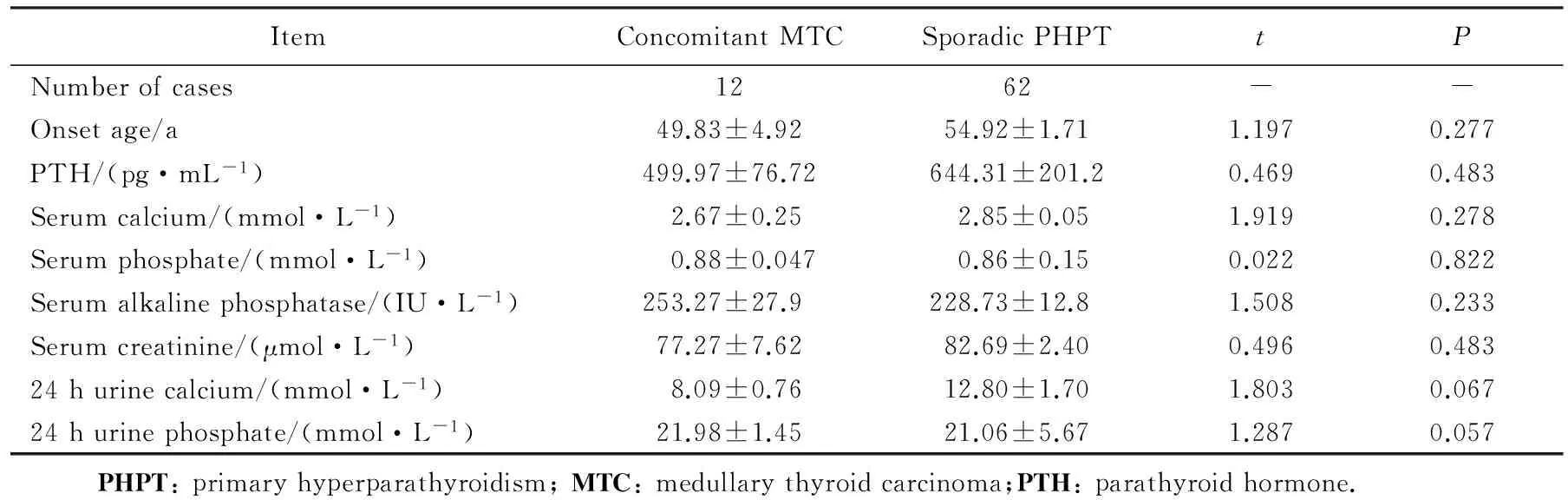
表3 PHPT伴發MTC病人的相關參數差異比較Tab. 3 Related parameters of PHPT patients with comorbid MTC
3 討論
本研究旨在評估PHPT伴發甲狀腺疾病的發生情況,并對PHPT病人的甲狀腺功能進行分析,試圖對PHPT與甲狀腺疾病的相關性進行分析。
本研究顯示幾乎所有的PHPT病人(99%)均患有甲狀腺疾病,其中84%為甲狀腺結節,16%為甲狀腺髓樣癌。PHPT與甲狀腺疾病如此高的伴發率引人關注。近年來,國內外大量研究[7-8, 10-12]顯示PHPT與甲狀腺疾病二者存在相關性。甲狀旁腺與甲狀腺解剖位置關系密切,此外,甲狀旁腺主細胞可分泌PTH升高血鈣,而甲狀腺C細胞可分泌降鈣素(calcitonin,CT)降低血鈣,二者協同1,25-(OH)2D3共同調節機體內血鈣濃度以及內環境的穩態。有學者[12]推測甲狀腺病變致C細胞分泌降鈣素增加,從而拮抗PTH的作用,進而刺激甲狀旁腺合成、分泌PTH增加,終致甲狀旁腺病變發生[12]。在本研究入組的84例病人中,PTH濃度升高,考慮本組病人PHPT與甲狀腺疾病如此高的伴發率可能與上述推測相關。也有學者[13]通過動物實驗證實升高1,25-(OH)2維生素D3的濃度可以刺激TSH的產生,認為這可能是PHPT致甲狀腺疾病的原因。本組病例TT4及FT4濃度降低,但TSH濃度并未發現異常升高,用上述原因無法解釋。
PHPT與甲狀腺髓樣癌具有遺傳相關性,二者在MEN Ⅱa中的伴發率可達到40%~80%[14-16]。目前關于甲狀旁腺腺瘤與甲狀腺癌的相關性研究有多種學說,有研究[17]認為是鈣作為致甲狀腺腫的因子作用于相關內分泌細胞,導致腫瘤的發生,還有研究[18]認為是甲狀腺及甲狀旁腺同時暴露于離子輻射導致二者并發腫瘤。但這些學說都不能很好地解釋PHPT與甲狀腺髓樣癌并發的原因。在多發性內分泌腺瘤病Ⅱa型中,PHPT與甲狀腺髓樣癌有明顯的遺傳學相關性,因此對于降鈣素及甲狀旁腺激素間是否存在簡單或復雜的反饋交互作用從而導致甲狀腺與甲狀旁腺疾病并發尚缺少相關的研究,PHPT伴發散發甲狀腺髓樣癌而不伴有其他基因相關的內分泌腺瘤病鮮有報道[19]。有研究[12]顯示各種原因所致的慢性高鈣血癥會促進甲狀腺C細胞的增生,而C細胞的增生可能是發生甲狀腺髓樣癌的癌前病變。那么PHPT所致高鈣血癥很可能就促進了甲狀腺C細胞的增生,從而使甲狀腺髓樣癌的發生率明顯增加。然而是否高鈣血癥被抑制后可以減少甲狀腺C細胞的增生,從而減少甲狀腺髓樣癌的發生我們不得而知。
本研究共有74例PHPT病人行甲狀腺超聲檢查,發現并發MTC的病人12例,本組所有PHPT病人均否認家族中有同時罹患MTC、嗜鉻細胞瘤(pheochromocytoma,PHEO)和HPT的病人,所以根據國際突變協會定義的MEN Ⅱa的診斷標準,該12例PHPT合并MTC病人不符合MEN Ⅱa相關性PHPT的診斷。但是由于MTC是一種罕見疾病,在一般人群中的發病率極低,僅占甲狀腺癌的4%~8%。而本組資料74例PHPT病人中發現12例伴發MTC,比例高達19.7%,說明本組PHPT病人同時患有MTC絕非偶然,并且該12例病人均未進一步完善其他內分泌腺體的相關檢查,故不能完全排除患有MEN Ⅱa相關性PHPT的可能。研究[20]報道,MEN相關性PHPT與散發病例相比,在發病年齡、臨床表現嚴重程度、合并癥、病理類型等方面存在差異。將12例合并MTC的PHPT病人與62例散發性PHPT病人進行臨床相關參數及臨床表現的比較分析,結果顯示:雖然兩組之間相關參數差異無統計學意義,但是與散發PHPT病人相比,伴有MTC的PHPT病人具有與MTC相關性PHPT相似的特性,作為內分泌科及外科臨床醫師應提高對MEN臨床罕見疾病的全面認知,增強對PHPT特別是具有上述特點的病人可能患有MEN的警惕性。
此外,本組資料顯示PHPT病人的TT4和FT4較正常成人明顯降低,并且二者與血PTH、血鈣濃度密切相關,并且隨著血PTH和血鈣濃度逐漸升高呈顯著降低趨勢,而血PTH和血鈣是影響病情嚴重程度的兩個重要指標。通過病理學及血清學檢查結果說明,PHPT病人病變惡性程度越高、病情程度越重,越容易出現TT4、FT4低代謝狀態,說明TT4及FT4濃度具有提示臨床PHPT病人病情嚴重程度的作用,也證實了PHPT病人臨床上同時存在低T4綜合征的可能。臨床上可通過對甲狀腺功能的監測,間接對病人病情程度、進展程度進行大致的評估和推測。
本研究表明,PHPT并發甲狀腺疾病較常見,其TT4及FT4濃度較正常成年人降低,其原因可能與高PTH濃度相關。在PHPT的診治中不能忽視甲狀腺疾病的并存問題。在PHPT術前對甲狀腺進行評估對于減少頸部二次探查的風險是很有必要的。在甲狀旁腺功能亢進癥剛發現時就對甲狀腺進行篩查對于及時發現甲狀腺惡性腫瘤并進行處理意義重大。
[1] Polyzos S A, Anastasilakis A D, Iakovou I P, et al. Primary hyperparathyroidism and incidental multifocal metastatic papillary thyroid carcinoma in a man[J]. Arq Bras Endocrinol Metabol,2010, 54(6): 578-582.
[2] Kosem M, Algun E, Kotan C, et al. Coexistent thyroid pathologies and high rate of papillary cancer in patients with primary hyperparathyroidism: controversies about minimal invasive parathyroid surgery[J]. Acta Chir Belg,2004, 104(5): 568-571.
[3] Marcocci C, Saponaro F. Epidemiology, pathogenesis of primary hyperparathyroidism: Current data[J]. Ann Endocrinol (Paris),2015, 76(2): 113-115.
[4] Adler J T, Chen H, Schaefer S, et al. Does routine use of ultrasound result in additional thyroid procedures in patients with primary hyperparathyroidism? [J].J Am Coll Surg,2010, 211(4): 536-539.
[5] Khan A A, Hanley D A, Rizzoli R, et al. Primary hyperparathyroidism: review and recommendations on evaluation, diagnosis, and management. A Canadian and international consensus[J]. Osteoporos Int,2017, 28(1): 1-19.
[6] Gates J D, Benavides L C, Shriver C D, et al. Preoperative thyroid ultrasound in all patients undergoing parathyroidectomy? [J]. J Surg Res,2009, 155(2): 254-260.
[7] Arciero C A, Shiue Z S, Gates J D, et al. Preoperative thyroid ultrasound is indicated in patients undergoing parathyroidectomy for primary hyperparathyroidism[J]. J Cancer,2012, 3: 1-6.
[8] Cuhaci N, Ozdemir D, Polat B, et al. Concomitant thyroid lesions in patients with primary hyperparathyroidism[J]. Asian J Surg, 2016. Jan 10, pii: S1015-9584(15)00143-8. doi: 10.1016/j.asjsur.2015.10.006.
[9] Bentrem D J, Angelos P, Talamonti MS, et al. Is preoperative investigation of the thyroid justified in patients undergoing parathyroidectomy for hyperparathyroidism? [J].Thyroid,2002, 12(12): 1109-1112.
[10]Lee K A, Jin H Y, Baek H S, et al. Importance of careful Tc-MIBI interpretation in patients with thyroid cancer and primary hyperparathyroidism[J]. Korean J Intern Med, 2015, 30(4): 556-557.
[11]Yin X, Hu L, Wang X. Effects of thyroid cystectomy for primary hyperparathyroidism on immune function[J]. Pak J Med Sci,2016, 32(1): 215-220.
[12]Spanheimer P M, Weigel R J. Management of patients with primary hyperparathyroidism and concurrent thyroid disease: an evolving field[J]. Ann Surg Oncol,2012, 19(5): 1428-1429.
[13]Lindeman B M, Pesce C E, Tsai H L, et al. Lower vitamin D levels in surgical hyperparathyroidism versus thyroid patients[J]. Am Surg,2014, 80(5): 505-510.
[14]Moley J F, Skinner M, Gillanders W E, et al. Management of the parathyroid glands during preventive thyroidectomy in patients with multiple endocrine neoplasia type 2[J]. Ann Surg, 2015, 262(4): 641-646.
[15]于軍霞, 歐陽兆強,張霞,等.甲狀旁腺腺瘤并原發性甲狀旁腺功能亢進癥臨床特點及誤診原因分析[J].臨床誤診誤治,2015,28(11):21-25.
[16]郭靜霞, 任巧華,王欣,等.原發性甲狀旁腺功能亢進癥37例診治分析[J].臨床誤診誤治,2014,27(4):32-34.
[17]Colombo C, Verga U, Mian C, et al. Comparison of calcium and pentagastrin tests for the diagnosis and follow-up of medullary thyroid cancer[J]. J Clin Endocrinol Metab, 2012, 97(3): 905-913.
[18]Maia A L, Siqueira D R, Kulcsar M A, et al. Diagnosis, treatment, and follow-up of medullary thyroid carcinoma: recommendations by the Thyroid Department of the Brazilian Society of Endocrinology and Metabolism[J]. Arq Bras Endocrinol Metabol,2014, 58(7): 667-700.
[19]Livolsi V A, Feind C R. Incidental medullary thyroid carcinoma in sporadic hyperparathyroidism. An expansion of the concept of C-cell hyperplasia[J]. Am J Clin Pathol,1979, 71(5): 595-599.
[20]Machens A, Dralle H. Multiple endocrine neoplasia type 2: achievements and current challenges[J]. Clinics (Sao Paulo),2012, 67 Suppl 1: 113-118.
編輯 陳瑞芳
Analysis of relationship between primary hyperparathyroidism and thyroid diseases
Xiu Lei, Jiang Tao*, Fu Yueyue
(DepartmentofEndocrinology,BeijingShijitanHospital,CapitalMedicalUniversity,Beijing100038,China)
Objective In order to investigate the occurrence of thyroid diseases in primary hyperparathyroidism (PHPT), and analyze the relationship between them. Methods We collected 84 admission cases which were diagnosed as PHPT from 2010 to 2014 in Beijing Shijitan Hospital of the Capital Medical University. Then we analyzed the morbidity of concomitant thyroid diseases and thyroid function. Results Totally 84 cases were diagnosed as PHPT both by surgical and pathological diagnosis. The largest thyroid disease was nodular goiter (62/74),which included 25 single thyroid nodule (33.8%),37 multiple thyroid nodules (50.0%). Besides, 12 cases accompanied medullary thyroid carcinoma (16.2%). Patients with PHPT had low level of total tetraiodothyronine (TT4) and free tetraiodothyronine (FT4)(P<0.05). TT4 and FT4 negatively correlated with serum parathyroid hormone (PTH) (P<0.05). Conclusion Concomitant thyroid diseases in patients with PHPT are arresting. Patients with PHPT have low level of TT4 and FT4, which may be closely related to PTH. We recommend the routine use of ultrasound in patients with PHPT to detect any concomitant thyroid diseases and thus determine the best surgical strategy.
primary hyperparathyroidism(PTH);thyroid nodule;medullary thyroid carcinoma(MTC);parathyroid hormone(PTH)
中國鐵路總公司科技研究開發計劃課題(J2016Z029)。This study was supported by Scientific and Technological Research and Development Plan of China Railway Corporation (J2016Z029).
時間:2017-06-09 17∶50 網絡出版地址:http://kns.cnki.net/kcms/detail/11.3662.r.20170609.1750.050.html
10.3969/j.issn.1006-7795.2017.03.022]
R582+.1;R581.3
2016-10-14)
*Corresponding author, E-mail:jiangtao960@126.com

