Ⅰ型和Ⅱ型乳頭狀腎細(xì)胞癌的影像學(xué)表現(xiàn)及其差異
戴辰晨 丁玉芹 曹穎麗 周建軍△
(1復(fù)旦大學(xué)附屬中山醫(yī)院放射科 上海 200032; 2上海市影像醫(yī)學(xué)研究所 上海 200032;3復(fù)旦大學(xué)上海醫(yī)學(xué)院影像醫(yī)學(xué)系 上海 200032)
Ⅰ型和Ⅱ型乳頭狀腎細(xì)胞癌的影像學(xué)表現(xiàn)及其差異
戴辰晨1,2,3丁玉芹1,2,3曹穎麗1,2,3周建軍1,2,3△
(1復(fù)旦大學(xué)附屬中山醫(yī)院放射科 上海 200032;2上海市影像醫(yī)學(xué)研究所 上海 200032;3復(fù)旦大學(xué)上海醫(yī)學(xué)院影像醫(yī)學(xué)系 上海 200032)
目的 探討Ⅰ型和Ⅱ型乳頭狀腎細(xì)胞癌(papillary renal cell carcinoma,PRCC)的影像學(xué)表現(xiàn)及其差異。 方法 回顧性分析經(jīng)手術(shù)病理證實(shí)的47例PRCC患者資料,其中Ⅰ型21個(gè)病灶,Ⅱ型27個(gè)病灶(1例患者左腎含2個(gè)病灶)。所有患者術(shù)前均行腎臟CT或MRI平掃及動(dòng)態(tài)增強(qiáng)檢查。對(duì)PRCC的形態(tài)學(xué)特征、腫瘤外侵征象、增強(qiáng)CT表現(xiàn)進(jìn)行定性和定量分析。采用獨(dú)立樣本t檢驗(yàn)對(duì)病灶最大徑、三期CT值及皮髓交界期△CT、實(shí)質(zhì)期△CT進(jìn)行比較,采用Pearsonχ2檢驗(yàn)或Fisher確切概率法對(duì)分類變量進(jìn)行比較。結(jié)果 一般形態(tài)學(xué)上,Ⅱ型PRCC平均最大徑大于Ⅰ型(t=-2.604,P=0.013),密度/信號(hào)更不均勻(χ2=14.928,P=0.000),更易出現(xiàn)囊變或壞死(χ2=5.598,P=0.018),且程度更明顯(χ2=4.769,P=0.029);在CT圖像上,兩型之間出血和鈣化征象的差異均無(wú)統(tǒng)計(jì)學(xué)意義。分別有66.7%Ⅱ型PRCC和23.8%Ⅰ型PRCC出現(xiàn)乳頭結(jié)節(jié),兩型之間的差異有顯著統(tǒng)計(jì)學(xué)意義(χ2=8.694,P=0.003)。在腫瘤外侵表現(xiàn)方面,除邊界征象外,Ⅱ型較Ⅰ型PRCC更易發(fā)生腎周脂肪侵犯、腎竇侵犯及轉(zhuǎn)移(P<0.05)。在增強(qiáng)CT表現(xiàn)方面,兩型在皮髓交界期CT值、皮髓交界期△CT的差異均有統(tǒng)計(jì)學(xué)意義(t=-2.674,P=0.012;t= -3.109,P=0.005),而在平掃期CT值、實(shí)質(zhì)期CT值、實(shí)質(zhì)期△CT上的差異均無(wú)統(tǒng)計(jì)學(xué)意義。結(jié)論 Ⅰ型和Ⅱ型PRCC在形態(tài)學(xué)特征、腫瘤外侵征象及強(qiáng)化程度上有一定差異,部分Ⅱ型腫瘤具有侵襲性生物學(xué)行為,預(yù)后更差。
腎腫瘤; 乳頭狀腎細(xì)胞癌; 鑒別診斷; 斷層攝影術(shù),X線計(jì)算機(jī)
腎腫瘤發(fā)病率逐年提高,大多數(shù)為腎透明細(xì)胞癌,文獻(xiàn)報(bào)道較多,相關(guān)研究較為深入。乳頭狀腎細(xì)胞癌(papillary renal cell carcinoma,PRCC)是腎細(xì)胞癌的一種少見亞型,約占全部腎細(xì)胞癌的10%~15%。傳統(tǒng)觀念認(rèn)為PRCC是預(yù)后較好的低度惡性腫瘤,隨著臨床病例不斷積累和分子基因的逐步進(jìn)展,對(duì)PRCC的認(rèn)識(shí)逐步加深,尤其是在病理學(xué)將PRCC分成Ⅰ型和Ⅱ型后,對(duì)相關(guān)影像學(xué)表現(xiàn)的認(rèn)識(shí)得到進(jìn)一步深化。目前鮮有國(guó)內(nèi)文獻(xiàn)報(bào)道兩型之間的鑒別診斷,且已知文獻(xiàn)的病例數(shù)有限[1-2]。本文回顧性分析21個(gè)Ⅰ型和27個(gè)Ⅱ型PRCC病灶的影像學(xué)資料,重點(diǎn)探討兩型PRCC的影像學(xué)表現(xiàn)及其差異,為術(shù)前鑒別診斷和預(yù)后分析提供臨床參考信息。
資 料 和 方 法
患者資料 回顧性分析復(fù)旦大學(xué)附屬中山醫(yī)院2009年7月至2016年6月期間,經(jīng)手術(shù)病理證實(shí)、PACS系統(tǒng)有CT或MRI圖像的47例PRCC患者資料,共計(jì)48個(gè)病灶(其中1例患者有2個(gè)病灶)。左腎27個(gè),右腎21個(gè)。男性36例,女性11例,年齡31~79歲,平均年齡(58.3±12.3)歲。檢查前所有患者均簽署知情同意書。
檢查方法 30例患者行CT平掃加增強(qiáng)檢查,11例患者行MRI平掃加增強(qiáng)檢查,6例患者同時(shí)行CT、MRI平掃加增強(qiáng)檢查。 CT掃描方案:常規(guī)平掃后,采用雙筒高壓注射器經(jīng)肘靜脈注射對(duì)比劑碘普胺(濃度為370 mg/mL,劑量為1.5 mL/kg,注射流率為3 mL/s),分別在開始注射對(duì)比劑后25~30 s及80~90 s行腎臟皮髓交界期、實(shí)質(zhì)期掃描。MRI掃描序列包括FSE T2WI和屏氣容積內(nèi)插法抑脂T1WI平掃加增強(qiáng),對(duì)比劑為Gd-DTPA (計(jì)量為0.1 mmol/kg,注射流率2 mL/s),動(dòng)脈期、實(shí)質(zhì)期掃描時(shí)間與CT掃描相仿。
圖像分析 由兩名放射科醫(yī)師對(duì)病灶最大徑、囊變或壞死、出血、鈣化、乳頭結(jié)節(jié)、均勻性、邊界、腎周侵犯、腎竇侵犯、轉(zhuǎn)移(靜脈瘤栓、淋巴結(jié)及遠(yuǎn)處臟器轉(zhuǎn)移)等征象及增強(qiáng)CT,三期CT值及皮髓交界期△CT、實(shí)質(zhì)期△CT進(jìn)行統(tǒng)計(jì)和分析。一旦發(fā)現(xiàn)乳頭結(jié)節(jié),則定義此病灶含有乳頭結(jié)節(jié)。由于MRI對(duì)出血評(píng)估受到出血時(shí)間影響且對(duì)鈣化的顯示有一定局限性,本研究?jī)H討論其在CT圖像上的表現(xiàn)。所有病例均與病理結(jié)果對(duì)照分析。兩位醫(yī)師意見不一致時(shí)協(xié)商達(dá)成一致意見。ROI (region of interest)置于病灶實(shí)質(zhì)部分強(qiáng)化最明顯的區(qū)域,避開鈣化、囊變及壞死區(qū)等區(qū)域,ROI在動(dòng)態(tài)增強(qiáng)前后各期取相同的大小及位置,以保證所測(cè)值的可比性。皮髓交界期△CT=CT皮髓交界期-CT平掃;實(shí)質(zhì)期△CT=CT實(shí)質(zhì)期-CT平掃。
統(tǒng)計(jì)學(xué)方法 采用SPSS 20.0對(duì)患者臨床特征及病灶CT、MRI表現(xiàn)進(jìn)行統(tǒng)計(jì)分析,連續(xù)變量根據(jù)正態(tài)性檢驗(yàn)及方差齊性檢驗(yàn)結(jié)果,若符合正態(tài)分布,采用兩獨(dú)立樣本t檢驗(yàn),分類變量采用Pearsonχ2檢驗(yàn)或Fisher確切概率法進(jìn)行檢驗(yàn);所有檢驗(yàn)均為雙側(cè)檢驗(yàn),P<0.05為差異有統(tǒng)計(jì)學(xué)意義。
結(jié) 果
臨床資料 Ⅰ型PRCC患者平均年齡(58.5±12.0)歲,男女比例為18∶3;Ⅱ型平均年齡(54.7±12.5)歲,男女比例為20∶7;Ⅰ型和Ⅱ型腫瘤平均最大徑分別為(2.7±1.3)cm和(4.3±2.8 )cm,差異有統(tǒng)計(jì)學(xué)意義(t=-2.604,P=0.013)。因體檢發(fā)現(xiàn)Ⅰ型16個(gè),Ⅱ型有20個(gè),其他均因出現(xiàn)臨床癥狀就診時(shí)被發(fā)現(xiàn),兩者之間差異無(wú)統(tǒng)計(jì)學(xué)意義(P>0.05)。此外,6個(gè)出現(xiàn)轉(zhuǎn)移病例均為Ⅱ型,2個(gè)經(jīng)病理證實(shí)出現(xiàn)脈管浸潤(rùn)和腎門淋巴結(jié)轉(zhuǎn)移,3個(gè)分別出現(xiàn)肺、肝臟、骶骨轉(zhuǎn)移同時(shí)伴有淋巴結(jié)轉(zhuǎn)移,1個(gè)同時(shí)出現(xiàn)了腎靜脈、下腔靜脈血栓及頭顱轉(zhuǎn)移。
一般形態(tài)學(xué)及腫瘤外侵征象分析 Ⅰ型21個(gè),Ⅱ型27個(gè)。10個(gè)Ⅰ型PRCC (47.6%)密度或信號(hào)不均勻(圖1F),6個(gè)病灶內(nèi)囊變或壞死(28.5%),其中明顯囊變或壞死2個(gè)。26個(gè)Ⅱ型PRCC (96.3%)密度或信號(hào)不均勻,17個(gè)囊變或壞死(63.0%),其中明顯囊變或壞死10個(gè)(圖1B、1E)。17個(gè)Ⅰ型和19個(gè)Ⅱ型PRCC的CT圖像顯示,Ⅰ型病灶出血和鈣化的發(fā)生率為23.5% (4/17)和5.9% (1/17),Ⅱ型病灶出血和鈣化的發(fā)生率分別為36.9% (7/19)和21.1% (4/19)(圖1B)。5個(gè)Ⅰ型(23.8%)和18個(gè)Ⅱ型(66.7%) PRCC含有乳頭結(jié)節(jié)(圖1C、1D、1E、1H)。Ⅰ型病灶邊界均較清晰,1個(gè)(4.8%)出現(xiàn)腎周侵犯,未發(fā)生腎竇侵犯及轉(zhuǎn)移。Ⅱ型病灶中4個(gè)(14.9%)邊界模糊,12個(gè)(44.4%)出現(xiàn)腎周侵犯,6個(gè)(22.2%)轉(zhuǎn)移病灶均發(fā)生腎竇侵犯(圖1A)。兩型之間在病灶的囊變或壞死、乳頭結(jié)節(jié)、不均勻性及發(fā)生腎周侵犯、腎竇侵犯、轉(zhuǎn)移等方面的差異有統(tǒng)計(jì)學(xué)意義,余征象差異無(wú)統(tǒng)計(jì)學(xué)意義(表1、2)。

表1 Ⅰ型和Ⅱ型PRCC的一般形態(tài)學(xué)特征比較
(1)The former showed the number of cystic degeneration or necrosis and the latter showed the number of obvious cystic degeneration or necrosis.(2)Only counted the number of lesions in CT.

表2 Ⅰ型和Ⅱ型PRCC的腫瘤外侵征象比較
增強(qiáng)CT表現(xiàn) 除3個(gè)明顯出血病灶影響測(cè)量,CT平掃期PRCC平均CT 值為(34.8±8.6) HU,其中Ⅰ型為(33.2±9.6) HU,Ⅱ型為(36.0±7.8)HU,兩型之間差異無(wú)統(tǒng)計(jì)學(xué)意義;皮髓交界期和實(shí)質(zhì)期平均CT 值分別為(58.9±22.6) HU和(67.2±23.1) HU,其中Ⅰ型分別為(47.7±13.8) HU和( 61.4±15.7) HU;Ⅱ型分別為(67.2±24.5) HU和(71.5±26.9) HU,兩型之間在皮髓交界期CT值及△CT的差異有顯著統(tǒng)計(jì)學(xué)意義(t=-2.674,P=0.012;t=-3.109,P=0.005),在平掃期、實(shí)質(zhì)期CT值及△CT差異無(wú)統(tǒng)計(jì)學(xué)意義(表3,圖1G、1H、1I)。
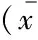
表3 Ⅰ型及Ⅱ型PRCC的CT平掃、增強(qiáng)及強(qiáng)化程度的比較
△C=Corticomedullary attenuation-Unenhanced attenuation;△N=Nephrographic attenuation-Unenhanced attenuation

A:Type Ⅱ PRCC,the tumor might extended into central region as well as perirenal space with indistinct margins,and there were also tumor thrombus in right renal vein and lymph node metastasis pathologically.B:Type Ⅱ PRCC,tumor density was heterogeneous with obvious cystic degeneration or necrosis,there was spot calcification (arrow) in the center of the lesions.C-E and H:Different performance of papillary nodule.C:Type Ⅰ PRCC,multiple spot-like enhancing foci (arrow).D:Type Ⅱ PRCC,single,large papillary nodule (arrow).E:Type Ⅱ PRCC,multiple papillary nodules around within the lesion (arrow).F:Type Ⅰ PRCC,homogeneous,showed mild enhancement on artery phase in MR.G and I:Type Ⅱ PRCC,the tumor demonstrated high-attenuation on plain CT scan (G) and obvious enhancement on venous phase,whose density was close to the renal parenchyma.H:Type Ⅱ PRCC,single,small papillary nodule (arrow).
圖1 Ⅰ型及Ⅱ型PRCC的影像學(xué)特點(diǎn)
Fig 1 Imaging features of type Ⅰ and type Ⅱ PRCC
討 論
概述 PRCC 預(yù)后與腫瘤的分型密切相關(guān)[3]。Ⅰ型PRCC核分級(jí)較低,CK7、MUC1、TOP2α多陽(yáng)性[4],以染色體倍增為特征[5],包括7號(hào)、17號(hào)染色體等,同時(shí)伴有Y 染色體缺失,主要和MET基因突變有關(guān)[6];Ⅱ型PRCC核分級(jí)較高,AgNOR、MYC、Ki-67多為陽(yáng)性,染色體畸形,基因突變復(fù)雜多樣。隨著對(duì)PRCC分子基因的深入研究,Linehan等[6]指出 CDKN2A、CIMP基因突變與 Ⅱ型PRCC不良預(yù)后息息相關(guān);即使PRCC轉(zhuǎn)移發(fā)生率較腎透明細(xì)胞癌低,但對(duì)于進(jìn)展期PRCC,靶向藥物的治療療效明顯低于腎透明細(xì)胞癌[7]。本組中6個(gè)發(fā)生轉(zhuǎn)移的病例均為Ⅱ型,平均最大徑為9.2 cm (6.4~15.6 cm),稍大于Egbert[8]等報(bào)道的平均大小7.2 cm。Yamada等[9]研究報(bào)道部分II型PRCC有向腎竇生長(zhǎng)趨勢(shì)。本組發(fā)生轉(zhuǎn)移的病灶均發(fā)生不同程度腎竇侵犯,其中4個(gè)病灶邊界模糊,與正常腎實(shí)質(zhì)分界不清(圖1A),說明發(fā)生腎竇侵犯和邊界模糊的腫瘤高度提示Ⅱ型PRCC,符合其高侵襲性特點(diǎn)。
一般形態(tài)學(xué)差異 (1)腫瘤大小:本組中Ⅰ型PRCC多較Ⅱ型小,71.4% (15/21) Ⅰ型腫瘤≤3 cm,Ⅱ型僅占40.7%,與Yamada等[9]報(bào)道相仿,這可能與Ⅱ型腫瘤生長(zhǎng)更快,發(fā)現(xiàn)時(shí)腫瘤已較大有關(guān)。(2)囊變或壞死:PRCC易囊變或壞死,與腫瘤易形成囊腔結(jié)構(gòu)和營(yíng)養(yǎng)不良性壞死有關(guān)[10],也可能與腫瘤生長(zhǎng)速度與腫瘤滋養(yǎng)血管不對(duì)稱有關(guān)。本組中最大徑>3 cm的PRCC大多發(fā)生不同程度的囊變或壞死,與Vikram[7]等報(bào)道相仿。在最大徑≤3 cm腫瘤中,僅有1個(gè)Ⅰ型(7.1%,1/14)發(fā)生微小的囊變或壞死,而Ⅱ型中45.5% (5/11)出現(xiàn)囊變或壞死,且范圍更大,程度更明顯,說明Ⅱ型腫瘤更易發(fā)生囊變、壞死,且程度更明顯(圖1B、1E)。(3)鈣化:本組Ⅰ型較Ⅱ型鈣化發(fā)生率低,與Egbert等[8]報(bào)道相仿,主要表現(xiàn)為病灶中央或周圍點(diǎn)狀鈣化(圖1B)。(4)乳頭結(jié)節(jié):PRCC易出現(xiàn)乳頭結(jié)節(jié),推測(cè)與病理上經(jīng)典的乳頭狀結(jié)構(gòu)有關(guān)[11]。本研究中,乳頭結(jié)節(jié)可表現(xiàn)為多發(fā)微小結(jié)節(jié)(圖1C)、單發(fā)的大小不等結(jié)節(jié)(圖1D、1H),還可表現(xiàn)沿四周分布的多發(fā)結(jié)節(jié)(圖1E)。我們認(rèn)為,乳頭結(jié)節(jié)可作為PRCC特征性表現(xiàn),有助于提示PRCC的診斷及與其他亞型腎癌的鑒別診斷,此結(jié)果也待于進(jìn)一步研究證實(shí)。本組中Ⅱ型PRCC出現(xiàn)乳頭結(jié)節(jié)的概率明顯高于Ⅰ型,可能與Ⅰ型PRCC含有纖細(xì)的管狀乳頭結(jié)構(gòu),表面覆蓋單層小細(xì)胞,Ⅱ型PRCC乳頭結(jié)構(gòu)表面覆蓋豐富的細(xì)胞結(jié)構(gòu)有關(guān)。
增強(qiáng)CT表現(xiàn)比較 PRCC為乏血供腫瘤,強(qiáng)化程度明顯低于透明細(xì)胞癌,大多呈漸進(jìn)性輕度強(qiáng)化[12]。Yamada等[9]報(bào)道Ⅰ型和Ⅱ型PRCC在強(qiáng)化程度上有所重疊,不能很好區(qū)分。而本組中,Ⅱ型PRCC在皮髓交界期較Ⅰ型明顯強(qiáng)化,兩型之間有一定差異。我們分析認(rèn)為,一方面與Ⅱ型腫瘤內(nèi)毛細(xì)血管密度高于Ⅰ型有關(guān)[13],另一方面可能與Ⅱ型PRCC更易出現(xiàn)乳頭結(jié)節(jié),且與乳頭結(jié)節(jié)內(nèi)造影劑充填有關(guān)[14]。我們還發(fā)現(xiàn),少數(shù)Ⅱ型腫瘤可明顯強(qiáng)化,稍低于或接近于同期正常腎實(shí)質(zhì)(圖1G、1I),與多數(shù)惡性腫瘤強(qiáng)化程度相近,說明此征象有助于提示Ⅱ型PRCC的診斷,也反映其惡性程度更高。
主要鑒別診斷 (1)腎透明細(xì)胞癌:富血供腫瘤,密度混雜,強(qiáng)化顯著,呈“快進(jìn)快出”表現(xiàn),出血、壞死和囊變明顯,對(duì)于極少數(shù)不典型透明細(xì)胞癌,與Ⅱ型PRCC鑒別困難;(2)嫌色細(xì)胞癌:起源于腎髓質(zhì),密度相對(duì)均勻,少數(shù)病灶內(nèi)可見出血、壞死或囊變,強(qiáng)化程度介于腎透明細(xì)胞癌和PRCC之間;(3)腎囊腫:直徑較小(≤1.5 cm)或有偽強(qiáng)化表現(xiàn)的復(fù)雜囊腫有時(shí)與Ⅰ型PRCC的鑒別困難,MRI可以提供更多有價(jià)值的信息[15]。
總之,與Ⅰ型PRCC相比,Ⅱ型PRCC病灶更大,欠均勻,出現(xiàn)囊變或壞死概率更大,且更為明顯,更易出現(xiàn)乳頭結(jié)節(jié),強(qiáng)化程度更明顯。此外,發(fā)生腎竇侵犯、邊界模糊、較大的Ⅱ型腫瘤具有侵襲性生物學(xué)行為,易轉(zhuǎn)移,預(yù)后差。對(duì)于部分PRCC,兩種亞型的影像學(xué)表現(xiàn)重疊之處較多,鑒別困難,最終明確診斷依賴于手術(shù)病理。
[1] 段崇鋒,姜天嬌,高聳,等.乳頭狀腎癌亞型的CT鑒別診斷價(jià)值[J].臨床放射學(xué)雜志,2014,33(2):234-237.
[2] 陳杰,曲源,陳永麗,等. CT在乳頭狀腎癌亞型鑒別診斷中的應(yīng)用價(jià)值[J].臨床放射學(xué)雜志,2015,34(12):1940-1944.
[3] ANTONELLI A,TARDANICO R,BALZARINI P,etal.Cytogenetic features,clinical significance and prognostic impact of type 1 and type 2 papillary renal cell carcinoma[J].CancerGenetCytogenet,2010,199(2):128-133.
[4] FERNANDES DS,LOPES JM.Pathology,therapy and prognosis of papillary renal carcinoma[J].FutureOncol,2015,11(1):121-132.
[5] TWARDOWSKI PW,MACK PC,LARA PJ.Papillary renal cell carcinoma:current progress and future directions[J].ClinGenitourinCancer,2014,12(2):74-79.
[6] LINEHAN WM,SPELLMAN PT,RICKETTS CJ,etal.Comprehensive molecular characterization of papillary renal-cell carcinoma[J].NEnglJMed,2016,374(2):135-145.
[7] VIKRAM R,NG CS,TAMBOLI P,etal.Papillary renal cell carcinoma:radiologic-pathologic correlation and spectrum of disease[J].Radiographics,2009,29(3):741-754,755-757.
[8] EGBERT ND,CAOILI EM,COHAN RH,etal.Differentiation of papillary renal cell carcinoma subtypes on CT and MRI[J].AJRAmJRoentgenol,2013,201(2):347-355.
[9] YAMADA T,ENDO M,TSUBOI M,etal.Differentiation of pathologic subtypes of papillary renal cell carcinoma on CT[J].AJRAmJRoentgenol,2008,191(5):1559-1563.
[10] 周俊林,趙建洪,李曉鳴,等.乳頭狀腎細(xì)胞癌的CT表現(xiàn)與病理分析[J].中華放射學(xué)雜志,2008,42(11):1215-1217.
[11] 張永歡,賀慧穎.乳頭狀腎細(xì)胞癌組織學(xué)分型的探討及其臨床病理學(xué)觀察[J].中華病理學(xué)雜志,2015,44(11):761-766.
[12] YOUNG JR,MARGOLIS D,SAUK S,etal.Clear cell renal cell carcinoma:discrimination from other renal cell carcinoma subtypes and oncocytoma at multiphasic multidetector CT[J].Radiology,2013,267(2):444-453.
[13] BEHNES CL,BREMMER F,HEMMERLEIN B,etal.Tumor-associated macrophages are involved in tumor progression in papillary renal cell carcinoma[J].VirchowsArch,2014,464(2):191-196.
[14] GUREL S,NARRA V,ELSAYES KM,etal.Subtypes of renal cell carcinoma:MRI and pathological features[J].DiagnIntervRadiol,2013,19(4):304-311.
[15] DILAURO M,QUON M,MCINNES MD,etal.Comparison of contrast-enhanced multiphase renal protocol CT versus MRI for diagnosis of papillary renal cell carcinoma[J].AJRAmJRoentgenol,2016,206(2):319-325.
Imaging performance and differences of type Ⅰ and type Ⅱ papillary renal cell carcinoma
DAI Chen-chen1,2,3, DING Yu-qin1,2,3, CAO Ying-li1,2,3, ZHOU Jian-jun1,2,3 △
(1DepartmentofRadiology,ZhongshanHospital,FudanUniversity,Shanghai200032,China;2ShanghaiMedicalImagingInstitution,Shanghai200032,China;3DepartmentofMedicalImaging,ShanghaiMedicalCollege,FudanUniversity,Shanghai200032,China)
Objective To identify the imaging performance and differences between type Ⅰ and type Ⅱ papillary renal cell carcinoma (PRCC). Methods Data of 21 lesions of type Ⅰ,27 lesions of type Ⅱ (1 patient had 2 lesions) in 47 patients was retrospectively analyxed.All patients with pathologically proven PRCC were examined by contrast CT or MRI preoperatively.The morphological features,outside invasion signs and performance on contrast-enhanced CT were compared by qualitative and quantitative studies.The maximum diameter of tumors and CT values,△CT values in corticomedullary and nephrographic phase were analyzed by two-samplet-test,classified variable were compared by the Pearsonχ2test or the Fisher exact test. Results On morphological behaviors,type Ⅱ PRCC were
significantly larger than type Ⅰ PRCC (t=-2.604,P=0.013),more heterogeneous (χ2=14.928,P=0.000),greater probability to show cystic degeneration or necrosis (χ2=5.598,P=0.018) with more severity (χ2=4.769,P=0.029).There was no significant difference in hemorrhage and calcification between the two types observed by contrast-enhanced CT.Respectively,66.7 % of type Ⅱ PRCC and 23.8% of type Ⅰ PRCC had papillary nodule,with obviously significant difference (χ2=8.694,P=0.003).In outside invasion signs,except for margins,type Ⅱ had more easily invaded peripheral fat,renal sinus and distant metastasis compared with type Ⅰ (P<0.05).On contrast-enhanced CT,there were significant differences in CT values and △CT values in corticomedullary phase between the two types (t=-2.674,P=0.012;t=-3.109,P=0.005).And there were no significant difference in unenhanced and nephrographic phase. Conclusions There were certain difference in morphological features,outside invasion signs and enhancement degree between type Ⅰ and type Ⅱ PRCC,and part of type Ⅱ PRCC had aggressive biological behaviors with worse prognosis.
renal neoplasms; papillary renal cell carcinoma; differential diagnosis; tomography,X-ray computer
R737.11, R445.3
A
10.3969/j.issn.1672-8467.2017.03.007
2016-08-12;編輯:段佳)
上海市自然科學(xué)基金(14ZR1438400)
△Corresponding author E-mail:zhou.jianjun@zs-hospital.sh.cn
*This work was supported by the Natural Science Foundation of Shanghai (14ZR1438400).
 復(fù)旦學(xué)報(bào)(醫(yī)學(xué)版)2017年3期
復(fù)旦學(xué)報(bào)(醫(yī)學(xué)版)2017年3期
- 復(fù)旦學(xué)報(bào)(醫(yī)學(xué)版)的其它文章
- 肌細(xì)胞特異性microRNAs對(duì)收縮舒張生物學(xué)效應(yīng)調(diào)控機(jī)制的研究進(jìn)展
- 國(guó)產(chǎn)電磁導(dǎo)航支氣管鏡檢查定位系統(tǒng)引導(dǎo)經(jīng)支氣管鏡肺活檢術(shù)對(duì)肺外周病灶的診斷價(jià)值
- 基于物聯(lián)網(wǎng)的古美社區(qū)慢性阻塞性肺疾病患者管理模式的建立
- 連花定喘片治療支氣管哮喘的療效
- 地塞米松抑制煙曲霉菌暴露的支氣管哮喘大鼠肺組織IL-33的表達(dá)
- MMP-2和TIMP-2在激光誘導(dǎo)形覺剝奪的高度近視豚鼠脈絡(luò)膜新生血管中的表達(dá)變化
