非同步電除顫在缺血性心臟病心室顫動治療中的應用價值
李須昌
(民權縣人民醫院 呼吸重癥科 河南 商丘 476800)
非同步電除顫在缺血性心臟病心室顫動治療中的應用價值
李須昌
(民權縣人民醫院 呼吸重癥科 河南 商丘 476800)
目的研究非同步電除顫在治療缺血性心臟病(IHD)心室顫動中的應用價值。方法選取民權縣人民醫院2015年4月至2016年8月收治的78例IHD患者,按隨機數表法分為對照組與觀察組,各39例。對照組接受常規治療,觀察組在對照組基礎上接受非同步電除顫治療。分析比較兩組心室顫動臨床療效及治療前后心功能指標[左室射血分數(LVEF)、心率(HR)、心輸出量(CO)]改善情況。結果治療后兩組心肺復蘇有效率比較,觀察組64.10%(25/39)高于對照組28.21%(11/39),差異有統計學意義(P<0.05);觀察組LVEF、HR、CO高于對照組,差異有統計學意義(P<0.05)。結論缺血性心臟病心室顫動應用非同步電除顫治療,能提高臨床總有效率,改善患者心功能。
非同步電除顫;缺血性心臟病;心室顫動
缺血性心臟病(ischemic heart disease,IHD)屬于臨床心內科常見疾病。據統計,IHD發病率約為0.7%,呈逐年上升趨勢,多發于城市居民,且男性患者多于女性[1]。IHD主要由血管腔狹窄、阻塞引起,臨床表現為心絞痛、心力衰竭等癥狀,嚴重影響患者身體健康。臨床常以恢復心肌血流灌注、改善心率失常治療為主。本研究旨在分組探討IHD應用非同步電除顫治療心室顫動的臨床效果。
1 資料與方法
1.1一般資料選取民權縣人民醫院2015年4月至2016年8月收治的78例IHD患者,按隨機數表法分為對照組與觀察組,各39例。其中對照組女16例,男23例;年齡44~58歲,平均年齡(51.81±5.24)歲。觀察組女15例,男24例;年齡45~59歲,平均年齡(52.23±5.13)歲。兩組一般資料比較,差異無統計學意義(P>0.05)。
1.2納入及排除標準納入標準:均符合紐約心臟病學會(NYHA)Ⅱ、Ⅲ級標準[2];入院后均經數字減影血管造影(DSA)、多普勒超聲心動圖檢查確診為IHD;患者均神志突然喪失、大動脈搏動消失、呼吸停止、心電圖顯示心室顫動者;知情并簽署同意書。排除標準:合并凝血功能障礙及多器官功能衰竭者;急慢性感染者;惡性腫瘤患者;近期服用調節免疫功能藥物者。
1.3治療方法對照組接受常規治療:將患者平臥于硬板床,實行人工胸外心臟按壓,開放氣道接受人工呼吸、建立靜脈用藥通道、心電監護及藥物使用等。觀察組在對照組基礎上接受非同步電除顫治療:連接心電監護,將標有Apex除顫板放置于胸部左側鎖骨中間部位,另一除顫板于右側鎖骨中間部位,用酒精棉快速清潔電擊部位皮膚,電極板均勻涂上導電糊后,設置電擊能量:200 J/次;保持兩電極板緊壓與胸部皮膚緊密連接,用拇指連續按壓放電鍵迅速放電除顫,進行有效心肺復蘇,觀察示波心電活動;對于心率未恢復者,可繼續電除顫,第2次或后續電擊劑量可適當加大,不得超過360 J。
1.4觀察指標治療后統計兩組心室顫動臨床療效。心肺復蘇有效判定標準[3]:患者自主呼吸恢復;瞳孔由大變小,面部皮膚轉為紅潤;頸動脈搏動恢復正常,心電圖顯示為竇性心律。用心臟彩超檢測對比兩組護理前后LVEF、HR、CO心功能指標值。

2 結果
2.1臨床療效治療后,觀察組心肺復蘇有效率高于對照組,差異有統計學意義(P<0.05)。見表1。
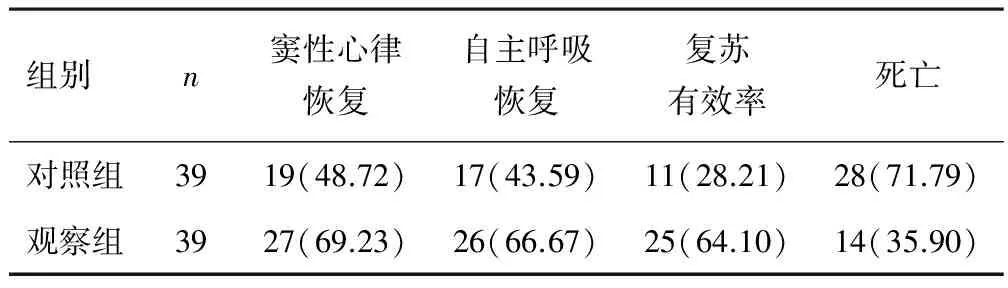
表1 兩組臨床療效比較[n(%)]
2.2心功能改善情況治療前,兩組LVEF、HR、CO比較,差異無統計學意義(P>0.05);觀察組LVEF、HR、CO均高于對照組,差異均有統計學意義(P<0.05)。見表2。

表2 兩組心功能改善情況比較
3 討論
IHD常導致缺血性心力衰竭,極易引發心室顫動,甚至心跳驟停,臨床將出現嚴重異位心率、心室喪失收縮能力、意識抽搐、脈搏消失、血壓為零等表現,屬于機體臨終前致病性心律失常,致死率高。研究證實,心室顫動需要爭分奪秒進行心肺復蘇搶救動作,非同步電除顫屬于臨床常用心肺復蘇搶救措施,可提高心肺復蘇有效率[4]。
電除顫是通過使用定量電流沖擊心臟從而使室顫終止,非同步電除顫可在心動周期任何時間放電,常用于轉復心室顫動,電刺激終止心肌異位搏動點后,可有效終止心律失常;同時電除顫與心肺復蘇關系密切,電擊之后心臟驟停者往往不會立即恢復灌注性心律,胸部按壓可維持心肌最低限度血流灌注,且1次電極失敗,按壓有助于延長電除顫時間間隔,故對可除顫性心室顫動實施1次電擊急救后,還應立即進行心肺復蘇。本研究結果顯示,治療后觀察組心肺復蘇臨床總有效率、LVEF、HR、CO均優于對照組,提示缺血性心臟病心室顫動采用非同步電除顫治療,有助于患者竇性心律恢復及自主呼吸恢復,能提高心肺復蘇臨床總有效率,同時可調整心房、心室起搏等心功能指標,對改善患者心功能具有重要意義。但在臨床應用中應注意,對心室顫動患者,除顫屬于心肺復蘇重要環節,醫護人員應隨時具備早期除顫意識,掌握非同步除顫適應證,應充分評估患者機體,及時選擇合適除顫波形及能量,確保院內急救控制在3 min內完成,避免延誤搶救時機[5]。
綜上所述,非同步電除顫可提高缺血性心臟病心室顫動心肺復蘇臨床療效,改善機體LVEF、HR、CO心功能指標,從而有效恢復患者心功能,值得推廣應用。
[1] 陽子華,周杰,康嘉明,等.胺碘酮預處理對心臟瓣膜置換術中電除顫效果的影響[J].廣東醫學,2014,35(3):446-448.
[2] 葛均波,徐永健.內科學[M].第8版.北京:人民衛生出版社,2013:227-228.
[3] 黃曉琳,燕鐵斌.康復醫學[M].第5版.北京:人民衛生出版社,2013:226-230.
[4] 單飛,顧君梅.院外心臟電除顫不同時機選擇對心肺復蘇的影響[J].中國急救復蘇與災害醫學雜志,2015,10(7):693-695.
[5] 蔣文平.室性心動過速和心室顫動的治療方案[J].中國心臟起搏與心電生理雜志,2014,28(5):377-378.
R 541.7doi:10.3969/j.issn.1004-437X.2017.15.054
2016-12-26)

