陰式子宮切除術治療子宮肌瘤臨床效果觀察
肖慧莉
(長垣縣人民醫院 婦產科 河南 新鄉 453400)
陰式子宮切除術治療子宮肌瘤臨床效果觀察
肖慧莉
(長垣縣人民醫院 婦產科 河南 新鄉 453400)
目的探討陰式子宮切除術治療子宮肌瘤(UM)的臨床效果及對患者生活質量的改善作用。方法選取2013年1月至2016年4月長垣縣人民醫院收治的86例UM患者,根據不同術式分組,各43例。對照組行腹腔鏡下經腹子宮切除術,觀察組行陰式子宮切除術治療。對比兩組手術基本情況及術后恢復效果、并發癥發生率、手術前后生活質量評分。結果與對照組相比,觀察組手術時間、排氣時間及住院時間短,術中出血量少,術后并發癥發生率低,差異有統計學意義(P<0.05);術前,兩組生活質量評分差異無統計學意義(P>0.05),術后觀察組高于對照組,差異有統計學意義(P<0.05)。結論陰式子宮切除術治療UM可有效縮短手術時間、減少術中出血,且術后并發癥少,利于恢復及生活質量的改善與提高。
子宮肌瘤;陰式子宮切除術;生活質量
子宮肌瘤(uterine myoma,UM)是女性生殖系統中最常見的良性腫瘤類型,主要臨床癥狀表現為經期延長且月經量增多、下腹部包塊、白帶增多等,多發于育齡婦女[1]。目前,子宮切除術仍是治療UM的主要有效手段。開腹手術對患者創傷較大,術后較易出現多種并發癥,不利于其早期康復。隨外科手術發展與設備完善,腹腔鏡下經腹子宮切除術與陰式子宮切除術逐漸得到臨床廣泛關注,并取得一定臨床效果[2]。本研究選取長垣縣人民醫院收治的86例UM患者,分組探討陰式子宮切除術治療UM的臨床療效及對患者生活質量的改善作用。
1 資料與方法
1.1一般資料選取2013年1月至2016年4月長垣縣人民醫院收治的86例UM患者,根據不同術式分組,各43例。觀察組年齡為28~55歲,平均(39.58±6.25)歲;對照組年齡為29~56歲,平均(40.21±6.35)歲。兩組臨床資料比較,差異無統計學意義(P>0.05)。
1.2納入排除標準納入標準:均符合《婦產科學》中子宮肌瘤相關診斷標準[3],并伴有陰道不規則出血、下腹包塊等明顯臨床癥狀;知曉本研究并自愿簽署知情同意書。排除標準:合并嚴重盆腹腔粘連或急性炎癥;合并惡性腫瘤疾病。
1.3治療方法
1.3.1對照組 行腹腔鏡助下經腹子宮切除術:①行氣管插管靜脈復合全麻,常規留置導尿管,取膀胱截石位;②在臍上端做一約1 cm切口,建立CO2氣腹,置入10 mm Trocar作為主操作孔,在腹腔鏡輔助下對盆腔內子宮大小、病灶部位進行詳細探查;③另于臍兩端左右下腹處分別進行穿刺置入5 mm Trocar建立副操作孔;④電離切斷并游離子宮,將陰道穹隆切開,經陰道取出子宮;⑤電凝止血,使用可吸收線縫合陰道殘端并逐個關閉手術操作孔。術后給予常規抗感染治療。
1.3.2觀察組 行陰式子宮切除術:①麻醉方式同對照組,取膀胱截石位,以適量無菌生理鹽水注入陰道、宮頸黏膜交匯部位,于陰道前壁膀胱溝下2 mm處將陰道黏膜環形切開至宮頸筋膜;②將宮頸直腸間隙與膀胱宮頸間隙推行分離至返折腹膜處,并將前后腹膜打開,對子宮主骶韌帶與膀胱宮頸韌帶進行鉗夾、切斷并縫扎;③判斷肌瘤位置及其與盆腔粘連程度,將較大體積肌瘤先行剔除,子宮體積縮小后,翻轉子宮體,將其經陰道取出,并對圓韌帶進行結扎處理;④確認內臟無損傷及內出血后,將腹膜進行仔細縫合,并依次縫合陰道后壁與殘端,使用無菌紗布覆蓋創面;⑤術后留置導尿管,并給予常規抗感染治療。
1.4觀察指標①對比兩組手術基本情況及術后恢復效果,并統計術后并發癥發生情況;②術后隨訪3個月,采用生活質量綜合評定問卷(generic quality of life inventory 74)[4]評估生活質量,得分越高則生活質量越高。

2 結果
2.1手術相關指標與對照組相比,觀察組手術時間、排氣時間及住院時間短,術中出血量少,差異有統計學意義(P<0.05)。見表1。

表1 兩組手術相關指標比較
2.2并發癥發生率觀察組并發癥發生率低于對照組,差異有統計學意義(χ2=5.108,P<0.05)。見表2。

表2 兩組并發癥發生率比較(n,%)
2.3生活質量評分術前,兩組生活質量評分差異無統計學意義(P>0.05),術后觀察組高于對照組,差異有統計學意義(P<0.05)。見表3。
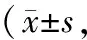
表3 兩組手術前后生活質量評分比較分)
3 討論
目前,手術是治療UM的主要有效手段,傳統經腹子宮切除術具有暴露好、手術視野寬、受盆腹腔粘連、陰道容受性限制較小等優勢,手術適應證更加寬泛,但由于該術式需在患者腹部切開較大創口,術中出血量較多,加之切口疼痛導致的應激反應,術后較易出現切口愈合不良或感染等并發癥,不利于后期恢復,且遺留較大手術瘢痕,無法滿足廣大女性對美觀的要求[5]。
隨著醫學研究的不斷深入,外科醫療技術的革新,微創手術因具有對機體損傷小、利于維持內環境正常狀態、炎癥反應輕等特點,逐漸得到臨床廣泛關注,傳統開腹手術已逐漸被腹腔鏡下子宮切除術取代。此外,陰式子宮切除術是一種通過自然腔道進行手術的治療手段,無需開腹,與微創觀念更加貼合。闕興芹等[6]研究中曾明確指出,陰式子宮切除術治療UM,手術創口小、術中出血量少,有利于減輕患者術后疼痛、便于早日下床活動,且腹部不遺留手術瘢痕,效果顯著。本研究中,觀察組行陰式子宮切除術,手術基本情況及術后恢復效果均優于對照組,且并發癥發生率較低(P<0.05),充分證實該術式治療UM的有效性與可行性。此外,觀察組術后生活質量評分高于對照組(P<0.05)。UM患者長期受疾病困擾,且多伴有不同程度焦慮、抑郁等負性情緒,對其日常生活產生嚴重影響并導致生活質量急劇下降。手術是根治UM的主要途徑,但經腹手術并發癥較多,易延長住院時間、增加患者心理壓力與經濟負擔,因此對術后生活質量的改善并不理想。陰式子宮切除術可有效避免上述問題對患者產生的不利影響,且術后疼痛較輕,加之能夠滿足對腹部美觀有較高要求的患者,故有利于改善并提高患者生活質量。陰式子宮切除術術野較窄,術中可能會損傷鄰近臟器,因此對術者要求較高,此外,為避免不必要的醫源性損傷,術前應對患者病情進行評估,并結合術者實際經驗,詳細制定并優化手術方案,以提高手術治療效果,促進患者術后恢復。
綜上,陰式子宮切除術治療UM可有效縮短手術時間、減少術中出血,且術后并發癥少,利于恢復及生活質量的改善。
[1] 王清平, 張慧. 陰式子宮切除術在子宮肌瘤中的應用及術后生活質量分析[J]. 中國性科學, 2016, 25(6): 32-34.
[2] 周麗, 李衛平, 劉國棟. 陰式全子宮切除術治療子宮肌瘤的臨床應用[J]. 解放軍醫學院學報, 2014, 35(3): 245-246.
[3] 謝幸, 茍文麗. 婦產科學[M]. 第8版. 北京: 人民衛生出版社, 2013: 310-313.
[4] 何耘, 李大兵. 復雜子宮肌瘤患者經腹式與陰式全子宮切除術術后生活質量比較[J]. 河北醫學, 2013, 19(9): 1293-1296.
[5] 高建學, 王彥輝, 盧志茹. 腹腔鏡輔助陰式子宮全切術治療子宮肌瘤臨床分析[J]. 貴陽醫學院學報, 2013, 38(4): 429-430.
[6] 闕興芹, 姚婷婷, 范玉蘭, 等. 陰式與開腹全子宮切除術在治療子宮肌瘤中的臨床效果比較[J]. 檢驗醫學與臨床, 2016, 13(8): 1121-1123.
R 737.33doi:10.3969/j.issn.1004-437X.2017.15.059
2016-11-09)

