兩種麻醉方式用于老年高血壓患者腹腔鏡全子宮切除術的對比研究
張夏青,張玉勤,楊宗林,陸衛紅,童博
(陜西中醫藥大學附屬醫院第一麻醉手術科,陜西 咸陽 712000)
腹腔鏡手術具有對患者創傷小、術后恢復快等優點,廣泛應用于各種疾病的手術治療。但由于術中建立的人工氣腹引起腹內壓的改變,患者可出現臟器的缺血-再灌注現象[1],因此造成的應激反應仍然較重。老年原發性高血壓患者由于血管硬化、管腔狹窄等血管結構的改變可造成血管順應性降低、外周血管阻力增加、血壓調節功能出現障礙[2-3],加之嚴重的靶器官損傷,對圍術期的各種刺激更加敏感,增加了麻醉的難度,更易產生嚴重的應激反應,不利于患者的術后恢復。本研究擬觀察單純全身麻醉與硬膜外麻醉復合全身麻醉對老年高血壓患者行腹腔鏡手術的應激反應及血流動力學的影響。
1 資料與方法
1.1 一般資料 選擇陜西中醫藥大學附屬醫院2014年6月—2016年6月期間擇期行腹腔鏡全子宮切除術的老年高血壓手術患者100例,年齡>60歲;ASA分級Ⅰ~Ⅱ級。所有患者均確診為原發性高血壓Ⅰ期,高血壓病程均達1年以上,藥物控制血壓較理想。排除標準:合并嚴重的系統性疾病;硬膜外穿刺禁忌者。采用隨機數字法將所有患者分為兩組,每組50例,Ⅰ組采用全身麻醉方式,Ⅱ組采用硬膜外復合全身麻醉方式。兩組患者年齡、體質量、手術時間、氣腹壓力等一般資料比較差異無統計學意義(P>0.05),具有可比性。
1.2 麻醉方法 所有患者均未用術前藥。入室后,開放上肢靜脈通道,監測平均動脈壓(MAP)、心電圖(ECG)、氧飽和度(SpO2)、呼氣末二氧化碳濃度(PETCO2)、腦電雙頻指數(BIS)。Ⅰ組患者麻醉誘導依次靜注咪唑安定0.04 mg·kg-1、羅庫溴胺1 mg·kg-1、芬太尼2~4 μg·kg-1、丙泊酚1~3 mg·kg-1,經口插氣管導管,連接麻醉呼吸機行機械通氣:,潮氣量8~10 mL·kg-1,呼吸頻率12~14次/分鐘,吸呼比1∶2,氧流量2 L·min-1,維持PETCO2在35~45 mmHg。麻醉誘導后,行橈動脈穿刺置管,接動脈換能器行連續動脈測壓。麻醉維持采用1%~2%七氟烷吸入,靜脈輸注丙泊酚和瑞芬太尼,根據手術操作及患者血流動力學情況調整藥物用量,BIS值維持在40~65;間斷追加順式阿曲庫銨。Ⅱ組患者麻醉誘導前于L1~L3穿刺置入硬膜外導管,推注2%利多卡因試驗量3 mL,5 min后測定麻醉平面并觀察無全脊麻現象,進行全麻誘導,麻醉誘導用藥同Ⅰ組。于手術進行90~120 min硬膜外追加0.75%羅哌卡因5~7 mL。麻醉維持用藥同Ⅰ組,根據患者術中自身情況酌情減少用量。兩組患者于手術結束前30 min靜脈給予芬太尼0.05 mg,手術結束前5 min停止瑞芬太尼和丙泊酚。術后鎮痛采用舒芬太尼50 μg患者靜脈自控鎮痛。
1.3 觀察指標 選擇入室后(T1)、插管即刻(T2)、建立氣腹即刻(T3)、拔管即刻(T4)、術后2 h(T5)5個時間點,分別記錄MAP、HR;分別于各時間點采集患者外周靜脈血標本4 mL,置于預冷的肝素化試管中,低溫離心分離血漿,-80 ℃保存,分別測定促腎上腺素皮質激素(ACTH,酶聯免疫法)、內皮素(ET,放射免疫法)、皮質醇(COR,放射免疫法)、去甲腎上腺素(NE,酶聯免疫法);試劑盒均購自南京建成生物工程有限公司。

2 結果
2.1 兩組患者血流動力學變化 T1時兩組患者MAP、HR比較差異無統計學意義(P>0.05)。與T1相比,Ⅰ組患者MAP、HR在T2~T4時顯著升高(P<0.05或P<0.01);Ⅱ組患者僅在T3、T4時HR明顯升高(P<0.05)。與Ⅱ組相比,Ⅰ組患者MAP、HR在T2~T4時點顯著增高(P<0.05或P<0.01)。具體數據見表1。
2.2 兩組患者應激激素的變化 T1時兩組患者血清ACTH、ET、COR、NE水平比較差異無統計學意義(P>0.05)。與T1相比,Ⅰ組各激素水平在T2~T4時均顯著升高(P<0.05或P<0.01);Ⅱ組患者僅在T4時升高(P<0.05)。與Ⅱ組相比,Ⅰ組患者各激素水平在T2~T4時刻均明顯增高,差異有統計學意義(P<0.05或P<0.01)。具體數據見表2。
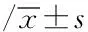
表1 兩組患者各時間點血流動力學變化
注:與Ⅱ組相比,aP<0.05,bP<0.01;與T1相比,cP<0.05,dP<0.01。

表2 兩組患者各時間點應激激素的變化
注:與Ⅱ組相比aP<0.05,bP<0.01;與T1相比,cP<0.05,dP<0.01。
3 討論
老年高血壓患者自身生理機能的退行性下降,加之嚴重的靶器官功能的損害,使得其對麻醉耐受性差,麻醉過深、體位改變及手術操作所致的內臟牽拉反射等均可引起血流動力學的改變,術中更易出現應激反應,程度也更加嚴重,對機體產生不良影響,直接關系到術中反應和術后恢復。手術創傷、CO2氣腹、麻醉、缺氧和疼痛等均為導致應激反應的因素[4]。因此,尋找一種安全有效的麻醉方式,來盡量減輕老年高血壓患者術中應激反應,促進其術后恢復,提高其生活質量具有重要的臨床意義。
應激反應發生時交感-腎上腺髓質系統被激活,引起皮質醇、促腎上腺皮質激素等糖皮質激素的大量分泌,且其升高的幅度和持續時間與創傷強度成正比,為反映應激反應的敏感指標[5]。血漿內皮素濃度隨年齡增長而明顯增高,且與應激反應程度相關,其具有強烈的縮血管作用,與高血壓、冠心病、心肌缺血等疾病的發生相關[6]。同時,應激反應可引起大量兒茶酚胺的釋放,造成血流動力學的改變,表現為心率增快、血壓升高等。因此對應激激素的良好調控對于控制術中高血壓老年患者應激反應具有重要的意義。本研究結果顯示,Ⅰ組患者血清ACTH、ET、COR、NE水平在T2~T4時均顯著升高(P<0.05或P<0.01) ;Ⅱ組僅在T4時升高(P<0.05)。且與Ⅱ組相比,Ⅰ組患者各激素水平在T2~T4時刻均明顯增高(P<0.05或P<0.01),說明硬膜外麻醉復合全身麻醉相比單純全身麻醉可減輕老年高血壓患者腹腔鏡手術應激反應。
腹腔鏡全子宮切除術需要患者全程維持頭低足高位及CO2氣腹的建立,一般選擇全身麻醉有利于術中呼吸和循環系統的管理。但全麻僅僅能夠抑制大腦皮層、邊緣系統和下丘腦對大腦皮層的投射系統,但并不能有效的阻斷手術麻醉等傷害性刺激向中樞傳導[7-8],而損傷部位的傳入刺激是引起手術期應激反應的主要機制[9]。硬膜外麻醉可以通過阻斷傷害性刺激向交感中樞的傳入通路,同時阻滯交感傳出神經,降低兒茶酚胺的分泌,從而使應激反應得到抑制[10]。此外,硬膜外麻醉還可通過擴張阻滯區域的血管,代償了應激激素引起的循環阻力增加,降低了單純全麻時的心臟負荷,有利于維持血液動力學穩定[11]。本研究結果顯示,Ⅰ組患者MAP、HR在T2~T4時顯著升高(P<0.05或P<0.01);Ⅱ組僅在T3、T4時HR明顯升高(P<0.05)。且與Ⅱ組相比,Ⅰ組患者MAP、HR在T2~T4時點顯著增高(P<0.05或P<0.01),此結果與文獻報道結果相似[12-13]。
綜上所述,硬膜外復合全身麻醉是目前較為理想的一種麻醉方式,可降低老年高血壓患者腹腔鏡手術應激反應,維持術中血流動力學穩定,值得臨床推廣應用。
[1] 鄧志剛.腹腔鏡手術與氧化應激[J].腹腔鏡外科雜志,2012,17(9):712-714.
[2] 袁赤初.2種麻醉方式對老年胃癌合并原發性高血壓患者血流動力學的影響[J].中國醫院用藥評價與分析,2015,15(8):1025-1027.
[3] 程珂.老年高血壓患者心血管危險因素與認知功能障礙的相關性研究[D].西安:第四軍醫大學,2014:19.
[4] FINNERTY CC,MABVUURE NT,ALI A,et al.The surgically induced stress response.[J].J Parenter Enteral Nutr,2013,37(5 Suppl):21S-29S.
[5] 李朋仙,趙艷.不同麻醉方法對應激反應影響的臨床研究進展[J].中國微創外科雜志,2016,16(9):836-840.
[6] 張珂,陳鵲汀,王曉冬,等.內皮素受體的分布及其生物功能[J].醫學研究與教育,2014,31(3):76-81.
[7] 李勇.全麻聯合硬膜外阻滯在宮頸癌根治術中的應用效果觀察[J].中國醫藥指南,2016,14(16):56-57.
[8] 王北京.單純全麻與全麻聯合硬膜外麻醉在婦科腹腔鏡手術中麻醉效果比較[J].現代醫藥衛生,2015,31(18):2802-2804.
[9] 董鵬,李玉華,郭盟迪,等.全麻復合硬膜外麻醉對老年腹腔鏡結腸癌根治術患者術中血流動力學的影響[J].臨床和實驗醫學雜志,2013,12(21):1726-1729.
[10] 胡佳,李有長,徐茜.全身麻醉聯合硬膜外麻醉與單純全身麻醉對婦科腹腔鏡手術的麻醉效果比較[J].中國醫藥導報,2016,13(2):129-132.
[11] 蘇曉華,蘇紅,蔡巧穎.全身麻醉聯合硬膜外麻醉在老年患者手術中的應用[J].醫學研究與教育,2016,33(3):10-15.
[12] 虞桂娣.全麻聯合硬膜外麻醉與單純全麻應用于高血壓患者婦科腹腔鏡手術的比較[J].中國醫刊,2012,47(4):73-75.
[13] 魯曉梅,蔡迪盛.單純全身麻醉與全身麻醉聯合硬膜外麻醉對婦科腹腔鏡患者麻醉效果的比較[J].中國現代醫學雜志,2014,24(21):106-109.

