腹腔鏡下行腦室腹腔分流術治療腦積水的臨床療效及安全性
趙利濤 周江朝
(1河南省洛陽市疾病預防控制中心門診部 洛陽 471023;2河南科技大學第一附屬醫院神經外科 洛陽 471003)
腦積水是由于腦脊液的產生和吸收之間失去平衡所致腦室系統和(或)蛛網膜下腔擴大,引起腦脊液大量積聚的一種病癥,以腦脊液循環通路梗阻和吸收不良較為多見[1]。臨床表現以頭痛、嘔吐、視力障礙、站立不穩、精神或(伴)行為異常和癲癇發作等為主。治療腦積水的常見手術方式有解除梗阻手術、減少腦脊液形成術和腦脊液分流術等,其中腦室腹腔分流術適用于各類型的腦積水及其他分流方法失敗的患者,臨床應用較為廣泛[2~3]。本研究觀察了腹腔鏡下行腦室腹腔分流術治療腦積水的臨床療效及安全性。現報告如下:
1 資料與方法
1.1 一般資料 選取2015年3月~2016年3月于河南科技大學第一附屬醫院收治的74例腦積水患者作為研究對象,按照隨機數字表法分為常規組和研究組,每組37例。常規組中男20例,女17例;年齡 20~71歲,平均年齡(42.38±3.82)歲;創傷性腦積水20例,占位相關性腦積水12例,正常壓力性腦積水5例。研究組中男22例,女15例;年齡19~70歲,平均年齡(42.57±3.41)歲;創傷性腦積水22例,占位相關性腦積水11例,正常壓力性腦積水4例。兩組患者的一般資料相比較,差異無統計學意義,P>0.05,具有可比性。本研究經我院醫學倫理委員會審核批準。
1.2 納入標準 經臨床相關檢查符合腦積水診斷標準者;腹腔及顱內無感染跡象者;腦脊液蛋白含量450 mg以下者;患者及其家屬均知曉研究內容并簽署知情同意書者。
1.3 排除標準 頭頸部及胸腹部皮膚有感染者;腦室系統有新鮮出血者;妊娠期孕婦;既往有腹部大手術史者;治療依從性差者。
1.4 手術方法
1.4.1 基礎治療 兩組患者均進行全麻,取仰臥位,頭偏向分流對側,常規消毒后,于右耳廓后上方4~5 cm頭皮處作一弧形切口;顱骨鉆孔大小與貯液器底座相當,切開硬腦膜后,進行穿刺,見有腦脊液流出后拔出針芯,將腦室導管前端送至腦室前角,并固定在耳后,再將分流管埋入頂顳部、耳后、頸部、胸部和上腹部皮下隧道。
1.4.2 常規組 采用開腹腦室腹腔分流術。于劍突下正中作一切口,長度約2~3 cm,將分流管置入腹腔內;若末端有腦脊液流出,則該分流系統通暢,將導管在腹膜切口上進行縫合固定,常規關閉腹腔,完成手術。術后給予抗感染等常規治療。
1.4.3 研究組 腹腔鏡下行腦室腹腔分流術。于患者臍下作一弧形切口,常規建立人工氣腹,氣腹壓維持在12~14 mm Hg;在腹腔鏡直視下,檢查患者腹腔是否有損傷和粘連情況,于劍突偏右穿刺,在肝圓韌帶右側進入腹腔,用分離鉗將分流管置于肝臟膈面,導管在腹腔內長度約為10 cm,固定在肝圓韌帶上;觀察分流管內腦脊液流入腹腔是否通暢,縫合切口,術畢。術后給予抗感染等常規治療。
1.5 觀察指標及評分標準 (1)隨訪6個月,采用日常生活能力量表(ADL)對兩組患者的日常生活能力進行評估,總分值為14~56分,14分表示完全正常,>14分表示有不同程度的功能下降;(2)觀察兩組手術前后iNPH分級情況,包括認知功能障礙、步態障礙和排尿功能障礙三個項目,每個項目有5個條目,分別賦值0~4 分,分值越低功能越好[4];(3)觀察兩組的術后并發癥發生情況。
1.6 統計學方法 數據處理采用SPSS20.0統計學軟件,計數資料采用χ2檢驗,計量資料以表示,采用t檢驗。P<0.05為差異有統計學意義。
2 結果
2.1 兩組的ADL評分比較 術后1個月,兩組的ADL評分相比較,差異無統計學意義,P>0.05;術后3個月和6個月,研究組的ADL評分低于常規組,差異有統計學意義,P<0.05。見表1。
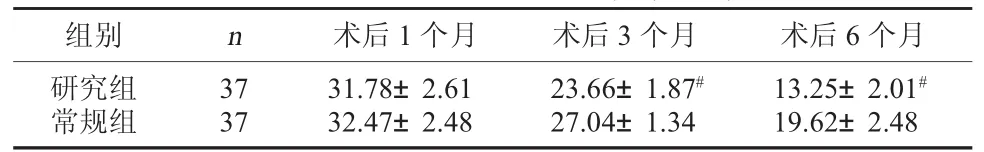
表1 兩組的ADL評分比較(分,x±s)
2.2 兩組手術前后的iNPH分級評分比較 手術前研究組的iNPH分級評分為(10.28±1.17)分,常規組的iNPH分級評分為(10.31±1.22)分,兩組的術前iNPH分級評分相比較,差異無統計學意義,P>0.05;手術后研究組的iNPH分級評分為(3.75±2.48)分,低于常規組的(6.84±2.77)分,兩組的術后iNPH分級評分相比較,差異有統計學意義,P<0.05。
2.3 兩組的并發癥發生情況比較 研究組的并發癥發生率為10.81%,低于常規組的29.73%,差異有統計學意義,P<0.05。見表2。

表2 兩組的并發癥發生情況比較
3 討論
腦積水是由多種病因引起的一種病癥,主要病因包括腦脊液循環通道受阻、腦脊液分泌過多和腦脊液吸收障礙等。若治療不及時,有可能導致腦室進一步擴大,腦脊液進入室周組織引起白質水腫,影響腦組織在組織學上的完全恢復[5]。臨床上常采用腦脊液分流術治療腦積水,以達到減少腦脊液分泌或增加機體水分排出的目的。開腹腦室腹腔分流術是最簡單有效的術式,但分流管術后易堵塞,在腹腔內游離易發生感染和腹腔臟器損傷,不利于患者術后恢復[6]。隨著醫療技術的不斷發展,腹腔鏡輔助下行腦室腹腔分流術在臨床中的應用越來越廣泛。在腹腔鏡的直視下,手術者能更直觀的了解分流管在腹腔中的具體情況,有效避免分流管腹腔端被大網膜包裹,降低分流管堵塞幾率;同時可提高分流管末端的穩定性,避免遠端腹腔內移位和扭曲,減少感染和腹腔臟器損傷發生的風險[7]。
本研究結果表明,術后1個月,兩組的日常生活能力評分相比較,差異無統計學意義,P>0.05;術后3個月和6個月,研究組的日常生活能力評分低于常規組,且研究組的并發癥發生率及iNPH分級評分均低于常規組,差異均有統計學意義,P<0.05。說明腹腔鏡下行腦室腹腔分流術對機體創傷小,術后恢復快,預后良好,具有較好的可行性與有效性。綜上所述,腹腔鏡下行腦室腹腔分流術治療腦積水效果顯著,可有效降低術后并發癥發生率,改善患者的臨床癥狀,利于預后。
[1]劉智強,林志雄.腦積水的相關研究進展[J].中華神經外科疾病研究雜志,2014,13(1):86-88
[2]王國鋒,周昆.腹腔鏡輔助下腦室-腹腔分流術治療腦積水的臨床體會[J].中華神經外科雜志,2014,30(3):285-287
[3]郭文龍,李嵌嵌,詹升全,等.腦室心房分流術在腦室腹腔分流術難治性腦積水中的臨床應用[J].臨床神經外科雜志,2014,11(4):295-297
[4]中華醫學會神經外科學分會、中華醫學會神經病學分會、中國神經外科重癥管理協作組.中國特發性正常壓力腦積水診治專家共識(2016)[J].中華醫學雜志,2016,96(21):1635-1638
[5]董安石,曲振運,吳春明,等.腦積水對腦室周圍神經干細胞影響的實驗研究[J].中華神經外科疾病研究雜志,2012,11(6):535-538
[6]朱任重,于宏,袁野,等.經臍單孔腹腔鏡輔助與傳統開腹腦室腹腔分流術單中心回顧性對比研究[J].中國普外基礎與臨床雜志,2016,23(8):957-960
[7]許亦群,儀立志,賈軍,等.腹腔鏡下腦室-腹腔分流術治療腦積水的療效觀察[J].中國實用神經疾病雜志,2014,17(5):48-49

