ERCP術合LC術對膽囊結石合并膽總管結石患者的治療效果
侯文會
(河南省嵩縣中醫院普外科 嵩縣 471400)
膽囊結石多發于40歲以上人群,伴有不同程度疼痛,急性期以發熱、劇痛為主要癥狀,患者飽受身心折磨,且15%~18%患者合并有膽總管結石,臨床多以手術治療為主[1]。腹腔鏡膽囊切除術(Laparoscopic Cholecystectomy,LC)是治療該病常用術式,療效較佳,安全性高,但膽囊及膽總管結構復雜,取石前明確結石主要性狀及周圍組織關系十分必要。腹腔鏡膽總管探查術(Laparoscopic Common Bile Duct Exploration,LCBDE) 采用腹腔鏡下超聲探查,可據組織回聲明確結石性狀,但腹腔鏡不易進入狹窄膽總管,對深處結石探查不明。隨著微創技術的不斷發展與創新,內鏡下逆行胰膽管造影(EndoscopicRetrogradeCholangiopancreatography,ERCP)聯合LC治療膽囊結石合并膽總管結石已在臨床廣泛應用,可通過泛影葡胺造影顯像,探查范圍更廣,準確度更高,有利于提高手術效率[2]。本研究旨在探討ERCP聯合LC對膽囊結石合并膽總管結石患者術后結石清除率及康復進程的影響。現報道如下:
1 資料與方法
1.1 一般資料 選取2015年5月~2017年6月我院收治的膽囊結石合并膽總管結石患者98例,按隨機數字表法分為對照組和觀察組各49例。觀察組男25例、女24例,年齡25~80歲、平均年齡(53.87±18.17)歲;對照組男 26例、女 23例,年齡24~81歲、平均年齡(54.25±17.96)歲。兩組一般資料比較差異無統計學意義,P>0.05,具有可比性。本研究已通過醫院倫理協會審核批準。所有患者均經B超、CT等檢查確診為膽囊結石合并膽總管結石,并自愿簽署知情同意書,排除凝血功能嚴重障礙者、免疫功能嚴重障礙者以及手術不耐受者。
1.2 方法
1.2.1 對照組 采用LC+LCBDE治療。全麻,協助患者取仰臥位,消毒鋪巾;采用常規四孔法建立CO2氣腹,于臍下作弧形切口,穿刺并置入腹腔鏡,探查腹腔情況,于劍突下、右鎖骨中線和右腋前線處作操作孔;充分暴露膽囊、第一肝門,超聲探查膽囊病變,游離周圍組織并阻斷膽囊管、膽囊動脈,吸除膽汁,切除膽囊。腹腔鏡輔助下穿刺膽總管,抽出膽汁確認后,用微型剪縱向剪開第一段膽總管,據膽總管直徑、結石直徑確定切口長度,多為0.5~2 cm,直視下將上下兩端結石輕輕擠向切口處,用腹腔鏡可彎取石鉗取出結石,或經劍突下10 mm穿刺套管將纖維膽管鏡送入膽總管內,探查肝內外膽道,取出膽總管結石及二級肝支管結石,常規用生理鹽水沖洗膽道,留置T型引流管并于術后2~3 d拔除。
1.2.2 觀察組 采用ERCP+LC治療。全麻,協助患者取左側俯臥位,十二指腸鏡輔助下尋找十二指腸乳頭,選擇性膽管插管,抽取膽汁,注入泛影葡胺行膽管造影,明確膽管解剖結構及確定膽管結石位置、直徑、數量等,將乳頭電切刀插入膽總管,于左上方作一切口,據乳頭形態與結石屬性決定切口大小,一般為1~2.5 cm,切口后行內鏡下網籃取石術,較大結石可行機械性碎石后取出并常規沖洗膽管,留置引流管。ERCP術后2~5 d內,待患者病情穩定后再行LC切除膽囊,具體方法同對照組。
1.3 觀察指標 (1)觀察兩組患者手術情況,包括手術用時、失血量。(2)比較兩組患者住院時間。(3)比較兩組患者結石清除率。
1.4 統計學分析 數據處理采用SPSS21.0統計學軟件,計量資料以表示,采用t檢驗,計數資料用率表示,采用χ2檢驗,P<0.05為差異具有統計學意義。
2 結果
2.1 兩組手術情況及住院時間比較 觀察組手術用時及住院時間均明顯低于對照組,P<0.05,差異具有統計學意義;兩組失血量比較差異無統計學意義,P>0.05。見表 1。
表1 兩組手術情況及住院時間比較
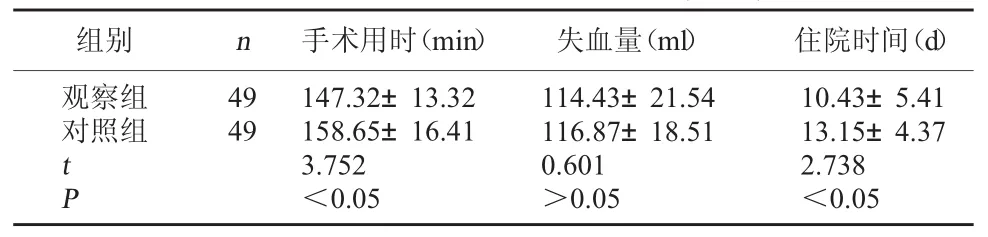
表1 兩組手術情況及住院時間比較
組別 n 手術用時(min) 失血量(ml) 住院時間(d)觀察組對照組49 49 tP 147.32±13.32 158.65±16.41 3.752<0.05 114.43±21.54 116.87±18.51 0.601>0.05 10.43±5.41 13.15±4.37 2.738<0.05
2.2 兩組結石清除率比較 觀察組結石清除率為97.96%(48/49),對照組結石清除率為 93.88%(46/49),組間差異無統計學意義,P>0.05。
3 討論
膽囊結石合并膽總管結石是臨床常見膽道疾病,發病率較高,極易并發梗阻性黃疸、急性膽源性胰腺炎,甚至引起嚴重肝功能受損,影響患者身心健康[3]。LC是治療膽囊結石的標準術式,臨床優勢已獲醫學界認可,但術前明確結石性狀對順利完成LC意義重大。LCBDE與ERCP聯合LC是目前臨床治療膽囊結石合并膽總管結石的常用術式,均可達到良好的臨床效果。但LCBDE探查要求膽道鏡最大限度探入膽囊及膽總管,在直視狀態下判斷結石大小、數量及位置,若膽管狹窄可導致探查鏡頭無法深入,影響LC結石清除率。此外,LCBDE需行T管引流,侵入性較大,損傷膽管可能性較高,影響預后康復進程。ERCP能夠清楚顯示狹窄膽管內的結石形態、數量及分布位置,操作簡單,且術后無需留置T型管,保證了膽道的完整性及其正常生理功能,安全性及可行性更高,有利于縮短手術時間,降低術中失血量,加快術后康復[4~5]。
本研究結果顯示,觀察組手術用時及住院時間均明顯低于對照組(P<0.05);兩組失血量、結石清除率比較差異無統計學意義(P>0.05)。說明膽囊結石合并膽總管結石患者采用ERCP聯合LC治療,可縮短手術時間及住院時間,加快康復進程。綜上所述,膽囊結石合并膽總管結石患者采用ERCP聯合LC治療效果顯著,值得臨床推廣應用。
[1]劉和榮,沈文華,周厚吾.ERCP+EST術后早期行LC術治療膽囊結石合并膽總管結石臨床療效觀察 [J].醫學臨床研究,2017,34(3):556-558
[2]王春麗.LC術前行ERCP+EST治療高齡膽囊結石合并膽總管結石患者的近期療效[J].檢驗醫學與臨床,2017,14(12):1815-1817
[3]湯厚闊,全竹富.ERCP聯合LC治療膽囊結石合并膽總管結石的臨床分析[J].肝膽外科雜志,2016,24(4):273-275
[4]陳淦,曹葆強,龔仁華,等.ERCP、EST聯合LC治療膽囊結石合并膽總管結石的臨床分析[J].腹腔鏡外科雜志,2015,20(6):448-450
[5]馬大喜,李可為,王堅,等.LC+LCBDE和ERCP/EST+LC在膽囊合并膽總管結石中應用的隨機對照研究[J].肝膽胰外科雜志,2016,28(6):448-453

