高血壓腦出血患者行細孔穿刺引流術與開顱手術對術后認知功能及肢體功能的影響比較
劉鐘陽 趙瓊
(1河南省安陽市第三人民醫院神經外科 安陽 455000;2河南護理職業學院教務處 安陽 455000)
高血壓腦出血是高血壓最嚴重的并發癥之一,冬春季節多發,具有較高的發病率和死亡率,可伴有不同程度的神經功能障礙,嚴重影響患者的生活質量[1~2]。如何改善患者的術后神經功能,提高生活質量,是現在臨床研究的重要課題。本研究旨在比較高血壓腦出血患者行細孔穿刺引流術與開顱手術對術后認知功能及肢體功能的影響。現報告如下:
1 資料與方法
1.1 一般資料 選取2014年1月~2016年1月我院收治的86例高血壓腦出血患者作為研究對象,隨機分為對照組和觀察組,每組43例。觀察組中男22例,女21例;年齡46~79歲,平均年齡(64.82±5.26)歲;出血量 38~49 ml,平均出血量(40.11±10.69)ml;發病時間 3~7 h,平均發病時間(4.96±2.45)h。對照組中男23例,女20例;年齡45~79歲,平均年齡(65.22±5.14)歲;出血量 37~49 ml,平均出血量(40.08±10.78)ml;發病時間 3~7 h,平均發病時間(5.12±2.13)h。兩組患者的一般資料相比較,差異無統計學意義,P>0.05,具有可比性。
1.2 納入標準 符合高血壓腦出血診斷標準者;經頭顱CT確診腦出血部位在基底節區且血腫大小未改變,中線未移位者;患者及家屬簽署知情同意書者。
1.3 排除標準 出血量在50 ml以上者,格拉斯哥昏迷評分8分以下者;形成腦疝者;發病至入院時間超過12 h者;腦部占位性病變或外傷導致出血者;伴有嚴重全身感染者。
1.4 手術方法
1.4.1 觀察組 采用細孔穿刺引流術治療。經CT確定基底節區血腫情況后,在額部中下界進行穿刺,選擇距離血腫最近的穿刺點,且額部投影區須避開功能神經區及大血管;在局部麻醉(2%利多卡因)下采用錐顱器進行穿刺,進針方向與矢狀面平行,穿透至硬腦膜下后采用腦穿針進行穿刺,達到預定靶點后置入引流軟管,將針芯拔出,接無菌注射器緩慢抽吸血腫,酌情抽取50%~70%的積血即可,最后接閉式引流裝置,妥善固定,保持引流通暢。術后行CT檢查確定引流管位置是否良好;經引流管注射尿激酶2萬單位/12 h,根據引流量及CT復查結果中血腫的大小調整劑量,若引流見新鮮血,則暫停使用尿激酶,待血腫明顯減少或消失后,夾閉引流管,24 h后患者無異常則拔除引流管[3]。
1.4.2 對照組 采用開顱手術治療。在全麻下氣管插管并進行手術,根據CT定位,以血腫靠近腦皮質部位為手術入路,手術切口須避開功能神經區及大血管,行常規骨瓣開顱,根據血腫大小和位置選擇腦穿針,經腦溝清除積血,若為活動性出血,應給予雙極電凝止血,根據腦組織情況采取去骨瓣減壓或復位,術后皮下放置引流管,外接閉式引流裝置。
1.5 評價指標 治療前后,對患者進行神經功能缺損評分(NIHSS)、日常活動能力評估(Barthel指數)、認知功能評分(MMES簡易智能精神狀態量表)及肢體運動功能評分(改良Fugl-Meyer評分)。其中神經功能缺損(NIHSS)評分分數越高,表示神經缺損越嚴重;Barthel指數分值為0~105分,分數越高表示日常活動能力越好;MMES量表共30分:≤27分為不同程度的認知功能障礙;27分以上為正常。改良Fugl-Meyer評分中,<50分為嚴重運動障礙;50~84分為明顯障礙;85~95分為中度運動障礙;96~99分為輕度運動障礙;100分為正常。
1.6 統計分析 數據處理采用SPSS17.0統計學軟件,計數資料采用χ2檢驗,計量資料以表示,采用t檢驗。P<0.05為差異有統計學意義。
2 結果
2.1 兩組的Barthel指數、Fugl-Meyer及 NIHSS評分比較 治療前兩組的Barthel指數、Fugl-Meyer及NIHSS評分相比較,差異無統計學意義,P>0.05;治療后兩組的Barthel指數、Fugl-Meyer及NIHSS評分均明顯改善,且觀察組的改善程度優于對照組,差異有統計學意義,P<0.05。見表1。
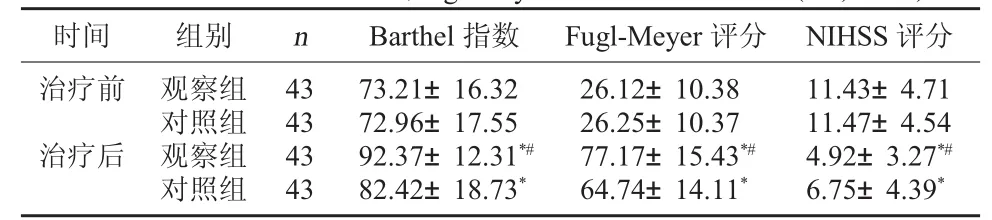
表1 兩組的Barthel指數、Fugl-Meyer及NIHSS評分比較(分,x±s)
2.2 兩組的MMES評分比較 治療前兩組的MMES評分相比較,差異無統計學意義,P>0.05;治療后兩組的MMES評分均明顯改善,且觀察組改善程度優于對照組差異有統計學意義,P<0.05。見表2。
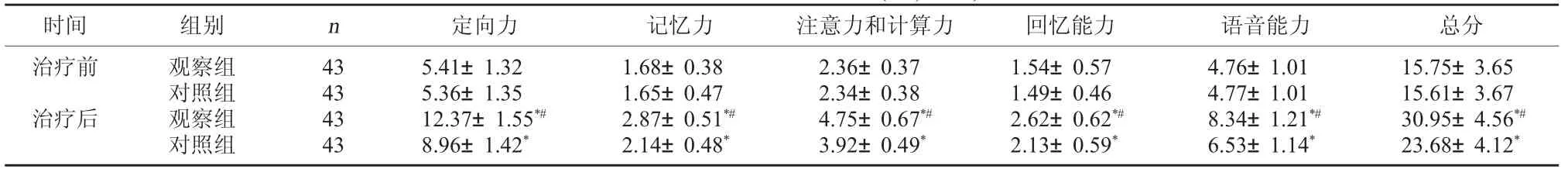
表2 兩組的MMES評分比較(分,x±s)
3 討論
高血壓腦出血以腦實質出血為主要表現,繼而會引起一系列的病理改變,首先血腫的形成會對腦組織形成物理性的壓迫并使其移位、變形,還可能使患者顱內壓增高,加重腦部的缺血缺氧;其次顱內血腫的形成還會釋放蛋白酶、凝血酶原和鐵離子等物質,激活大量游離氨基酸,誘發炎癥反應,激活補體系統,使神經系統發生繼發性損傷[4]。因此,及時清除血腫,防止腦組織發生繼發性改變,對改善患者預后至關重要。開顱手術是傳統的手術方式,操作可在直視下進行,血腫清除也較為徹底,但操作過程較為繁瑣,手術切口較大,時間較長,醫源性風險較高。而細孔穿刺引流術具有較多的優勢:(1)手術較為簡單,定位準確性高,可在早期或超早期解除血腫對腦組織和神經的壓迫,改善腦部缺血缺氧狀態,同時解除血腫占位效應,預防腦疝形成,降低顱內壓;(2)術后通過引流管對血腫進行抽吸并沖洗血腫腔,可降低再出血的風險,而且經引流管給予尿激酶,可提高引流效果;(3)手術切口小,創傷小;(4)設備要求低,基層醫院也可推行[5]。
本研究結果表明,治療前兩組的Barthel指數、Fugl-Meyer、NIHSS和MMES評分相比較,差異無統計學意義,P>0.05;治療后觀察組的Barthel指數、Fugl-Meyer和MMES評分均明顯高于對照組,NIHSS評分低于對照組,差異均有統計學意義,P<0.05。綜上所述,細孔穿刺引流術對高血壓腦出血患者治療效果更好,可有效改善患者的認知功能和肢體運動功能,安全性更高。
[1]王冠.錐顱穿刺抽吸引流血腫清除術治療高血壓腦出血的療效及對神經功能恢復的影響[J].中國實用神經疾病雜志,2017,20(3):59-62
[2]袁明,謝萬福.腦出血開顱手術與鉆孔引流的療效對比[J].神經損傷與功能重建,2015,10(3):250-251
[3]鄧有琦,李靜梅,楊小華,等.簡易錐顱穿刺血腫或腦室引流術與開顱手術治療高血壓性腦出血的對比研究[J].西部醫學,2012,24(12):2334-2335
[4]肖偉利,元少鵬,胡建軍.CT立體定位引導微創穿刺顱內血腫清除術與開顱手術治療高血壓腦出血的療效觀察[J].中國醫藥指南,2014,12(15):50-51
[5]梁亞明,方凱,盧偉坤,等.微創置管引流術和開顱手術在高血壓腦出血中應用的效果對比分析[J].吉林醫學,2014,35(16):3514-3515

