右小腦半球不典型室管膜瘤局部塑形生長一例并文獻回顧
歐陽紅,韓娜,張靜,劉冰芳
男,50歲,突發性頭暈頭痛3個月余,加重10余天。實驗室檢查結果正常。MRI (圖1A、B)平掃:右小腦半球不規則實性腫塊,蔓延至同側橋小腦角及橋前池,大小約為52 mm×59 mm×49 mm,邊界模糊,以長T1稍長T2信號表現為主,病灶偏內側見小片狀囊變影,囊變區內見等信號結節。擴散加權成像(diffusion weighted imaging,DWI)病灶實性部分及囊變區內結節呈等信號(圖1C),病灶周圍未見明顯水腫,腦干及第四腦室輕度受壓。增強掃描病灶內見多發小血管漂浮,囊變區內明顯強化結節(圖1D)。磁共振波譜(magnetic resonance spectroscopy,MRS):病灶實性部分及囊變區結節N-乙酰天門冬氨酸(N-acetylaspartic acid,NAA)峰值明顯減低,膽堿(choline,Cho)峰值明顯升高,Cho/NAA大于5,見高聳脂質(Lip)峰(圖1E、1F)。磁共振血管成像及磁共振靜脈成像未見明顯異常。術前MRI診斷:右側小腦半球不規則占位,累及橋小腦角區及橋前池,考慮小腦發育不良性神經節細胞瘤或者間變少突膠質細胞瘤。患者全麻下分層開顱,小腦皮層下探及灰紅色灰白色腫瘤,質韌,血供不豐富,腫瘤中心見暗紅色腫瘤組織,質軟,血供豐富;腫瘤內側緊鄰腦干,界限清晰;外側界達橋小腦角區。病理結果:小腦室管膜瘤,WHOⅡ級(圖1G)。免疫組化染色:膠質纖維酸性蛋白(glial f ibrillary acidic protein,GFAP)(部分+),Vimentin (+),S-100(+),Olig-2(+),EMA (-),CKp (-),Neu-N (-),Syn(+/-),INI-1(-),P53(-),Ki-67陽性細胞數占3%。
討論 室管膜瘤主要發生于腦室系統,第四腦室多見,腦實質者較少見。而本例發生于右小腦半球,蔓延至橋小腦角及橋前池,學習文獻[1],累及橋小腦角區的室管膜瘤起源大致有兩種學說:①腫瘤起源于第四腦室外側孔處室管膜細胞,經側孔蔓延至橋小腦角區,不累及第四腦室;②腫瘤來源于柔腦膜或腦實質異位的胚胎殘余的室管膜靜止細胞,與腦室無關。“菊形團”和“假菊形團”是室管膜瘤特征性的組織學改變。
室管膜瘤多見于兒童,發病年齡集中在5~15歲[2],臨床表現無特異性。相對于腦室內室管膜瘤,腦實質內室管膜瘤多發生在幕上,以額葉、頂葉多見[3],體積一般較大,可侵入到鄰近腦室內,呈囊實性型和實質型兩種表現,以囊實性型多見。常見MRI表現:平掃時,腫瘤實性部分呈等或稍長T1信號、稍長T2信號,內可有囊變、出血;增強后實性部分明顯花環樣或者不規則狀強化,周圍無水腫或輕度水腫。DWI:腫瘤實性部分常表現等或低信號。1H-MRS:常見NAA峰顯著下降,Cho峰顯著升高,Lip峰在惡性程度高的膠質瘤中出現頻率高。
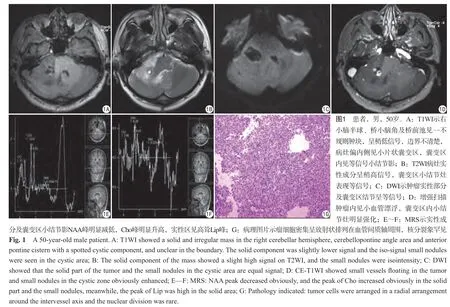
結合相關文獻回顧分析本例特點如下:①病灶幾乎累及整個右側小腦半球,蔓延生長至橋小腦角及橋前池,范圍極廣,實性成分為主,與小腦幕寬基底相連;②增強后腫瘤實性部分未見強化,內見“小血管漂浮征”及囊變區內明顯強化壁結節,此表現文獻中尚無報道;③Naser等[4]認為腫瘤實質區Cho/NAA和Cho+肌酸(Creatine,Cr)/NAA比值是判斷腫瘤分級最可靠的指標,最佳截斷值分別為12.2、17。本例實性部分MRS顯示Cho/NAA、Cho+Cr/NAA分別為27、92,囊性區壁結節MRS顯示Cho/NAA、Cho+Cr/NAA分別為19、32,二者均提示為高級別腫瘤,但病理結果與文獻不一致。
本例術前誤診為小腦發育不良性神經節細胞瘤或者間變少突膠質細胞瘤,主要原因在于其發病范圍、強化方式及MRS征象。小腦發育不良性神經節細胞瘤很少見,MRI典型表現為層狀異常信號,似“掌紋征”或“虎斑征”。間變少突膠質細胞瘤:好發于額葉,累及皮層下及皮層下白質區,不規則的條索狀鈣化。本例還應與腦膜瘤鑒別,其與腦膜寬基底相連,增強后明顯強化并可見腦膜尾征。
總之,對于發生在一側整個小腦半球實性為主腫物,蔓延至橋小腦角及橋前池呈塑形生長,增強掃描后見“小血管漂浮征”及囊變區內明顯強化壁結節的影像表現,且MRS提示惡性病變的,在診斷中不應完全排除室管膜瘤的可能。

