導針定位在胸腰椎骨折前路手術中置釘的應用研究
馬立泰,劉浩,楊毅,龔全,李濤,王貝宇,鄧宇驍,丁琛
(四川大學華西醫院骨科,四川 成都 610041)
胸腰椎骨折中因縱向暴力導致的椎體骨折同時后方韌帶復合體完整的患者占66%,其中椎體爆裂骨折約占28%[1]。開放性后路脊柱融合內固定需要廣泛的軟組織和肌肉剝離,伴隨著關節囊的失神經支配和其他支持結構的無力,患者功能恢復不滿意[2]。盡管前路手術存在手術時間長、出血多、技術要求高等問題,但是前路手術方式更便于直視下清除碎骨片,椎管占位清除率高,術后椎管占位率低,椎體高度和矢狀面Cobb角丟失少,并發癥少,術后植骨融合率高[3-7]。
前路手術操作中椎體螺釘的植入角度應與終板平行[8-9],植入螺釘與終板不平行易導致脊柱側方成角的發生。我們的研究認為主要是因為傾斜的椎體螺釘在與連接棒緊固時帶動椎體的旋轉從而出現術后脊柱的側方成角[10]。我們對比分析了術中導針定位在置釘時的應用效果。
1 資料與方法
1.1 一般資料 研究類型:前瞻性連續性隨機對照研究。納入標準:a)我院 2014年5月至2016年10月胸腰段骨折前路手術患者;b)椎體高度丟失大于50%;c)椎管占位大于50%;d)有神經損害癥狀或神經癥狀進行性加重者;e)后凸成角大于30°或后凸進行性加重。排除標準:a)年齡>70歲;b)影像學顯示后方韌帶復合體有損傷者;c)合并有骨折脫位者;d)合并嚴重骨質疏松癥者;e)伴有嚴重的側方移位和旋轉移位;f)合并其他部位損傷需要同時手術者;g)其他系統疾病不符合常規手術標準者;h)合并有精神癥狀者。共納入60例患者,隨機分入兩組中,獲得隨訪的患者53例。53例中男33例,女20例;年齡27~61歲,平均(39.4±12.8)歲。損傷類型:車禍傷6例,重物砸傷10例,高處墜落傷37例。骨折椎體節段:T11椎0例,T12椎5例,L1椎37例,L2椎6例,L3椎4例,L4椎1例。骨折椎體AO分型:A型50例,B型3例。脊髓損傷Frankel分級:A級6例,B級4例,C級10例,D級21例,E級12例。內固定材料:Antares或Anterior。合并其他部位損傷:無21例,其他脊椎及附件損傷32例,腦外傷3例,內臟破裂2例,肋骨骨折伴或不伴有胸腔積液肺挫傷19例,上肢損傷6例,下肢損傷9例。手術距入院時間(5.8±3.7)d;手術距受傷時間(7.5±5.8)d。術中出血量200~800 mL,平均(295.3±246.5)mL;術中常規自體血回輸,術中自體血回輸量100~400 mL,平均(210.0±120.6)mL;6例于術中術后輸異體血300~600 mL,其余患者沒有輸血。
患者分為兩組:定位組和非定位組,定位組在術中置釘前應用克氏針在椎體上臨時定位確定椎體正位像上螺釘進釘方向,非定位組則根據椎體的形態確定進釘方向。隨訪時定位組25例,非定位組28例,隨訪時間6~15個月,平均隨訪時間9.4個月。隨機方法為隨機數字表法,對測量數據的人員和最后統計的人員采用盲法(見表1)。兩組基線比較差異無統計學意義(P=0.59)。

表1 兩組基本資料比較
1.2 手術步驟 全麻,均取右側臥位。根據骨折部位采取相應切口平面。常規顯露傷椎及相鄰的上下方椎體的左側面積左前1/3區域,椎體的前方不顯露,椎體節段動脈采用鈦夾夾閉同時在斷端用雙極電凝電灼止血,后方顯露至椎體與椎弓根的交界處,傷椎可以顯露椎體后緣。根據傷椎的骨折信息定位傷椎,如果定位不準確,則通過C臂機定位。
定位組先確定傷椎上位椎體后下方的椎體螺釘的進釘點和傷椎下位椎體后上方的椎體螺釘的進釘點(距離椎體后緣和相應的終板約5.0 mm),應用直徑2 mm的克氏針,按照顯露區域的椎體形態,以合適的角度把克氏針擊入椎體內約10~20 mm,C臂機定位脊柱的前后位X線片,根據克氏針的進釘方向及進釘點進行適當的調整后按照標準的進釘點及進釘角度安置椎體螺釘,不再C臂機透視,最后進行椎體大部分特別是椎體后緣的切除、椎管減壓,用切除的骨質填充于相應長度的鈦網中并行支撐固定。非定位組則先切除傷椎上下的椎間盤及相應的軟骨終板,以可視的終板為標準確定椎體螺釘的進釘點及進釘角度安置椎體螺釘,C臂機透視確定椎體螺釘的位置,最后進行椎體后1/3區域的切除、椎管減壓、鈦網支撐植骨融合內固定術。
1.3 測量方法 影像學資料觀察:應用Image-pro Plus 6.0測量軟件對術前、術后、最后一次隨訪的X線片進行測量。測量指標包括:a)冠狀面Cobb角。Cobb角測量方法是固定螺釘所在的上位椎體的上終板延長線與固定螺釘所在的下位椎體的下終板延長線的交角;b)椎體螺釘與其所在椎體的上/下終板的夾角;c)椎體螺釘從頭端向尾端依次為A、B、C、D釘,A、B釘與所在椎體的上終板的夾角為A、B角,C、D釘與椎體的下終板的夾角為C、D角(見圖1~4)。

圖1 冠狀面Cobb角示意 圖2 椎體螺釘示意

圖3 A角、C角示意 圖4 B角、D角示意
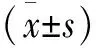
2 結 果
全部病例中術前冠狀面Cobb角定位組有2例5°以上,非定位組有1例5°以上,其余均為5°以下。術后有8例出現超過5°的側方成角,2例超過10°的側方成角,定位組中有1例出現超過5°的側方成角,其余均為非定位組。術前比較兩組差異無統計學意義(P>0.05),術后兩組之間差異有統計學意義(P<0.05)。見表2。
兩組術前、術后隨訪時的冠狀面Cobb角見表3。定位組術前與術后比較差異無統計學意義(P=0.783),隨訪沒有增加,無統計學意義(P=0.968);非定位組術前與術后比較差異有統計學意義(P=0.026),隨訪時亦沒有增加,差異無統計學意義(P=0.918)。
術中定位組克氏針定位方向25次,共50個椎體定位,需要適當調整方向共34次(68%);100枚螺釘與終板的夾角超過5°的僅僅8例,92%的螺釘與終板的夾角小于5°,平均(2.90±3.42)°。而非定位組因需要先顯露椎體的終板,共安置螺釘112枚,螺釘與椎體終板的夾角超過5°以上的共42枚(37.5%),小于5°的椎體螺釘70枚(62.5%),平均(4.46±4.22)°。兩組比較差異有統計學意義(P=0.006)。
兩組術中出血量200~800 mL,平均(295.3±246.5)mL;術中自體血回輸量100~400 mL,平均(210.0±120.6)mL;6例于術中術后輸異體血300~600 mL;兩組手術時間135~240 min,平均(175±60)min(見表4)。
入院時及末次隨訪時定位組和非定位組患者的Frankel分級見表5。兩組神經功能改善級別比較差異無統計學意義(P=0.236)。

表2 定位組和非定位組出現5°以上或以下的例數(例)
表3 兩組術前、術后及隨訪時的冠狀面Cobb角

表4 兩組之間術中出血量、輸血量、手術時間的比較

表5 兩組患者入院時及末次隨訪時脊髓神經功能分級(例)
3 討 論
胸腰椎骨折前路手術中應用釘棒系統固定,內固定安置的操作規程要求椎體螺釘平行于相應椎體的終板[8-9],但是手術操作過程中因客觀條件或習慣的原因可能會出現安置的椎體螺釘與終板不平行,而出現術后脊柱側方成角的現象,嚴重者出現明顯的脊柱側彎。我們在之前的研究中發現術后出現側方成角主要與椎體螺釘的安置方向有關,排除了骨折部位、內固定種類、術中腰橋的使用、肋椎角等因素,且中長期隨訪(最長49個月)側方成角沒有明顯的改變[10],同時我們也針對這種現象予以補救,通過預彎連接棒預防術后出現脊柱的側方成角[11]。如何讓椎體螺釘更加平行于終板,在切口顯露方面主要是切口平面的選擇,在傷椎上兩個節段平面入路可以更好的顯露,減小切口近端的阻擋,特別在L1椎體爆裂骨折時經第11肋骨入路,可以有效避免切口近端的阻擋導致置釘困難而出現椎體螺釘與終板不平行[10]。
在椎弓根螺釘安置的過程中也會出現椎弓根螺釘進釘點不良和進釘方向錯誤的現象[12],椎弓根螺釘與椎體的上下終板不平行導致螺釘與鈦棒不能緊密接觸,可能會出現釘棒系統不能真正的鎖緊,即使無早期并發癥,也會影響螺釘的生物力學效果,降低內固定系統的作用,增加遠期內固定松動、斷裂的風險[13]。臨床上使用導航系統可以有效提高置釘的準確率[14]。在胸腰椎前路手術亦有類似的現象,椎體螺釘沒有和椎體終板平行會導致相應的問題。本研究顯示,在前路手術中于置釘前定位的方法可以明顯增加螺釘進釘方向的準確率,定位組術后僅出現1例超過5°脊柱側方成角,而非定位組有7例超過5°以上、2例超過10°的側方成角。同時,因手術步驟的調整,術中出血量、手術時間也有明顯減少。椎體螺釘進釘方向的準確率提高,椎體螺釘與終板更加平行,術后出現脊柱側方成角也相應的減少,使手術更加精準。因此,建議作為一個手術步驟,前路手術中應用導針定位可以提高椎體螺釘平行于終板的準確率。
參考文獻:
[1]Magerl F,Aebi M,Gertzbein SD,et al.A Comprehensive classification of thoracic and lumbar injuries[J].European Spine Journal,1994,3(4):184-201.
[2]Kim DY,Lee SH,Chung SK,et al.Comparison of multifidus muscle atrophy and trunk extension muscle strength:percutaneous versus open pedicle screw fixation[J].Spine,2005,30(1):123.
[3]Yan D,Wang Z,Lv Y,et al.Anterior versus posterior surgical treatment of unstable thoracolumbar burst fracture[J].Eur J Orthop Surg Traumatol,2012,22(2):103-109.
[4]Hongxun C,Jiayi G,Lei Y,et al.Comparison of therapeutic effects of anterior decompression and posterior decompression on thoracolumbar spine fracture complicated with spinal nerve injury[J].Par J Med Sci,2015,31(2):346-350.
[5]Yan D,Wang Z,Lv Y,et al.Anterior versus posterior surgical treatment of unstable thoracolumbar burst fracture[J].Eur J Orthop Surg Traumatol,2012,22(2):103-109.
[6]Cui H,Guo J,Yang L,et al.Comparison of therapeutic effects of anterior decompression and posterior decompression on thoracolumbar spine fracture complicated with spinal nerve injury[J].Pak J Med Sci,2015,31(2):346-350.
[7]Aikeremujiang·Muheremu,Sun Yuqing,Wu Zhongyan,et al.Comparison of anterior and posterior approaches for thoracolumbar burst fracture:a meta-analysis on Cobb angle loss,Frankel grading improvement and vertebral height loss[J].中國組織工程研究,2015(4):635-641.
[8]Ghanayem AJ,Zdeblick TA.Anterior instrumentation in the management of thoracolumbar burst fractures[J].Clin Orthop Relat Res,1997(335):89-100.
[9]Kaneda K,Taneichi H,Abumi K,et al.Anterior decompression and stabilization with the Kaneda device for thoracolumbar burst fractures associated with neurological deficits[J].J Bone Joint Surg(Am),1997,79(1):69-83.
[10]馬立泰,劉浩,李濤,等.經第11和12肋骨兩種手術入路對L1爆裂骨折前路手術置釘角度影響的比較研究[J].中國骨傷,2012,25(12):28-32.
[11]馬立泰,龔全,王貝宇,等.預彎棒預防胸腰椎骨折前路手術后側方成角[J].中國矯形外科雜志,2017,25(8):684-689.
[12]Gautschi OP,Schatlo B,Schaller K,et al.Clinically relevant complications related to pedicle screw placement in thoracolumbar surgery and their management:a literature review of 35,630 pedicle screws[J].Neurosurg Focus,2011,31(4):8.
[13]王澤,孟德華,費琴明,等.SpineNav-01手術導航系統輔助脊柱椎弓根螺釘置入的臨床研究[J].復旦學報(醫學版),2016,43(5):573-579.
[14]都江勝,趙毓軍,王小鐵.脊柱導航系統在腰椎爆裂骨折治療中的應用[J].實用骨科雜志,2015,21(9):828-831.

