系統性紅斑狼瘡MRL/lpr小鼠的免疫作用機制
鄺少松,楊 林,嚴家榮,譚巧燕,代路路,唐小江
(廣東省醫學實驗動物中心,廣東 佛山 528248)
系統性紅斑狼瘡(systemic lupus erythematosus,SLE)是一種慢性、多系統受累的自身免疫性疾病[1],其發病機制復雜,突出表現為多種自身抗體并通過免疫復合物等途徑誘導的炎癥免疫反應,而炎癥通路的激活、炎癥細胞(特別是巨噬細胞和T細胞)的浸潤及炎癥因子的表達發揮著重要作用[2-4]。研究表明,白細胞介素(interleukin, IL)、腫瘤壞死因子-α (tumor necrosis factor-α, TNF-α) 等細胞因子參與SLE的發病過程,尤其以T、B淋巴細胞免疫紊亂、產生大量的自身抗體為特征[5]。T淋巴細胞是高度異質性的群體,根據發育的過程中出現的分化抗原的不同,可分為CD4+T和CD8+T細胞,研究發現T細胞的功能主要是通過其分泌的細胞因子介導的。MRL/lpr小鼠作為一種研究狼瘡發病的代表性動物模型,在16周齡自發產生與人類疾病類似的狼瘡癥狀[6]。本研究選取了4種細胞因子(IL-2、IL- 4、IL-17、TNF-α)和T淋巴細胞的主要表面標志CD4和CD8進行檢測,目的在于對不同月齡的MRL/lpr小鼠和野生型小鼠進行一系列免疫機制基礎數據比較,為日后的廣大相關領域的科研工作者提供基礎數據及參考。
1 材料和方法
1.1 實驗動物
B6.MRL-FaslprNJU小鼠,C57小鼠,SPF級雌性。3月齡體重15~18 g、4月齡體重18~22 g、5月齡體重22~25 g、6月齡體重25~28 g雌性B6.MRL-FaslprNJU小鼠各10只,3月齡15~18 g野生型雌性C57小鼠10只,共50只。購自廣東省醫學實驗動物中心[SCXK(粵) 2013-0002]。所有實驗在廣東省醫學實驗動物中心完成[SYXK(粵) 2013-0002],經廣東省醫學實驗動物中心倫理委員會審查,福利倫理審查證號B201404-06。
1.2 主要試劑與儀器
小鼠抗雙鏈ds-DNA抗體(IgG)、白介素IL-2、白介素IL- 4、白介素IL-17、 腫瘤壞死因子TNF-α ELISA試劑盒均購自武漢華美生物工程有限公司; Anti-CD3、Anti-CD4抗體購自Abcam公司;全波長酶標儀,型號Multiskan Go,美國Thermo Fisher公司;流式細胞儀,型號BD Accuri C6 美國BD公司。
1.3 實驗方法
1.3.1 解剖取材
小鼠稱體重后,采用異氟烷吸入麻醉后摘眼球采集血液,離心,取血清置于-20℃保存;采集血液后斷頸處死,常規消毒動物腹部皮膚,無菌打開腹腔,取心、肝、脾、肺、腎稱重,計算臟器系數;鈍性去除被膜取脾,脾組織分成兩份置于-20℃保存備用。
1.3.2 指標檢測
ELISA檢測血清中小鼠抗雙鏈ds-DNA抗體,按照試劑盒說明書進行操作;取脾組織用ELISA檢測免疫因子白介素IL-2、IL4、IL17、腫瘤壞死因子TNF-α,按照試劑盒說明書進行操作;運用流式細胞儀檢測脾淋巴細胞CD3含量及CD4/CD8細胞比率。
1.4 統計學方法
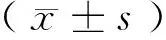
2 結果
2.1 不同月齡MRL/lpr小鼠及正常C57BL/6小鼠臟器系數比較
與3月齡C57小鼠相比,3~6月齡MRL小鼠心臟系數、肝臟系數、肺臟系數、雙腎系數差異無顯著性(P> 0.05),3~6月齡MRL小鼠脾臟系數均顯著升高(P< 0.05)(見表1)。
注:與3月齡C57小鼠比較,*P< 0.05;**P< 0.01。
Note.Compared with the 3-month old C57 mice,*P< 0.05;**P< 0.01.

表2 MRL/lpr小鼠與C57小鼠抗ds-DNA抗體水平的變化Tab.2 Changes of anti ds-DNA antibody levels in the MRL/lpr mice and C57 mice
注:與3月齡C57小鼠比較,*P< 0.05;**P< 0.01。
Note.Compared with the 3-month old C57 mice,*P< 0.05;**P< 0.01.
2.2 不同月齡MRL/lpr小鼠及正常C57BL/6小鼠抗ds-DNA抗體比較
與3月齡C57小鼠相比,3~6月齡MRL/lpr小鼠血清ds-DNA抗體濃度均顯著升高(P< 0.05),但MRL/lpr小鼠不同月齡間ds-DNA抗體濃度之間無明顯趨勢(見表2)。
2.3 免疫因子白介素IL-2, IL- 4、IL17、腫瘤壞死因子TNF-α檢測
與3月齡C57小鼠相比,3~6月齡MRL/lpr小鼠白介素IL-2濃度、腫瘤壞死因子TNF-α均顯著升高(P< 0.05),MRL/lpr小鼠不同月齡間白介素IL-2、TNF-α濃度無明顯趨勢;與3月齡C57小鼠相比,3~6月齡MRL/lpr小鼠白介素IL- 4、IL-17濃度差異無顯著性(P> 0.05);MRL/lpr小鼠隨著月齡增大,白介素IL-17濃度顯著升高(P< 0.05)(見圖1 A~D)。
2.4 脾淋巴細胞CD3、CD4/CD8檢測
與3月齡C57小鼠相比, 6月齡MRL/lpr小鼠脾淋巴細胞CD3濃度顯著降低(P< 0.01),MRL/lpr小鼠隨月齡增大CD3含量和D4/CD8比率有下降趨勢,但差異無顯著性。(見表3)

注:(A)IL-2濃度;(B)IL- 4濃度;(C)IL-17濃度;(D)TNF-α濃度。與C57BL/6小鼠比較,*P< 0.05;與3月齡MRL/lpr小鼠比較,ΔP< 0.05,ΔΔP< 0.01。圖1 不同月齡MRL/lpr和C57BL/6小鼠血液炎癥細胞因子濃度Note.(A) Concentration of IL-2. (B) Concentration of IL- 4. (C) Concentration of IL-17. (D) Concentration of TNF-α. Compared with the C57BL/6 mice, *P< 0.05. Compared with the 3-month MRL/lpr mice, ΔP< 0.05,ΔΔP< 0.01.Fig.1 Blood concentration of inflammatory cytokines in the MRL/lpr mice and C57BL/6 mice at different ages
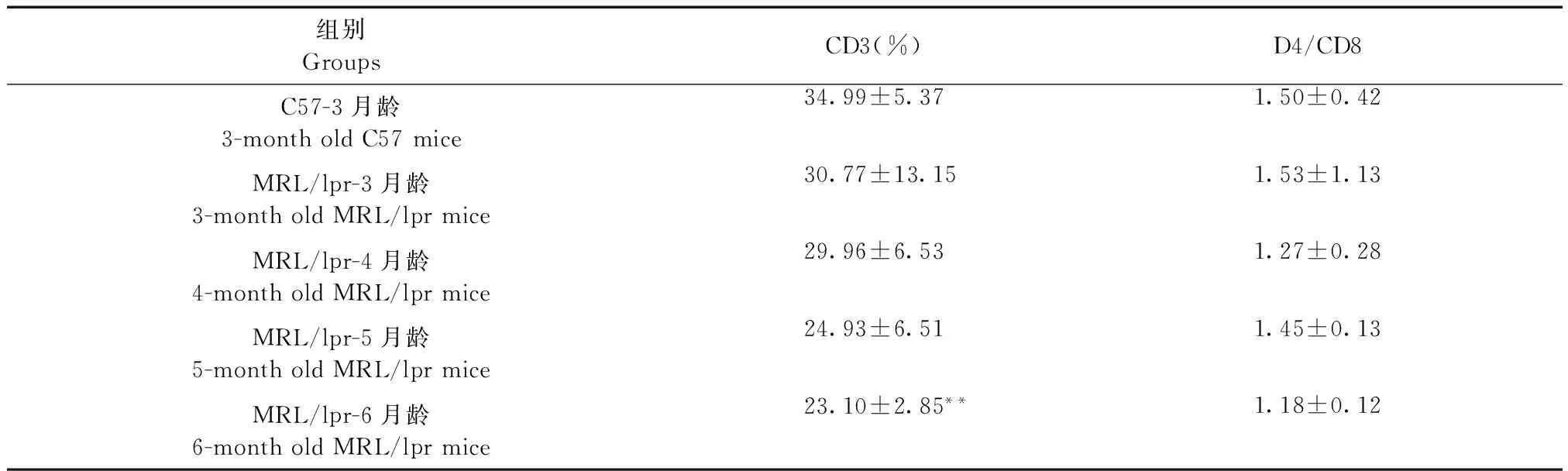
組別GroupsCD3(%)D4/CD8C57-3月齡3-montholdC57mice34.99±5.371.50±0.42MRL/lpr-3月齡3-montholdMRL/lprmice30.77±13.151.53±1.13MRL/lpr-4月齡4-montholdMRL/lprmice29.96±6.531.27±0.28MRL/lpr-5月齡5-montholdMRL/lprmice24.93±6.511.45±0.13MRL/lpr-6月齡6-montholdMRL/lprmice23.10±2.85**1.18±0.12
注:與3月齡C57小鼠比較,*P< 0.05;**P< 0.01。
Note.Compared with the 3-month old C57 mice,*P< 0.05;**P< 0.01.
3 討論
系統性紅斑狼瘡(systemic lupus erythematosus,SLE)是一種多系統、多器官受累的全身性自身免疫病,T細胞異常可能是SLE發病的重要機制之一。SLE患者T細胞異常主要表現為輔助性T細胞(Th)活性增高,抑制性T細胞(Ts)活性下降。Th細胞按照功能可分為Th1、Th2和Th17細胞。在活動性紅斑狼瘡中,Th細胞分泌的細胞因子表達異常。Thl細胞因子水平反映的是細胞免疫功能水平,Th2細胞因子水平反映體液免疫功能,Th17細胞以分泌細胞因子IL-17為特征,Thl,Th2與Th17細胞之間的相互調節,令機體的免疫應答處于一種精細而復雜平衡的狀態,細胞因子內部平衡的改變導致機體免疫的紊亂,進而誘導SLE疾病的發生和發展。IL-17能促進炎性反應以及加強機體的免疫防御功能[7]。IL-2促進B細胞分化增殖,啟動免疫球蛋白J鏈的翻譯合成,增強抗體的分泌,使B細胞分化成為能夠產生免疫球蛋白的活化細胞。TNF-α主要由單核巨噬細胞分泌,最主要的功能是參與機體的防御反應,是重要的促炎癥因子和免疫調節因子,它通過抑制T細胞信號傳導、促進B細胞和樹突狀細胞的生長以及誘導凋亡分子的產生等,參與自身免疫性疾病的發病機制[8]。本研究顯示3~6月齡MRL/lpr小鼠血清IL-2和TNF-α的水平比正常小鼠顯著升高;IL- 4、IL-17的水平與正常小鼠相比差異不顯著。IL-2和TNF-α同屬Th1型細胞因子,IL- 4、IL-17分別屬于Th2、Th17型細胞因子,由此我們推測在3~6月齡MRL/lpr小鼠狼瘡樣病變發展過程中,Th1型細胞因子占優勢,細胞因子網絡的失衡,導致了機體免疫紊亂。因此,IL-2和TNF-α在MRL/lpr小鼠模型SLE疾病的發生和發展的過程中起到了關鍵的作用。
CD3可表達于所有成熟T細胞表面,它是由五條肽鏈組成的復合分子,與其抗原受體(TCR)由非共價連接的方式形成完整的TCR/CD3復合體,共同參與對抗原刺激的免疫應答,而T細胞亞群中的CD4+細胞與CD8+細胞的相互制約及平衡對機體免疫應答具有重要的調節作用[9]。本研究顯示,6月齡MRL/lpr小鼠脾淋巴細胞CD3濃度顯著降低,D4/CD8比率下降,表明SLE存在T淋巴細胞失衡,T細胞功能紊亂現象。
抗ds-DNA抗體是一種能與天然的脫氧核糖核酸(DNA)結合的成分,它與細胞核的反應位點在于DNA(外圍區)脫氧核糖磷酸框架上。抗ds-DNA抗體對SLE的診斷高度特異,是紅斑狼瘡的診斷標準之一,它能促進抗原抗體復合物形成,激活補體,加劇了炎癥的發生,造成組織損傷[10]。本研究顯示3月齡MRL/lpr小鼠血清中的抗ds-DNA抗體濃度是正常的C57小鼠的1.7倍以上,MRL/lpr小鼠抗ds-DNA抗體的陽性率高達90%以上,表明MRL/lpr小鼠3月齡開始已出現SLE的特征,而且呈現出高水平的抗ds-DNA抗體。綜上,MRL/lpr小鼠是目前最常用的自發性系統性紅斑狼瘡動物模型之一,研究初步表明MRL/lpr小鼠在3月齡已開始出現T淋巴細胞失衡,免疫損傷的表現,在SLE發病發展過程中,Th1型淋巴細胞因子可能SLE免疫抑制的關鍵因素之一。
參考文獻:
[1] 王晶晶,嚴尚學,張小丹,等. TACI融合蛋白對MRL/lpr小鼠免疫功能的作用及其部分機制 [J]. 安徽醫科大學學報,2011, 46(9): 865-870.
[2] Nowling TK, Gilkeson GS. Mechanisms of tissue injury in lupus nephritis [J]. Arthritis Res Ther, 2011, 13(6): 250.
[3] Gigante A, Gasperini ML, Afeltra A, et al. Cytokines expression in SLE nephritis [J]. Eur Rev Med Pharmacol Sci, 2011, 15(1): 15-24.
[4] 梁柳琴, 許韓師, 葉玉津, 等. 白細胞介素-15在狼瘡性腎炎活動病變中的臨床意義 [J]. 中國病理生理雜志, 2008, 24(8): 1581-1584.
[5] 袁敏, 慕思娟, 崔慧娟, 等. DNA甲基化轉移酶在MRL/lpr狼瘡鼠CD4+T淋巴細胞中的表達水平研究及功能分析 [J]. 中華風濕病學雜志, 2009, 13(8): 521-524.
[6] Liu J, Karypis G, Hippen KL, et al. Genomic view of systemic autoimmunity in MRL/lpr mice [J]. Genes Immun, 2006, 7(2): 156-168.
[7] 秦衛松, 劉志紅. Th17細胞與自身免疫性疾病 [J]. 腎臟病與透析腎移植雜志,2008, 17(5): 453-456.
[8] 葉倩舲, 翟志敏, 王會平, 等. 多發性骨髓瘤與系統性紅斑狼瘡患者血漿IL-2、TNF-α檢測 [J]. 安徽醫科大學學報, 2016, 51 (2): 255-258.
[9] 錢齊宏, 張學光, 於葛華, 等. T細胞亞群及共刺激分子表達與系統性紅斑狼瘡免疫病理的關系 [J]. 蘇州大學學報(醫學版), 2002, 22(1): 8-12
[10] 吳希國,劉秀珍,馬越. 173例系統性紅斑狠瘡患者ANA,ENA和ds-DNA抗體的聯合檢測分析 [J]. 中國衛生檢驗雜志, 2012, 22 (4): 781-782.

