三種不同麻醉方式對中老年患者術后發生認知功能障礙的對比
蔡立松 王蕊 郭平選 韓慶波 席文娟 王太 張輝 劉冰冰
河北省唐山市開灤總醫院手術麻醉科(河北唐山 063000)
臨床醫學研究表明,術后認知功能障礙是老年患者術后中樞神經系統常見的并發癥之一[1]。據調查統計,65歲以上的髖關節置換術患者術后認知功能障礙的發生率大約為20%,延長患者的住院時間、影響疾病的恢復,增加患者的經濟壓力,情況嚴重的甚至還會發生永久性的認知功能障礙,對患者的生活質量造成嚴重的影響[2]。患者術后認知功能出現障礙主要表現為:注意力不集中,記憶力、理解能力、判斷能力以及計算能力等都下降。目前,對患者術后出現認知功能障礙缺乏有效的治療手段[3]。近年來對患者術后出現認知功能障礙的臨床研究較多,但是許多醫院的外科醫生對此知之甚少,且麻醉醫師在藥物選擇方面也存在困惑[4]。本次我院旨在研究丙泊酚、依托咪酯以及丙泊酚+七氟醚三種不同用藥方法對中老年患者術后認知功能的影響,減少老年患者術后出現認知功能障礙,為老年患者麻醉藥物的選擇提供更為準確的依據,取得比較滿意的效果。現將本次研究做如下報告。
1 資料與方法
1.1 一般資料 本研究選取開灤總醫院2016年1月至2016年10月在全麻下行手術的符合入選條件,年齡45~60歲的中年患者600例,隨機分為A、B、C三組,60歲以上的老年患者600例,隨機分為D、E、F三組,每組200例。A組:男113例,女87例,年齡46~60歲,平均(54.35±4.55)歲;B組:男114例,女86例,年齡46~60歲,平均(54.78±4.52)歲;C組:男110例,女90例,年齡46~ 60歲,平均(53.35±4.28)歲;D組:男107例,女93例,年齡60~74歲,平均(66.35±6.01)歲;E組:男105例,女95例,年齡60~75歲,平均(65.35±5.01)歲;F組:男106例,女94例,年齡60~76歲,平均(67.35±7.11)歲。排除標準[5]:(1)患腦梗等神經疾病有認知功能障礙的患者;(2)過度緊張、有精神疾病的患者;(3)長期服用鎮靜睡眠藥物患者;(4)長期飲酒以及水電解質、酸堿平衡紊亂的患者;(5)存在交流障礙的患者。本研究取得我院倫理委員會批準同意,并且經過所有入選患者的知曉并且簽署知曉同意書,A、B、C組患者的一般臨床資料進行比較,差異無統計學意義(P>0.05),三組患者基線具可比性。D、E、F組患者的一般臨床資料進行比較,差異無統計學意義(P>0.05),三組患者基線具可比性。
1.2 方法 所有患者均無術前用藥,患者進入手術室之后,開通靜脈通路,連接監護儀,術中監測患者的各項生命體征。麻醉誘導為A組和D組泵入2 mg/kg丙泊酚(生產廠家:廣東嘉博制藥有限公司,規格:20 mL:200 mg);B組和E組患者靜脈泵入0.3 mg/kg依托咪酯注射液(生產廠家:江蘇恩華藥業股份有限公司,規格:10 mL:20 mg);C組和F組與B組相同方法進行麻醉誘導。待患者意識消失以后靜脈注射維順苯磺酸阿曲庫銨(生產廠家:上海恒瑞醫藥有限公司,劑型:注射劑,規格:25 mg)0.2 mg/kg。麻醉維持A組和D組患者全麻以單純靜脈丙泊酚維持,B組和E組患者以單純靜脈依托咪酯維持,C組和F組以丙泊酚+七氟醚(生產廠家:上海恒瑞醫藥有限公司,規格:120 mL)靜吸復合維持,所有的患者術中如需要追加肌松劑均用順苯磺酸阿曲庫銨維持,在手術結束前0.5 h均停止瑞芬太尼。當患者自主呼吸恢復,脈搏血氧飽和度在吸入空氣時≥95%,肌力恢復后再拔出氣管導管。若患者使用術后鎮痛泵,統一使用舒芬太尼1.5 μg/kg+地佐辛20 mg+氟哌利多2.5 mg+0.9%生理鹽水至100 mL。
1.3 觀察指標 所有的患者均由經驗豐富的麻醉醫生完成手術,記錄6組患者手術時間、出血情況、自主呼吸恢復時間、蘇醒時間、拔管時間以及恢復室停留時間,同時在采用MMSE評分量表對6組患者術前1 d、術后1、3、7 d、1個月、1年的認知功能進行檢測,評分標準為:24~27分為輕度認知功能障礙;19~23分重度認知功能障礙;0~18分為重度認知功能障礙。并分析患者的影響MMSE評分降低的危險因素(年齡、手術持續時間、手術方式、是否合并腎功能不全、教育程度、術中是否麻醉給藥、術后是否使用鎮痛泵、術中是否發生大出血、術前是否有感染病史)。
1.4 統計學方法 本研究取得的數據全部采用Excel錄入計算機系統,同時選擇SPSS 18.0進行數據統計,計量資料的采用±s描述,6組患者數據之間的比較采用t檢驗,計數資料的比較采用χ2檢驗,P<0.05為差異具有統計學意義。
2 結果
2.1 6組患者手術指標情況比較 6組患者的手術時間、出血量、自主呼吸恢復時間以及拔管時間進行比較,差異無統計學意義(P>0.05);A組、D組患者蘇醒時間、在恢復室停留時間短于其他各組(P<0.05),見表1。
2.2 6組患者麻醉前后收縮壓、舒張壓、心率比較 6組患者術前收縮壓、舒張壓、心率比較差異無統計學意義(P>0.05),插管后3 min,B組患者的收縮壓、舒張壓、心率均高于A組、C組(P<0.05),E組患者的收縮壓、舒張壓、心率均高于D組、F組(P<0.05),且插管后3 min,B組患者的收縮壓、心率與治療前相比較,差異無統計學意義(P>0.05),見表2。
2.3 6組患者治療后MMSE評分情況比較 6組患者術前認知功能比較,差異無統計學意義(P>0.05);術后1 d和術后3 d,B組患者的MMSE評分均高于A組、C組(P<0.05),E組患者的MMSE評分均高于D組、F組(P<0.05);術后7 d,各組患者MMSE評分恢復到術前水平,且術后1個月差異無統計學意義(P>0.05)。見表3。
2.4 患者術后MMSE評分降低的危險因素 術后1 d MMSE評分低于27分的共590例,對其危險因素分析顯示,年齡≥60歲、手術持續時間≥2 h、合并腎功能不全、教育程度高中以下、術中麻醉給藥、術后使用鎮痛泵、術中發生大出血均是導致MMSE評分降低的危險因素。見表4。
表1 6組患者手術指標情況比較Tab.1 Comparison of six groups patients′surgery index ±s
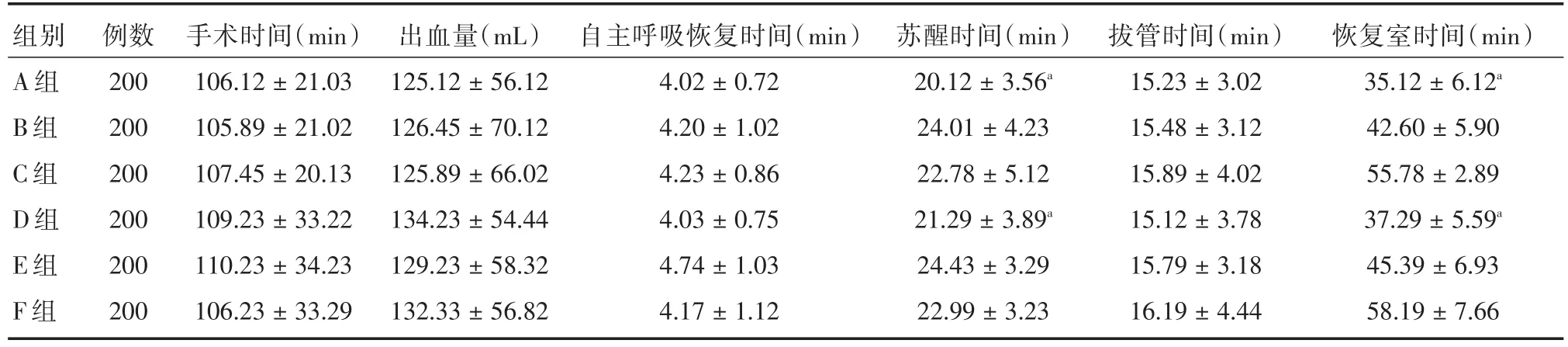
表1 6組患者手術指標情況比較Tab.1 Comparison of six groups patients′surgery index ±s
注:a表示組間比較差異有統計學意義,P<0.05
組別A組B組C組D組E組F組例數200 200 200 200 200 200手術時間(min)106.12±21.03 105.89±21.02 107.45±20.13 109.23±33.22 110.23±34.23 106.23±33.29出血量(mL)125.12±56.12 126.45±70.12 125.89±66.02 134.23±54.44 129.23±58.32 132.33±56.82自主呼吸恢復時間(min)4.02±0.72 4.20±1.02 4.23±0.86 4.03±0.75 4.74±1.03 4.17±1.12蘇醒時間(min)20.12±3.56a 24.01±4.23 22.78±5.12 21.29±3.89a 24.43±3.29 22.99±3.23拔管時間(min)15.23±3.02 15.48±3.12 15.89±4.02 15.12±3.78 15.79±3.18 16.19±4.44恢復室時間(min)35.12±6.12a 42.60±5.90 55.78±2.89 37.29±5.59a 45.39±6.93 58.19±7.66
表2 六組患者麻醉前后收縮壓、舒張壓、心率比較Tab.2 Comparison of six groups patients′systolic pressure,diastolic pressure and heart rate before and after anesthesia ±s
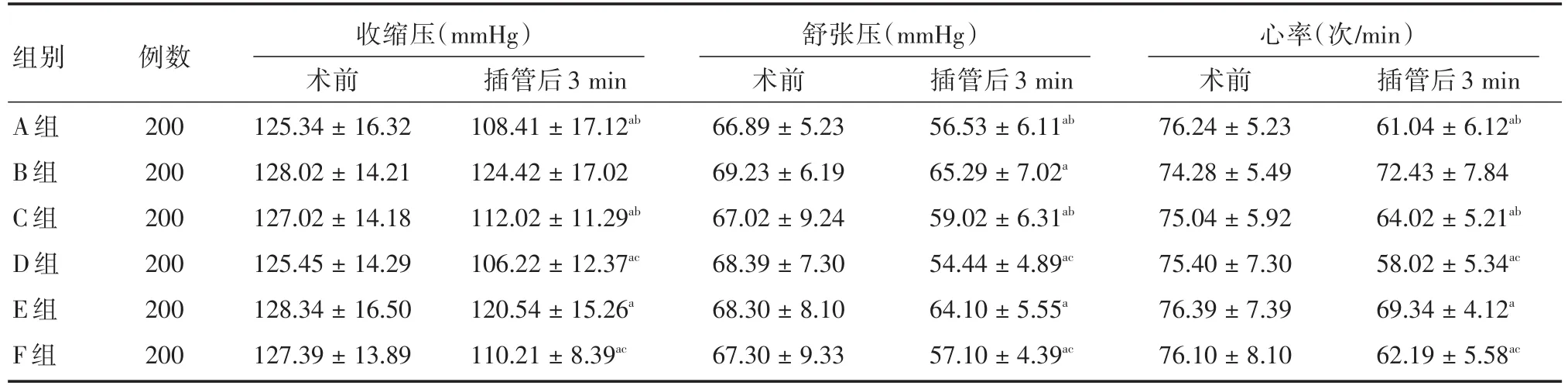
表2 六組患者麻醉前后收縮壓、舒張壓、心率比較Tab.2 Comparison of six groups patients′systolic pressure,diastolic pressure and heart rate before and after anesthesia ±s
注:組內術前與插管后3 min相比較,aP<0.05;B組與其他組比較,bP<0.05;E組與其他組比較,cP<0.05
組別A組B組C組D組E組F組例數200 200 200 200 200 200收縮壓(mmHg)術前125.34±16.32 128.02±14.21 127.02±14.18 125.45±14.29 128.34±16.50 127.39±13.89插管后3 min 108.41±17.12ab 124.42±17.02 112.02±11.29ab 106.22±12.37ac 120.54±15.26a 110.21±8.39ac舒張壓(mmHg)術前66.89±5.23 69.23±6.19 67.02±9.24 68.39±7.30 68.30±8.10 67.30±9.33插管后3 min 56.53±6.11ab 65.29±7.02a 59.02±6.31ab 54.44±4.89ac 64.10±5.55a 57.10±4.39ac心率(次/min)術前76.24±5.23 74.28±5.49 75.04±5.92 75.40±7.30 76.39±7.39 76.10±8.10插管后3 min 61.04±6.12ab 72.43±7.84 64.02±5.21ab 58.02±5.34ac 69.34±4.12a 62.19±5.58ac
表3 6組患者治療后MMSE評分情況比較Tab.3 Comparison of six groups patients′MMSE after operation ±s,分
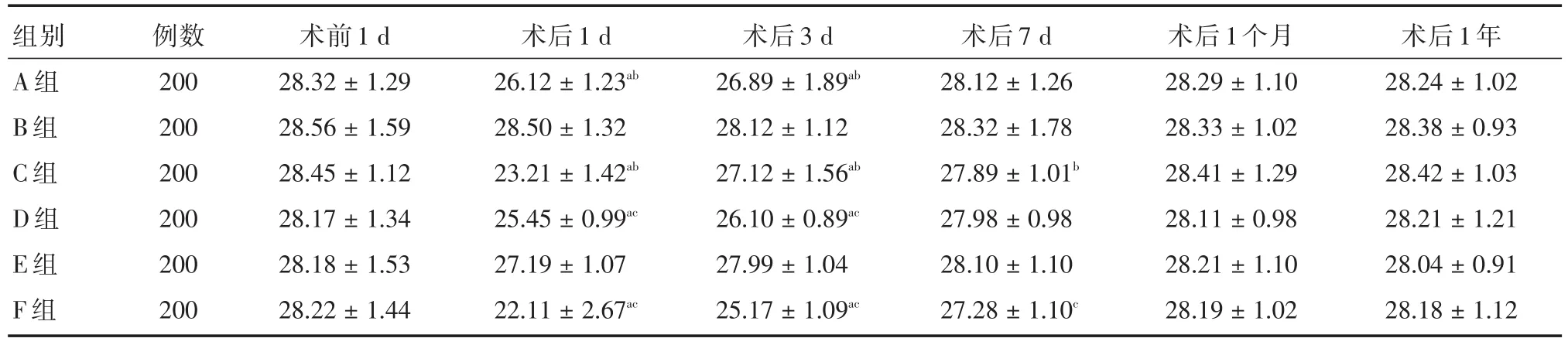
表3 6組患者治療后MMSE評分情況比較Tab.3 Comparison of six groups patients′MMSE after operation ±s,分
注:組內術前與術后相比較,aP<0.05;B組與其他組比較,bP<0.05;E組與其他組比較,cP<0.05
組別A組B組C組D組E組F組例數200 200 200 200 200 200術前1 d 28.32±1.29 28.56±1.59 28.45±1.12 28.17±1.34 28.18±1.53 28.22±1.44術后1 d 26.12±1.23ab 28.50±1.32 23.21±1.42ab 25.45±0.99ac 27.19±1.07 22.11±2.67ac術后3 d 26.89±1.89ab 28.12±1.12 27.12±1.56ab 26.10±0.89ac 27.99±1.04 25.17±1.09ac術后7 d 28.12±1.26 28.32±1.78 27.89±1.01b 27.98±0.98 28.10±1.10 27.28±1.10c術后1個月28.29±1.10 28.33±1.02 28.41±1.29 28.11±0.98 28.21±1.10 28.19±1.02術后1年28.24±1.02 28.38±0.93 28.42±1.03 28.21±1.21 28.04±0.91 28.18±1.12
3 討論
目前臨床醫學研究對術后認知功能障礙的發病機制還不是很明確。有多項臨床研究表明,患者出現術后認知功能障礙是多種因素共同作用的結果,同時也是老年人術后比較常見的一種并發癥[6]。患者術后認知功能障礙的臨床癥狀主要表現為:手術后患者的記憶能力下降,注意力下降。術后認知功能障礙短則存在數天,長則存在數月,情況嚴重的甚至持續終生,嚴重影響患者術后的生活質量以及社會功能的恢復。不僅會降低患者的自理能力,還會導致患者的病發率和死亡率增加,延長患者住院時間,加重患者的經濟負擔。有研究表明,年齡與患者術后認知功能障礙有關,65歲以上的髖關節置換術患者術后認知功能障礙的發生率大約為20%[7]。且患者術后認知功能障礙多發生于心臟手術、髖關節置換術以及下頜骨折等大手術后。
由于老年人的臟器功能不全,中樞神經系統的功能也相應退化,由此導致老年患者對各種創傷的耐受能力降低,不同的麻醉用藥對老年患者術后認知功能的影響在臨床醫學實踐中備受爭議,所以選擇安全有效以及代謝迅速的藥物尤為重要[8]。國外研究報道指出[9-10],手術和麻醉對術后認知功能障礙有促進作用,但是有相關文獻報道指出,老年髖關節患者術后認知功能障礙的發生率大約為20%,并且大多都發生在患者術后的第2天至第5天內,而術后7 d老年患者術后認知功能障礙的發生率大約為10%,這可能與患者腦部微栓塞有關。有資料顯示[11-13],老年患者術后認知功能下降與中樞膽堿能系統的功能降低有著密切的關系,術前用藥會對患者術后認知功能障礙產生一定的影響,可能是由于抑制了中樞膽堿能系統的功能,所以本次我院選取的患者在術前均未用藥。本次我院選用的丙泊酚和依托咪酯,都是清除代謝速度比較快的藥物,并且該藥物能夠有效的減少可能發生術后認知功能障礙的促進因素,保護患者的神經功能,能夠有效的減少患者短暫性或者是整體性腦部缺血后對神經功能的損傷,避免術后認知功能障礙的發生。
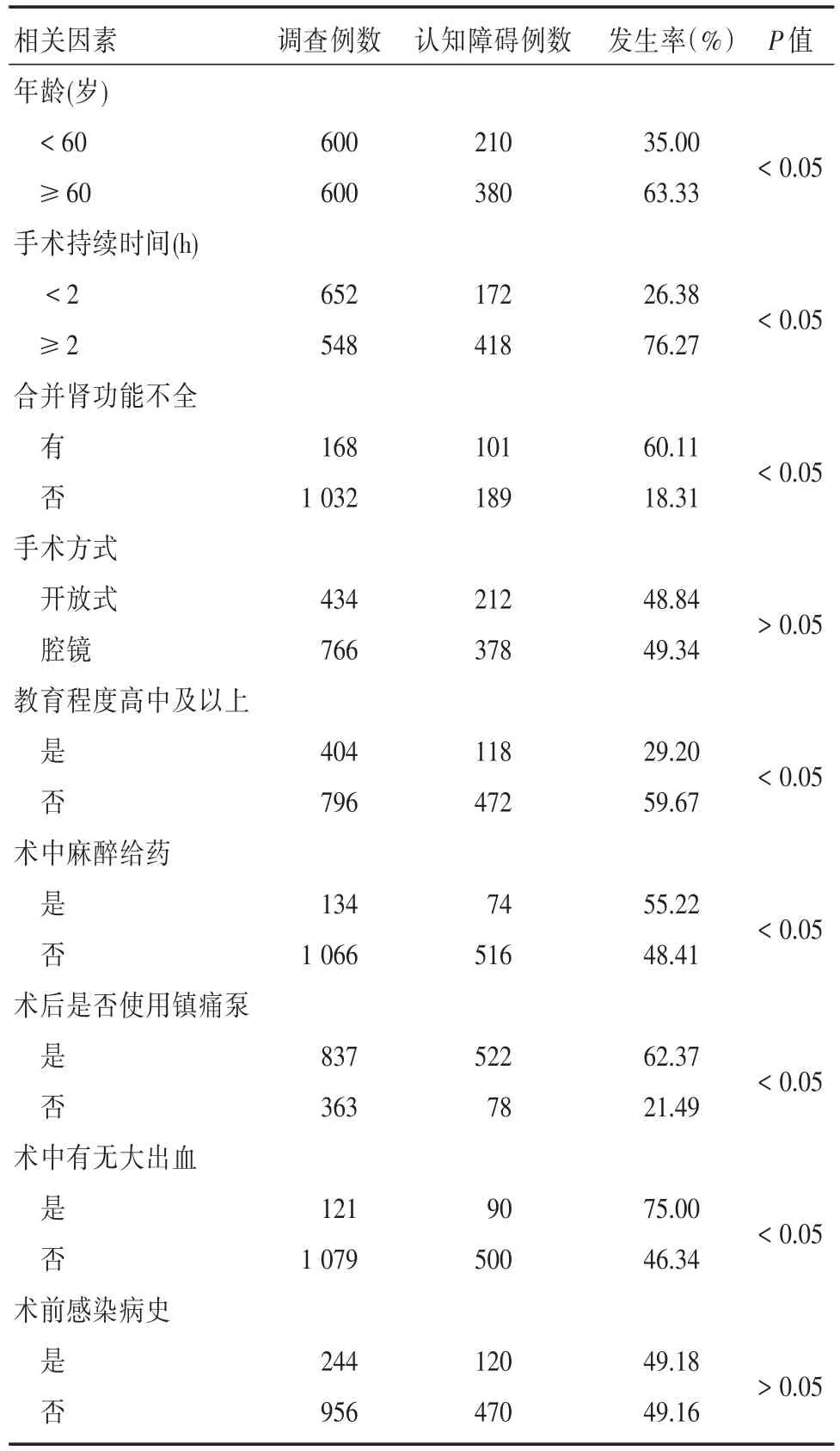
表4 患者術后MMSE評分降低的危險因素分析Tab.4 Risk factor analysis of MMSE reduction after surgery
吸入用七氟醚其主要應用于成年人和兒童的全身麻醉的誘導和維持,在住院患者和門診患者均應用廣泛。七氟醚麻醉優點為在誘導期時麻醉過程比較平靜,患者的術中血液動力學較平穩,且術后蘇醒較快。據資料顯示[14-18],丙泊酚可能損害幼鼠的學習記憶能力,同時也會導致患者術后出現認知功能障礙。本研究結果表明,丙泊酚使用患者的蘇醒時間、術后在恢復室停留的時間明顯短于采用依托咪酯和丙泊酚+七氟醚患者,顯示丙泊酚能夠更快起效且更快蘇醒。依托咪酯患者插管后3 min,其收縮壓、舒張壓、心率的變化更小,表明其對于血流動力學的影響更小,這與該藥物的藥理特性是分不開的。術后1 d和3 d,使用依托咪酯患者的MMSE評分均高于其他組,在術后7 d,單純使用依托咪酯以及丙泊酚的MMSE評分恢復到術前水平,而使用丙泊酚+七氟醚的患者MMSE評分仍低于術前評分,分析與丙泊酚+七氟醚二者合用雖減少部分靜脈麻醉藥物用量,但由于吸入藥的作用機理不同,可能對神經系統產生更嚴重的抑制,同時也可能與兩種藥物合用的相互作用有關。
此外,研究顯示,術后1 d MMSE評分低于26分的共590例,對其危險因素分析顯示,年齡≥60歲、手術持續時間≥2 h、合并腎功能不全、教育程度高中以下、術中麻醉給藥、術后使用鎮痛泵、術中發生大出血均是導致MMSE評分降低的危險因素,臨床中,我們應該對上述危險因素予以控制,以降低術后認知功能障礙的發生。另外,本研究涉及樣本量大,調查者較多,難免有樣本丟失、調查者主觀因素不同等導致結果稍有誤差,在今后的研究中,我們盡可能保證結果的嚴謹。
丙泊酚、依托咪酯以及丙泊酚+七氟醚麻醉對中老年患者的術后的認知功能都會產生一定的影響,但是與依托咪酯相比較,丙泊酚以及丙泊酚+七氟醚靜脈麻醉均會增加中老年患者早期認知功能的障礙,但對患者遠期認知功能障礙無明顯影響,且依托咪酯對于中老年患者的血流動力學影響更小。而丙泊酚有代謝快,蘇醒迅速等優點,在臨床工作中,我們要靈活應用各種麻醉藥物,減少對患者的不良反應。
[1] 王中林,田春,丁佳慧,等.單側腰部麻醉和全身麻醉對老年患者髖關節置換術應激反應影響的對比研究[J].重慶醫學,2016,45(19):2641-2644.
[2] 魯義,屠偉峰,卿朝暉,等.靜脈與硬膜外自控鎮痛對老年髖關節置換術患者術后鎮靜、舒適度及并發癥影響的比較[J].臨床麻醉學雜志,2015,31(2):109-112.
[3] 劉磊,丁娟,劉經緯,等.腰叢-坐骨神經聯合臀上皮神經阻滯麻醉與腰麻硬膜外聯合麻醉用于髖關節置換術的臨床效果觀察[J].臨床外科雜志,2016,24(9):706-708.
[4] SMITH N A,YEOW Y Y.Use of the Montreal Cognitive As?sessment test to investigate the prevalence of mild cognitiveim?pairment in the elderly elective surgical population[J].Anaesth Intensive Care,2016,44(5):581-586.
[5] 謝健,歐陽玉芳,陳元利,等.老年患者單側髖關節置換術應用輕比重布比卡因腰硬聯合阻滯麻醉效果的臨床研究[J].臨床和實驗醫學雜志,2014,32(12):1023-1026.
[6] 彭偉龍,曹陽,江偉航,等.FloTrac/Vigileo下預防性處理骨水泥反應對血流動力學及氧代謝指標的影響[J].廣東醫學,2015,56(22):3480-3482,3483.
[7] 高艷平,譚和蓮.超聲引導腰叢阻滯并右美托咪啶麻醉在高齡髖關節置換術中的應用觀察[J].臨床醫藥文獻電子雜志,2016,3(24):4852-4853.
[8] 袁嵐,唐煒,王劍,等.經皮穴位電刺激對全麻髖關節置換術老年患者控制性降壓期間腦氧代謝的影響[J].針刺研究,2014,39(1):7-11,19.
[9] HEM S,ALBITE R,LORESI M,et al.Pathological changes of the hippocampus and cognitive dysfunction following frontal lobe surgery in a rat model[J].Acta Neurochir(Wien),2016 ,158(11):2163-2171.
[10] 張衛軍,官海燕,張軍明,等.小劑量羅哌卡因腰-硬聯合阻滯麻醉在老年患者髖關節置換術中的應用及安全評估[J].中國現代藥物應用,2016,10(2):1-3.
[11]胡細茍.舒芬太尼復合小劑量布比卡因蛛網膜下腔麻醉在老年髖關節置換術中的應用[J].微創醫學,2014,9(4):482-484.
[12] LI Y,PAN K,CHEN L,et al.Deferoxamine regulates neuroin?flammation and iron homeostasis in a mouse model of postopera?tive cognitive dysfunction[J].J Neuroinflammation,2016,13(1):268.
[13] 檀文好,龐曉軍,黎必萬,等.右美托咪定復合硝酸甘油控制性降血壓用于老年患者髖關節置換術30例[J].醫藥導報,2014,19(9):1175-1178.
[14] 王躍華,周凱,陳鋒,等.替格瑞洛預防老年全髖關節置換術后深靜脈血栓形成的效果及價值[J].實用藥物與臨床,2017,20(6):686-689.
[15] 任曉靜,蔡思清,呂國榮,等.髖部結構分析在預測髖部脆性骨折的意義[J].中國醫學物理學雜志,2017,34(5):513-520.
[16] 張在斌,楊進國,曾文強,等.右美托咪定對老年髖關節置換患者術后應激反應和短期認知功能的影響[J].實用藥物與臨床,2017,20(1):34-38.
[17] 阿良德,閆紅秀,郭延洪,等.腰叢聯合坐骨神經阻滯復合七氟烷對老年髖關節術后患者腦源性神經生長因子及認知功能的影響[J].中國老年學雜志,2015,35(23):6846-6848.
[18]徐天,王薇薇.對比分析全麻和腰硬聯合麻醉在髖關節置換術中的麻醉效果及對血流動力學的影響[J].醫學理論與實踐,2014,15(14):1893-1894.

