Three-dimensional sampling perfection with application optimized contrasts using different flip angle evolutions sequence in preoperative evaluation of acoustic neuroma
, , , , , *
(1.Department of Medical Imaging, Taishan People's Hospital, Taishan 529200, China;2.Department of Medical Imaging, Qingyuan People's Hospital, Qingyuan 511518,China; 3.Department of Medical Imaging, the First Affiliated Hospital,Sun Yat-Sen University, Guangzhou 510080, China)
聽神經瘤是起源于前庭蝸神經的良性腫瘤,系橋小腦角區最常見的顱內腦外腫瘤,占顱內腦外腫瘤的80%~90%、顱內腫瘤性病變的6%~8%[1]。治療聽神經瘤以手術切除為主、放療為輔[2],手術原則是盡可能完全切除腫瘤,同時盡量保留周圍神經功能[3]。常規腦部MR平掃及增強掃描可顯示腫瘤的位置、大小和血供,但常難以顯示腫瘤細節及其與神經的關系[4]。三維可變翻轉角快速自旋回波(three-dimensional sampling perfection with application optimized contrasts using different flip angle evolutions, 3D-SPACE)序列具有空間分辨率高、掃描速度快的優點。本研究采用常規掃描序列聯合3D-SPACE序列,探討其在術前評估聽神經瘤,尤其是顯示相鄰腦神經的臨床應用價值。
1 資料與方法
1.1 一般資料 收集2017年5月—9月我院經手術后病理證實的57例聽神經瘤患者,男27例,女30例,年齡22~74歲,平均(49.9±12.3)歲;腫瘤位于右側29例,左側28例;臨床表現為聽力下降43例,耳鳴22例,頭暈、頭痛20例,面部麻痹10例,面部抽搐1例;術前均接受腦部常規MR及3D-SPACE序列檢查。
1.2 儀器與方法 采用Siemens Verio 3.0 T MR掃描儀,頭部線圈。常規序列包括T1W(TR 400 ms,TE 9.5 ms)和T2W(TR 4 500 ms,TE 105 ms)。3D-SPACE序列掃描范圍為橋小腦角區,TR 23 ms,TE 4.7 ms,層厚0.5 mm,無層間距,FOV 240 mm×240 mm。增強掃描時經肘靜脈快速注射對比劑Gd-DTPA,劑量0.1 mmol/kg體質量,行常規T1W增強掃描,掃描參數同平掃。
1.3 圖像分析 將3D-SPACE序列原始數據傳輸至Syngo MMWP VE40A工作站,沿神經解剖位置行MPR,層厚1 mm,無層間距。由2名高年資神經放射學醫師以盲法分析圖像,遇有分歧時經協商達成一致,重點觀察腫瘤與周圍神經的關系。主要評價內容:①腫瘤形態、大小、邊界以及信號變化(以正常小腦信號為參考),測量腫瘤前后徑、上下徑及左右徑,均以最大徑線為準;②根據腫瘤囊變成分多少,分為實質型、實質伴囊變型和囊型3種,囊變定義為T1WI低信號、T2WI高信號,增強掃描無強化,且3D-SPACE序列呈明顯高亮信號;③按2001年日本聽神經瘤多學科共識會議提出的標準[5]進行分級,0級為腫瘤完全局限于內聽道內;1級為腫瘤超過內聽道以外1~10 mm;2級為腫瘤超過內聽道以外11~20 mm;3級為腫瘤超過內聽道以外21~30 mm;4級為腫瘤超過內聽道以外31~40 mm;5級為腫瘤超過內聽道以外>40 mm;④腫瘤位置,重點在于腫瘤是否充滿內聽道底,以腫瘤遠端達內聽道底、無腦脊液高信號為充滿內聽道底;⑤腫瘤與周圍腦神經、小腦半球和腦干的空間關系,并與手術所見相對照,計算常規MRI和3D-SPACE序列對患側面神經、聽神經、三叉神經、展神經及后組腦神經(舌咽神經、迷走神經、副神經)的顯示率。
1.4 統計學分析 采用SPSS 18.0統計分析軟件,計數資料用頻數和百分比表示,以χ2檢驗比較3D-SPACE序列與常規MRI對腫瘤周圍神經顯示率,P<0.05為差異有統計學意義。
2 結果
2.1 腫瘤位置與形態 57例腫瘤均為單發;1例局限于內聽道內(圖1),56例超出內聽道口生長;26例(26/57,45.61%)充滿內聽道底,31例(31/57,54.39%)未充滿內聽道(圖2)。4例(4/57,7.02%)腫瘤向顳骨巖尖不規則生長,與橋小腦角內的腫瘤部分構成“啞鈴狀”;52例(52/57,91.22%)腫瘤呈橢圓形或不規則形,跨內聽道口生長,瘤蒂位于內聽道內,瘤體位于內聽道外,在高信號腦脊液襯托下,呈“蘑菇征”(圖3),患側內聽道呈“喇叭口樣”擴大(圖4)。手術所見與之相符。

圖1 患者男,34歲,左側聽神經瘤,實質型,0級 腫瘤完全位于內聽道內,面神經(箭頭)、聽神經(箭)腦池段與腫瘤前緣接觸 圖2 患者男,30歲,左側聽神經瘤,實質型 腫瘤未充滿內聽道底,同側面神經內聽道段(箭)位于腫瘤前緣,展神經不能顯示,箭頭示對側正常展神經,腦干、左側小腦半球及第四腦室受壓 圖3 患者女,62歲,右側聽神經瘤,實質伴囊變型 A.腫瘤充滿內聽道底,呈“蘑菇征”,腫瘤內可見囊壁(箭頭)和液液平面(箭); B.同側三叉神經腦池段(箭頭)受壓向前內上方移位 圖4 患者男,65歲,左側聽神經瘤,實質伴囊變型 A.腫瘤充滿內聽道底,內聽道呈“喇叭口樣”擴大; B.同側后組腦神經受壓顯示不清,箭示對側正常后組腦神經
57例聽神經瘤均邊界清楚,左右徑8~57 mm,平均(30.63±10.93)mm;前后徑6~53 mm,平均(28.72±9.60)mm,上下徑5~52 mm,平均(28.12±9.75)mm。腫瘤分級為0、1~2、3、4、5級分別為1、4、22、19、11例,各級別囊變率分別為0、25.00%(1/4)、50.00%(11/22)、52.63%(10/19)和90.91%(10/11),總囊變率為56.14%(32/57)。57例中,實質型21例(21/57,36.84%),3D-SPACE序列腫瘤呈均勻等或稍高信號;實質伴囊變型35例(35/57,61.40%),囊變區域呈更高信號,實質部分呈等或稍高信號,其中4例合并出血[1例可見液液平面(圖3),1例腫瘤周緣可見弧線狀低信號包繞,2例呈高、低混雜信號];囊型1例(1/57,1.76%),3D-SPACE序列呈高信號,囊壁未見壁結節。3D-SPACE序列與術中所見總符合率為85.96%(49/57),見表1。
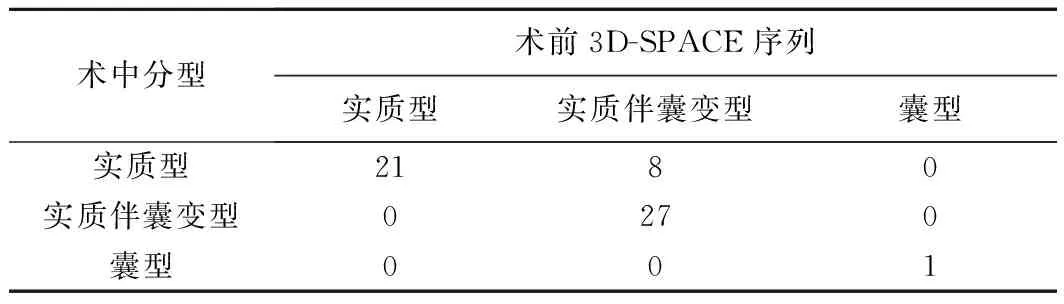
表1 57例聽神經瘤術前3D-SPACE序列分型與術中分型對比(例,n=57)
2.2 腫瘤與同側腦神經的關系 3D-SPACE序列圖像中,57例聽神經內聽道段均不能顯示,11例(11/57,19.30%)聽神經腦池段可顯示;29例(29/57,50.88%)面神經內聽道段底部可顯示,10例(10/57,17.54%)面神經腦池段可見顯示且均受壓前移;57例三叉神經均可顯示,其中4例(4/57,7.02%)無受壓移位,4例(4/57,7.02%)根部受壓,49例(49/57,85.96%)向前內上方移位(圖3B);57例后組腦神經均可顯示,其中17例(17/57,29.82%)后組腦神經無移位,2例(2/57,3.51%)后移,38例(38/57,66.67%)下移(圖4B);14例(14/57,24.56%)展神經顯示不清,43例可顯示,其中33例(33/57,57.89%)無受壓,3例(3/57,5.26%)受壓內移,2例(2/57,3.51%)前移,5例(5/57,8.77%)僅輕度受壓而無明顯移位。
常規MRI與3D-SPACE序列對三叉神經腦池段、聽神經腦池段、面神經內聽道段、面神經腦池段、展神經及后組腦神經腦池段的顯示率見表2,差異均有統計學意義(P均<0.05)。
2.3 腫瘤與腦干及小腦的關系 3D-SPACE序列顯示患側面腦干受壓50例(50/57,87.72%),小腦半球受壓48例(48/57,84.21%),幕上腦積水20例(20/57,35.09%),均與常規MRI及手術所見一致。
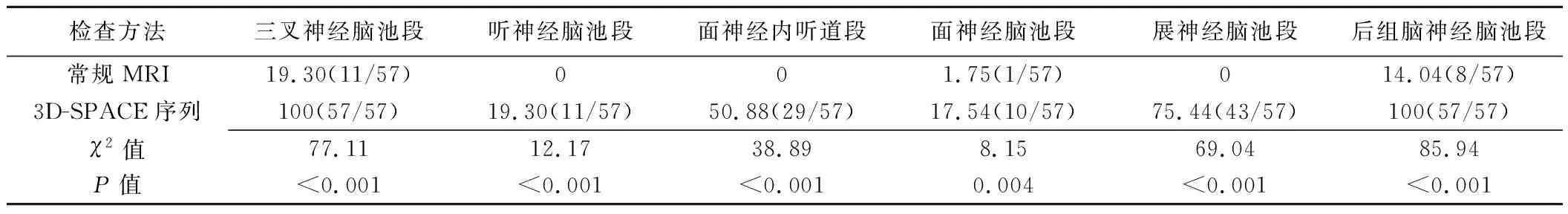
表2 常規MRI與3D-SPACE序列對相鄰腦神經顯示率比較[%(例)]
3 討論
手術切除是治療聽神經瘤最有效的方法[6],其難度與腫瘤大小密切相關,腫瘤越大,分級越高,難度越大[7],手術并發癥、特別是周圍腦神經尤其面、聽神經損傷率高[8]。徹底切除腫瘤,同時避免出血、腦脊液漏等并發癥,保留周圍神經,尤其面、聽神經的功能,以提高患者術后生存質量,是手術原則[3],因此術前準確評估腫瘤十分重要。常規MR掃描可清晰顯示腫瘤位置、形態、大小、血供,腫瘤是否壓迫腦干、小腦、是否存在梗阻性腦積水等,但對腫瘤鄰近腦神經的顯示欠佳[9-10]。
3D-SPACE序列是重水序列,采用單次激發、小翻轉角、長回波鏈和短時掃描技術,采集圖像為容積數據,層厚可達亞毫米級,圖像空間分辨力高,解剖細節顯示較好,并可行MPR、CPR等后處理。目前該序列已用于三叉神經痛、面肌痙攣等患者,以顯示神經腦池段與血管的關系[11-12]。研究[13]表明,3D-SPACE序列可清晰顯示內聽道內的神經、小血管,對面、聽神經腦池段和內聽道段顯示較好。在3D-SPACE序列圖像中,神經呈線狀低信號,腦脊液呈高信號,二者對比強烈,有利于顯示神經形態及走行。聽神經瘤在3D-SPACE序列上的特點與常規MRI相同,但因層厚更薄,可多方位重建,細節更豐富,對腫瘤內小囊變區、囊壁及內聽道充填情況等均可清晰顯示,因此對腫瘤術前分級、分型更準確。本組術前3D-SPACE序列分型與術中分型的符合率[85.96%(49/57)]較高。
在判斷腫瘤與周圍神經關系上,與常規MRI比較,3D-SPACE序列具有明顯優勢。聽神經瘤是起源于前庭神經鞘膜的良性腫瘤,腫瘤較小者可見腫瘤與聽神經相連,較大者則無法顯示該神經。本組腫瘤相對較大,左右徑平均(30.63±10.93)mm,因此對聽神經的顯示率較低,其內聽道段均不能顯示,11例(11/57,19.30%)聽神經腦池段可顯示。面、聽神經在內聽道段及腦池段伴行,發生于聽神經的腫瘤常壓迫面神經,研究[14]顯示腫瘤出血囊變越多,腫瘤與周圍粘連越明顯,則術中分離保護神經越困難。對腫瘤較大且充滿內聽道底部時,面神經難以顯示,此時可沿面神經顳骨段逆行追蹤,或沿面神經腦干側順行尋找。聽神經瘤是具有完整纖維包膜的良性腫瘤,對鄰近神經以推壓為主,故推測腫瘤兩側神經接觸點之間腫瘤表面的弧線即為面神經在腫瘤表面的位置。此時沿神經長軸的斜位重組十分重要。腫瘤充滿內聽道底且對患側小腦半球及腦干產生擠壓時,面神經內聽道段、腦池段與腫瘤多不能分辨。
本組3D-SPACE序列對三叉神經和展神經的顯示率均優于常規MRI。腫瘤較小時與神經分界清楚,較大時可壓迫神經移位,且常向前內上方移位。對后組腦神經的顯示則與腫瘤大小及掃描范圍有關,腫瘤較大而掃描范圍相對較小時,后組腦神經顯示不佳,此時可適當增大掃描范圍,以將后組腦神經包含在內。本組3D-SPACE序列圖像顯示腫瘤與腦干、小腦的關系方面與常規MRI和術中所見一致。
綜上所述,3D-SPACE序列可準確顯示腫瘤與相鄰腦神經的關系,對于術前評估聽神經瘤具有重要臨床價值。
[參考文獻]
[1] Schmidt RF, Boghani Z, Choudhry OJ, et al. Incidental vestibular schwannomas: A review of prevalence, growth rate, and management challenges. Neurosurg Focus, 2012,33(3):E4.
[2] Whitmore RG, Urban C, Church E, et al. Decision analysis of treatment options for vestibularschwannoma. J Neurosurg, 2011,114(2):400-413.
[3] Rosahl S, Bohr C, Lell M, et al. Diagnosis andmanagement of vestibular schwannomas—an interdisciplinary challenge. Laryngorhinootologie, 2017,96(S 01):S152-S182.
[4] 孫興旺,袁濤.MRI平掃加增強檢查對微型、小型聽神經瘤的診斷價值.中國CT和MRI雜志,2012,10(6):12-13,28.
[5] Kanzaki J, Tos M, Sanna M, et al. New and modified reporting systems from the consensus meeting on systems for reporting results in vestibular schwannoma. Otol Neumtol, 2003,24(4):642-648;discussion 648-649.
[6] Halliday J, Rutherford SA, McCabe MG, et al. An update on the diagnosis and treatment of vestibular schwannoma. Expert Rev Neurother, 2018,18(1):29-39.
[7] 張迪,韓東一.聽神經瘤手術面神經與聽神經功能的保護.中華耳科學雜志,2014,12(4):664-669.
[8] Huang X, Xu J, Xu M, et al. Functional outcome and complications after the microsurgical removal of giant vestibular schwannomas via the retrosigmoid approach: A retrospective review of 16-year experience in a single hospital. BMC Neurol, 2017,17(1):18.
[9] 謝井文,侯剛強,黃鋼材,等.3.0T磁共振成像對聽神經瘤的診斷及與病理學檢查結果的對照研究.現代醫用影像學,2017,26(3):764-766.
[10] Coelho DH, Tang Y, Suddarth B, et al. MRI surveillance of vestibular schwannomas without contrast enhancement: Clinical and economic evaluation. Laryngoscope, 2018,128(1):202-209.
[11] 陳利軍,陳士新,馬寧,等.3.0T磁共振成像在血管壓迫性三叉神經痛中的應用.中國醫學影像技術,2014,30(2):219-223.
[12] 宋海巖,侯嚴振,雷益,等.3D-SPACE序列在面神經內耳道段成像中的初步研究.醫學影像學雜志,2012,22(8):1276-1278.
[13] Li C, Tang Y, Ge H, et al. Sectional anatomy of the abducens nerve: According to 3D-SPACE magnetic resonance sequences correlated with cryosectional specimens. Surg Radiol Anat, 2015,37(8):921-929.
[14] Yashar P, Zada G, Harris B, et al. Extent of resection and early postoperative outcomes following removal of cystic vestibular schwannomas: Surgical experience over a decade and review of the literature. Neurosurg Focus, 2012,33(3):E13.
- 中國醫學影像技術的其它文章
- CT morphological characteristics of plantar nerves and their significances in diabetic foot
- Quantitative analysis of dynamic contrast-enhanced MRI in distinguishing different grades of prostate cancer
- Gynecologic imaging reporting and data system combined with three-dimensional contrast-enhanced ultrasonography for differential diagnosis of benign and malignant ovarian masses
- Gd-EOB-DTPA enhanced MRI in assessing whole liver and segmental liver function
- Consistency of different physicians in diagnosis of malignant breast lesions with breast CEUS predictive model: A multicenter study
- Stretched-exponential model of DWI in differentiating malignant and benign breast lesions

