長效長方案垂體降調節后促性腺激素啟動時機對助孕結局的影響
張琴,鄧偉芬,王鳳,龍惠東
(深圳武警醫院生殖中心,深圳 518000)
促性腺激素釋放激素激動劑(GnRH-a)于1984年首次被應用于控制性促排卵(COH),GnRH-a與促性腺激素(Gn)的聯合應用是IVF/ICSI-ET中最常用且最經典的COH方案。GnRH-a在應用早期可與垂體受體競爭性結合,促進垂體分泌大量的FSH和LH,產生短暫的激發效應,即“一過性升高”(“flare up”)隨后持續與垂體受體結合,消耗受體,FSH和LH水平降至基礎值以下,達到藥物去勢狀態,此時卵巢內卵泡停止生長發育,體內雌激素低于卵泡早期,甚至達到絕經期水平,臨床稱為降調節。GnRH-a垂體降調節后應用外源性Gn刺激可使卵泡同步發育,改善卵母細胞質量,獲得更多的成熟卵泡,有效防止早發黃體生成素(LH)峰出現,降低IVF周期取消率。達到滿意降調節通常需要10~14 d[1],且長效GnRH-a一次注射可維持作用4~8周,故Gn啟動時垂體可能處于四種狀態:(1)垂體降調不全;(2)垂體達到理想降調;(3) 垂體降調過度;(4) 垂體過度降調后部分功能恢復。目前各生殖中心尚未統一降調節標準[2-3],對降調節后Gn何時啟動存在爭議,降調節后Gn啟動時間過早,可能垂體被抑制不足或抑制過度后處于無反應期,導致卵泡發育不均勻或增加Gn的使用天數及用量[4];啟動時間過晚,可能使GnRH-a的降調節作用失效,影響IVF結局。本文回顧性分析長效GnRH-a長方案促排卵過程中Gn的啟動時間與IVF/ICSI-ET結局的關系,旨在探尋最佳的Gn啟動時機,獲得最滿意的臨床結局。
資料與方法
一、研究對象
回顧分析2015年1~12月在本中心行常規IVF/ICSI-ET(達菲林1.25 mg長方案)的3 853例不孕患者資料。
納入標準:年齡≤36 歲;月經第3天基礎FSH≤10.0 U/L;基礎竇卵泡數(AFC)≥12 個;治療前3個月未使用過甾體類激素藥物;不育原因包括輸卵管盆腔因素、排卵障礙、男方因素等。
排除標準:子宮內膜異位癥(Ems)患者,并排除子宮畸形、卵巢腫瘤等疾病;因降調節不全取消周期或再次降調者以及因其它原因取消促排卵周期者不予納入。
二、診療回顧
1.降調節:所有患者均采用黃體中期長方案,于前一月經周期的黃體中期B超檢查了解子宮和雙卵巢情況,若無直徑≥10 mm的殘余卵泡或黃素化卵泡及其它生理囊腫,則皮下注射長效GnRH-a(醋酸曲普瑞林,博福-益普生,法國)1.25 mg進行垂體降調節,達到降調標準(血清FSH<5 U/L、LH<5 U/L、E2<183.5 pmol/L、子宮內膜厚度<5 mm),即開始同時注射Gn(若未達降調標準則再次降調或取消周期,不在本研究范圍內);當大部分卵泡平均直徑≥1.8 cm或直徑≥1.4 cm的卵泡E2平均水平在1 101~1 284.5 pmol/L時,停止使用Gn,并于當晚肌肉注射HCG(珠海麗珠醫藥)10 000 U或重組HCG(Ovidrel,雪蘭諾,巴西)250 μg。36~37 h后在陰道B超引導下經陰道穿刺取卵,記錄獲卵數。
2.IVF/ICSI-ET過程:IVF或ICSI按照常規操作進行,鮮胚移植于取卵后72 h移植卵裂期胚胎。將卵裂期胚胎評為4級。Ⅰ級胚胎:受精后第2天細胞數4~6個,第3天細胞數6~10 個,卵裂球均等或略不均等,碎片≤15%;Ⅱ級胚胎:碎片比例占16%~29%,或者卵裂球大小不均;Ⅲ級胚胎:碎片比例占30%~49%;Ⅳ級胚胎:碎片比例≥50%。Ⅰ級胚胎為優質胚胎,Ⅰ~Ⅱ級為可利用胚胎。黃體支持按本中心常規進行(黃體酮60 mg,qd),移植后14 d驗尿HCG及血β-HCG,若為陽性繼續使用黃體支持,移植后30 d行B超檢查,宮腔內見孕囊及原始心管搏動為臨床妊娠。
三、分組情況及臨床觀測指標
根據Gn啟動前垂體降調節時間分成四組:A組≤14 d;B組15~18 d;C組19~23 d;D組≥24 d。
觀察和比較各組間年齡、AFC、抗苗勒管激素(AMH)水平;治療前基礎FSH、LH、E2水平;啟動日FSH、LH、E2、孕酮(P)水平;Gn用藥天數和劑量;HCG注射日LH、E2、P水平;獲卵數、(ICSI周期)MⅡ率(MⅡ數/獲卵數)、卵裂率(卵裂數/2PN數)、可利用胚胎率(可利用胚胎數/2PN數)、優胚率(優質胚胎數/2PN數);本次取卵周期首次移植臨床妊娠率(妊娠周期/移植周期)、著床率(妊娠胚胎數/總移植胚胎數)、流產率(流產周期/妊娠周期)及活產率(活產周期/移植周期)。
四、統計學處理
采用SPSS 20.0統計軟件進行分析。統計檢驗水平為雙側0.05。計量資料采用t檢驗,計數資料采用χ2檢驗。P<0.05為差異有統計學意義。
結 果
一、四組患者一般情況分析
四組間患者年齡、AMH、AFC,基礎FSH、LH、E2水平,啟動日FSH、LH、E2、P水平等差異均無統計學意義(P>0.05)。從A組到C組,HCG日LH、P水平逐漸降低(P<0.05),D組與C組則差異不明顯;A組HCG日E2水平顯著低于其它3組(P<0.05),從A組到C組,HCG日E2水平逐漸升高,D組再次降低。從A組到C組,總Gn用量逐漸減少,D組Gn用量再次增加,A組與C組差異有統計學意義(P<0.05);四組患者Gn天數差異無統計學意義(P>0.05)(表1)。
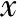
表1 患者一般資料的比較(-±s)
注:與A組比較,*P<0.05;與B組比較,#P<0.05;與C組比較,△P<0.05
二、四組患者臨床結局比較
四組患者間MⅡ卵率(ICSI周期)、卵裂率無統計學差異(P>0.05);A組獲卵數、可利用胚胎數及著床率均顯著低于其它組(P<0.05);C、D組優胚率顯著低于B組(P<0.05);從A組到C組,臨床妊娠率及活產率逐漸提高,D組略下降,A組與B、C組差異有統計學意義(P<0.05);B、C組流產率低于A、D組,但無統計學差異(P>0.05)(表2)。
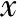
表2 患者臨床結局的比較[(-±s),%]
注:與A組比較,*P<0.05;與B組比較,#P<0.05
討 論
目前在中國長方案降調仍然是IVF/ICSI-ET中COH的主流方案,部分中心該方案臨床妊娠率已達到70%以上[5]。個體化應用GnRH-a降調節的主要作用是抑制早發的內源性LH峰,但不過度抑制卵巢對Gn的反應,達到理想降調,減少周期取消率,使多個卵泡同步發育,提高卵母細胞質量,改善子宮內膜接受性,進而獲得良好的妊娠結局。
但對于長方案中GnRH-a的降調節時間目前還存在爭議,何時啟動,各中心尚無統一標準。若過早進行Gn啟動,尚有部分患者未達到充分降調,將導致外源性和內源性激素同時控制卵泡發育,則導致卵泡發育不均勻。許多研究認為[6-9],適當延遲Gn啟動時間可減少Gn用量,改善IVF助孕結局,其機理可能是,垂體抑制較深者若延遲Gn啟動時間,使LH水平得到一定程度恢復,達到理想水平,即0.5~2.5 U/L[10],增加卵巢對Gn的敏感性,減少卵泡平臺期的刺激時間和Gn劑量,從而改善臨床結局。王玢等[11]回顧性分析92例長方案IVF-ET周期,根據降調節天數分為15天組、18天組,結果顯示,適當延長垂體降調節時間,可以增加有效卵泡的比例,改善卵泡發育的同步性,但Gn用量、Gn天數、獲卵數、種植率和妊娠率無統計學差異。
但若Gn啟動過遲,則可能存在垂體過度抑制,導致Gn的用量增加和時間延長[12],從而降低卵巢反應,最終影響助孕結局。張帆等[13]回顧性分析192個應用黃體中期長方案進行控制性促排卵的IVF/ICSI-ET周期,根據Gn啟動前垂體降調節時間分為14~15天組、16~18天組、>18天組,結果顯示:長方案垂體降調節時間長短不影響IVF/ICSI-ET的妊娠結局。但垂體過度抑制者需增加Gn用量及時間。
本研究中A組(≤14 d)總Gn用量高于其它三組,且A、B、C三組隨著降調時間的延長,Gn用量有逐漸減少的趨勢,但若進一步推遲啟動時間,Gn用量則開始增加(D組);此結果提示:降調節程度呈時間依賴性,但降到一定程度即達到抑制平臺階段,若在平臺階段前啟動促排卵,垂體敏感度相對下降,刺激卵泡發育的時間較長,則Gn用藥量增加;若適當延遲Gn啟動時間可用較少的Gn獲得較多的獲卵數,因為垂體部分功能開始復蘇后再行促排卵,垂體敏感度相對提高;De Placido等[9]也認為,通過適當的垂體降調節之后,卵泡存在一個反應平臺期,若在此期開始對卵巢進行Gn刺激,則會導致卵泡對Gn不敏感,從而延長Gn天數、增大Gn用量,并最終影響臨床結局。
而本研究中B組(15~18 d)及C組(19~23 d)臨床妊娠率、著床率及活產率均顯著高于其它兩組,B、C組流產率也低于其它兩組,但無統計學差異。說明適當延長降調時間,可獲得較滿意的臨床結局。但當降調節達到平臺階段時,進一步延長Gn啟動時間反而使臨床妊娠率及活產率有下降趨勢。倪豐等[14]回顧性分析776個長方案IVF/ICSI新鮮移植周期的患者臨床資料,按照Gn前垂體降調節的時間分為8~10 d組、11~12 d組、13~15 d組、16~18 d組,結果提示:適當延遲Gn啟動時間(≥13 d)有提高IVF臨床妊娠率及種植率的趨勢,并可降低早期流產率。本研究與其結論一致。
綜上所述,適當延長GnRH-a降調節天數有利于提高患者妊娠率及活產率,并在一定程度上減少Gn用藥劑量及用藥時間,從而減輕患者的經濟負擔[15]和精神壓力。總之,降調藥物的使用及促排卵方案的選擇應多因素綜合考慮,需做到降調藥物、降調劑量、降調次數及啟動時機個體化[16],以達到理想的降調狀態,進而獲得滿意的妊娠結局。

