子宮平滑肌肉瘤的超聲表現及誤診分析
蔡清源,陳錦珍
(福建省泉州市第一醫院超聲科,福建 泉州 362000)
子宮平滑肌肉瘤(LMS)較為罕見,屬于子宮肉瘤的一種類型,約占子宮肉瘤的63.2%[1],可原發于子宮平滑肌,約2/3來源于平滑肌瘤的惡變。好發于更年期與絕經期。臨床及超聲診斷均困難,容易誤診。本文收集我院超聲誤診的5例LMS資料進行回顧分析,探討其聲像圖表現并分析其誤診原因。
1 資料與方法
1.1 一般資料
選取2006年12月—2015年8月,我院經手術病理證實的 5 例 LMS,均為女性,年齡 49~57 歲,平均(53.8±4.4)歲。
1.2 儀器和方法
采用GE 730等超聲診斷儀。被檢查者憋尿或排尿后,取仰臥位,對子宮及雙側附件進行多切面掃查。觀察子宮內部回聲并檢查有無腫塊,發現腫塊后觀察其超聲表現,包塊腫塊數目、大小、形態、邊界、有無包膜、內部回聲、后方回聲及側方聲影;內部血流信號的多少、形態及動脈血流阻力指數。
2 結果
2.1 一般臨床表現
5例LMS患者中,均可捫及子宮增大或者腹盆腔包塊,基本伴有間歇性下腹痛伴急性發作。2例以月經量增多求診我院。病程4月~14年。
2.2 超聲表現
5例患者中,1例超聲檢查未能發現明顯占位性病變,診斷子宮彌漫性病變。4例發現腫物,腫物直徑6.5~21.5 cm,平均(13.2±7.3)cm。根據病變部位分為盆腔包塊型(3例,病變主要位于漿膜外,子宮顯示不清);宮壁型(2例,病變主要位于子宮肌壁,單發病灶及多發病灶各1例)(圖1)。
5例LMS中4例超聲表現為不均質低回聲腫物;1例萎縮子宮增大,實質回聲不均,肌層與內膜分界模糊,血流信號增多,未見明顯腫物聲像。5例中子宮形態不清為3例盆腔包塊型,其中2例腫物直徑分別約17.2 cm及21.5 cm;1例為多發腫物,最大腫物直徑也達6.5 cm。在4例發現腫物的LMS中腫物邊界均不清,且內部回聲不均勻,腫物大者可伴有無回聲區,腫物內部均可探及血流信號,阻力指數(RI)0.33~0.53(圖2)。術前超聲診斷為黏膜下肌瘤1例;子宮彌漫性病變1例;性質待定3例,其中1例超過21.5 cm,考慮為卵巢來源。超聲誤診率100%。
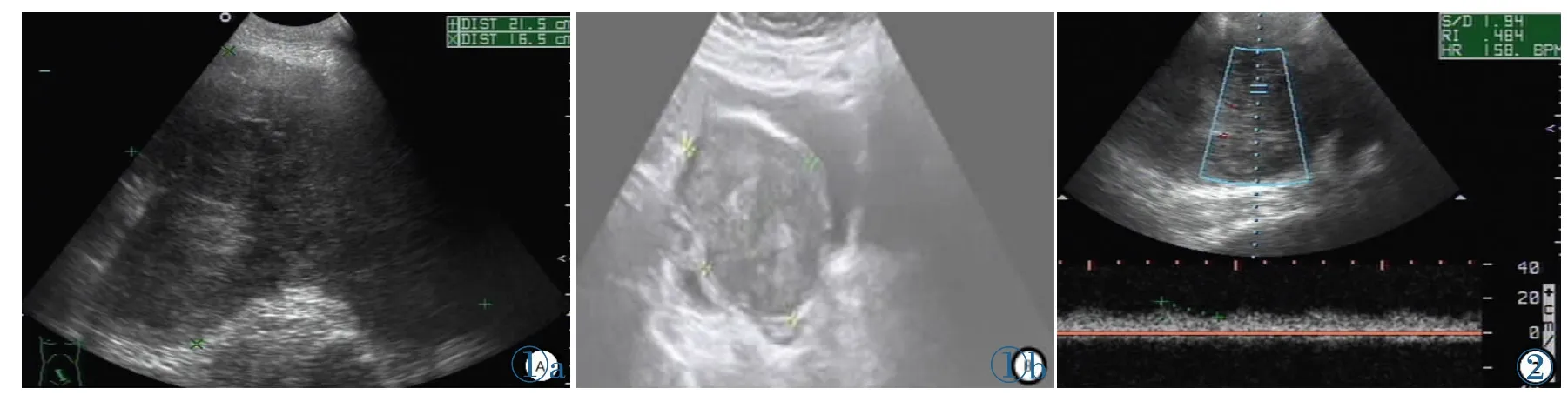
圖1 盆腔包塊型及宮壁型子宮平滑肌肉瘤圖像對比。圖1a:盆腔包塊型子宮平滑肌肉瘤,盆腔探及巨大低回聲腫物,邊界欠清,回聲不均;盆腔內未見正常子宮。圖1b:宮壁型子宮平滑肌肉瘤,宮區探及多發低回聲腫物,邊界清楚,回聲欠均。圖2 盆腔包塊型子宮平滑肌肉瘤腫塊內部探及低速低阻血流頻譜,RI 0.48。Figure 1.A comparison of pelvic LMS sonograms and myometrial LMS sonograms.Figure 1a:The pelvic LMS sonograms shows a large hypoechoic mass with a border clear and inhomogenous internal echoes and no normal uterus can be seen.Figure 1b:The myometrial LMS sonograms shows multiple uterine leiomyomas with an unclear border and inhomogenous internal echoes.Figure 2.Blood spectrum morphology of the pelvic LMS shows low-resistance and low-flow velocity with RI 0.48.
2.3 手術結果
術中見腫物直徑 4~46 cm,平均(18.8±17.8)cm。5 例均浸潤周圍子宮肌層,1例突破子宮漿膜層。
2.4 病理結果
5例LMS均伴廣泛出血壞死;低級別LMS 1例。合并內膜增生2例,內膜息肉1例,內膜萎縮3例。
3 討論
LMS主要來源于子宮肌層的平滑肌細胞,可單獨存在或與子宮肌瘤并存,是最常見的子宮肉瘤,易遠處轉移及復發。理論上,LMS可分為原發性和繼發性兩種,原發性LMS發自子宮肌壁或肌壁見血管壁的平滑肌組織。LMS臨床較罕見,多發生于更年期與絕經期婦女;本組患者平均年齡(53.8±4.4)歲,與曹澤毅報道相近[2]。LMS臨床主要表現為陰道不規則流血、下腹疼痛、腹部腫塊及伴隨的壓痛癥狀,術前診斷率低。
由于發病率低,既往國內相關研究較少,僅有散在數個個案報道[3-6],缺乏對LMS超聲特點的匯總分析。LMS發生部位與超聲醫師對本病的認識水平是導致誤診的主要原因。宮壁型LMS多可能為子宮平滑肌瘤惡變而來,超聲極易誤診為子宮肌瘤,但CDFI可顯示此類LMS內部散在短條狀血流;當惡性程度高時,腫物突破子宮漿膜層,于肌壁間浸潤生長,內膜線模糊,超聲未見明顯腫塊。據統計子宮肌瘤約有0.5%惡變為肉瘤,在多發性肌瘤中可僅有個別肌瘤惡變[7]。盆腔包塊型LMS多表現為盆腔巨大低回聲團塊,邊界欠清,腫瘤內部變形壞死后,為散在的不規則液性暗區,團塊內可探及較豐富血流信號,此時超聲醫師多難以定性診斷,極易建議其他檢查。
手術與病理結果顯示,LMS腫物較大,發生變性壞死后,腫物內出現散在的不規則液性暗區,超聲表現多為囊實混雜性占位。多發病例出現子宮形態失常,甚至無法探查到子宮回聲。超聲表現與手術及病理結果對照顯示,超聲測量的LMS平均直徑(13.2±7.3)小于手術及病理結果測量的LMS平均直徑(18.8±17.8),本研究有病例腫物直徑達46 cm,可能與病理結果顯示LMS腫物呈侵襲性生長[8],并且腫物較大,超聲檢查腫物全貌顯示不佳,聲像圖表現為邊界模糊有關。
據國外學者Murase分析[9],當肌瘤內有大片出血、壞死和/或肌瘤形態不規則、邊界不清時,要警惕肌瘤惡變的可能,但對于原發還是肌瘤惡變尚無確切的診斷標準,又待于后續大樣本量的研究。腫塊內部探及血流信號,阻力指數為0.33~0.53,與Kurjak等研究結果相近[10],所以對于低阻血流信號的腫塊應更傾向惡性病變。這對于子宮多發肌瘤聲像病例,對每個病灶,尤其較大的病灶,進行獨立、系統分析對排查平滑肌瘤內惡性征象有啟發意義。由于LMS平均直徑較大,且檢查者對腫物病理及超聲特點認識不足,造成本組LMS的誤診率達100%。由此可見對LMS的回聲特點進行再分析,對內部血流RI再認識是提高LMS診斷率的重要手段。
綜上所述,對LMS超聲表現進行初步歸納總結。宮壁型LMS超聲表現:①子宮多發肌瘤聲像;②部分病灶假包膜模糊,內部回聲不均;③腫物內部探及低阻血流。盆腔包塊型LMS超聲表現:①腫物較大,形態不規則;②內部回聲混雜;③腫物內部探及豐富低阻血流信號。由此可見,充分認識LMS的聲像特點,密切結合臨床,對于提高超聲醫師對LMS的診斷與鑒別診斷具有重要意義。

