球形肺不張的CT影像分析
李艷翠, 信瑞強, 蔡建新, 楊艷輝, 馬大慶
球形肺不張(rounded atelectasis,RA)是位于肺周邊的局限性肺不張,多呈類圓形,又稱作圓形肺不張[1]。本病的病因之一是接觸石棉,因而在職業病領域受到重視。RA是需與周圍型肺癌進行鑒別的良性球形病變之一[2],尤其是可根據典型的CT表現確診而不必行有創性得檢查及手術[1-5]。因此準確的CT診斷尤為必要。為了加深對于RA的CT表現的認識,提高與肺癌鑒別診斷的能力,本文搜集了24例(27個病灶)球形肺不張的病例,對其CT表現進行分析。
材料與方法
1.病例資料
搜集首都醫科大學北京潞河醫院2012年1月-2015年7月的24例RA患者(27個病灶)的病例資料,其中男22例(91.7%),女2例(8.3%),年齡32~89歲,平均(65.5±15.8)歲。24例患者中有間接石棉接觸史9例(37.5%),其中,家庭手紡石棉工作3例,與手紡石棉工作鄰居家庭密切接觸6例。胸部其他疾病:胸腔積液8例;胸膜增厚7例,其中胸部手術及外傷史3例,肺結核2例,血氣胸2例。
2.影像學方法
采用Philips Brilliance 256層iCT掃描儀掃描。掃描范圍自胸廓入口至腎上腺水平。常規掃描參數:準直128×0.625 mm,層厚5.0 mm,間隔5.0 mm,120 kV,250 mAs,螺距0.993,窗寬1500 HU,窗位-600 HU。胸部CT動態增強掃描檢查8例,采用高壓注射器HSCPF(Ulrich)經肘正中靜脈一次性團注70~90 mL對比劑碘海醇(320 mg I/mL),注射流率3.5 mL/s,動態掃描時間選用監測降主動脈(主支氣管分叉水平)觸發方式,降主動脈內CT值120 HU時開始觸發掃描。
對入選病例的薄層圖像采用Philips Intellispace Portal后處理工作站進行多平面重組(MPR)和容積再現(VR)后處理,重建層厚0.7 mm,間隔0.6 mm,并觀察其高分辨圖像。
PET-CT檢查2例。
3.病例選擇
所有病例均符合文獻公認的球形肺不張的CT確診標準[1,3-6]:①肺野周邊部位的圓形或類圓形腫塊;②相關肺血管或支氣管彎曲連接病灶邊緣,即“彗星尾”征;③鄰近胸膜增厚或胸腔積液;④肺體積縮小。
隨訪:所有患者經過2年以上隨訪,病灶無增大,符合肺良性實性結節的診斷。
病理檢查:對于肺癌的高危病例,6例采用了病理檢查除外惡性病變,包括手術切除2例、超聲引導穿刺活檢3例、CT引導下穿刺活檢1例,病理均提示:胸膜增厚,肺泡萎陷和慢性炎癥。
4.圖像分析
由兩位有胸部影像診斷經驗的影像診斷主治醫師在不了解病理結果或隨診結果的情況下分別對27個病灶的CT圖像進行分析,確定有價值的CT征象。
5.統計學分析
采用SPSS 21.0統計軟件包進行統計學分析,計量資料以平均數±標準差表示,對MPR圖像與橫軸面圖像的病灶特征顯示運用Fisher精確檢驗法進行統計學分析,以P<0.05認為差異有統計學意義。
結 果
1.球形肺不張的數目和部位
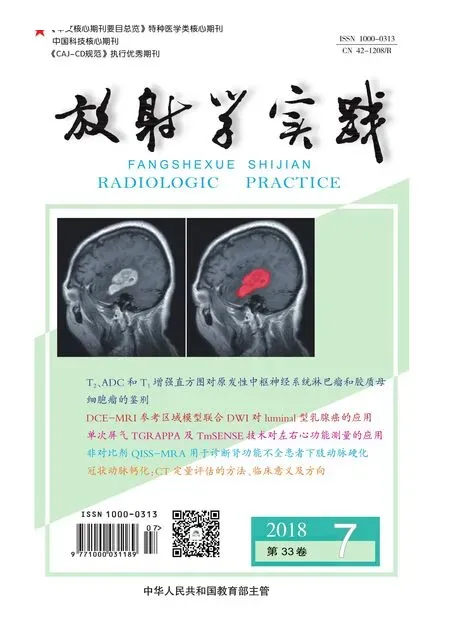
病變數目:24例患者共27個病灶,21例為單個病灶,2例為雙肺各有1個病灶(圖1),1例為1側肺2個病灶(圖2)。病灶最大徑1.8~6.8 cm,平均(3.8±1.47) cm。
病變部位:14個(51.9%)位于右肺下葉,5個(18.5%)位于左肺下葉,3個(11.1%)位于右肺上葉,3個(11.1%)位于左肺上葉,2個(7.4%)位于右肺中葉。病灶多位于肺下葉,其中又以后外部較多。所有病灶均位于肺的周邊部位。
2.球形肺不張的CT表現
①形態:球形肺不張位于肺野外周部,均為實性密度(圖3),圓形或類圓形病變19個(70.37%)(圖1),不規則形5個(18.52%)(圖4),扁平狀3個(11.11%)(圖5)。②空氣支氣管征:含氣支氣管征見于7個病灶(25.92%),含氣支氣管較密集,位于病變的肺門側(圖6)。③CT增強掃描:病灶均有強化,動脈期病灶強化約45~60 HU;靜脈期病灶強化約25~35 HU。④病變的代謝:PET-CT檢查2例,球形肺不張病灶無FDG攝取增高(圖7)。⑤“彗星尾”征:病變鄰近的支氣管血管束聚攏,呈弧形卷入腫塊,多在病變肺門側及下極與腫塊連接,在所有病灶均出現(100%)。CT增強掃描可清晰顯示“彗星尾”征,“彗星尾”征主要位于球形肺不張的一個方向,在合適的成像角度,“彗星尾”征并非對稱,而是在球形肺不張的一側較明顯(圖1~3、8)。本組病例橫軸面圖像上,13個病灶顯示“彗星尾”征,MPR重建后27個病灶均顯示典型“彗星尾”征(P<0.001),差異有統計學意義。⑥肺體積縮小:球形肺不張引起一側肺體積縮小表現為縱隔向患側移位,膈肌升高。病變引起所在肺葉以肺不張為中心,體積縮小,葉間裂及鄰近支氣管血管束呈弧形彎曲向病變移位,形如“括弧”狀(圖1~7)。鄰近的肺門區支氣管血管也可向病變移位(圖1~2、7)。⑦胸膜病變:患側均有胸膜增厚或胸腔積液(100%)。球形肺不張位于胸膜增厚和胸腔積液的最厚部位(100%)(圖1~9)。
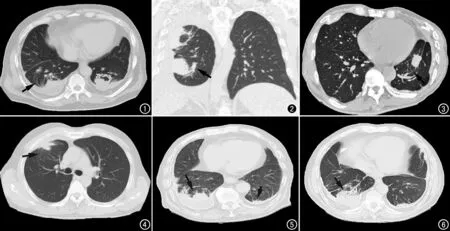
圖1 兩肺各有一個病灶,與胸腔積液相連,病灶肺門側邊緣模糊,可見“彗星尾”征(箭)。 圖2 右肺上葉和下葉各有一個病灶,均與胸膜肥厚相連,病灶肺門側見含氣支氣管影,有“彗星尾”征(箭)。 圖3 男,64歲,石棉肺。左肺結節病變,有“彗星尾”征 (箭),兩肺有胸膜斑。 圖4 右肺上葉球形肺不張,不規則狀,病變與胸膜肥厚相連,有“彗星尾”征,“彗星尾”征在球形肺不張的下方較明顯(箭)。 圖5 男,61歲,雙肺下葉球形肺不張,右肺下葉病灶結節狀 (長箭),左肺下葉病灶扁平狀(短箭)。 圖6 男,58歲,右肺下葉球形肺不張,肺門側可見較密集的“空氣支氣管征”(箭)。
3.球形肺不張的動態變化
4例病例最初表現為患側胸腔積液,鄰近肺組織片狀實變,之后,隨著患側胸腔積液減少,病變區出現結節狀實變影,繼之,胸腔積液進一步減少、消失,實變影邊界趨于清晰、銳利,呈銳角與鄰近胸膜相交(圖9)。
討 論
1.球形肺不張形成的病因和機制
本病由Loeschk于1928年首次發現[3]。目前認為,胸膜炎、氣胸、肺梗死、心衰、接觸粉塵(石棉)、肺結核等能致胸膜肥厚、胸腔積液的病變均與本病關系密切[4-5],國外報道65%~70%的球形肺不張有石棉接觸史[6-8],國內報道石棉接觸史病例不多,本組24例患者中9例患者有石棉接觸史,占據病例數的37.5%,考慮與本院所在地區于本世紀50~60年代為石棉材料加工密集區有關[9],此外,有8例患者有患側胸腔積液;認為接觸石棉、各種原因引起的胸腔積液等是本病的主要致病因素,與之前國內外報道相符,此外,本組病例中,發現部分病例的致病因素為胸部手術史、肺結核等,認為這些因素同樣能導致胸膜肥厚、粘連,從而引起發病。
無論是胸腔積液,或胸膜增厚,都可引起肺葉的邊緣反折、粘連,并卷曲成類圓形的肺不張。相關的支氣管血管束及臟層胸膜隨之卷入肺不張內,聚集的支氣管和血管呈弧形從腫塊的邊緣連向肺門[10]。手術病理顯示,與球形肺不張相連的胸膜纖維化,并伸入萎陷的肺內。
2.球形肺不張的影像表現
球形肺不張主要依靠CT確診,深入認識CT表現是準確診斷的關鍵,本組病例均出現了“彗星尾”征、病灶所在肺體積縮小,患側胸膜病變等征象。
“彗星尾”征是由支氣管血管束構成。在肺不張形成過程中,支氣管血管束因肺組織卷曲而受到牽拉,移動到肺不張的一側,從肺不張與胸膜交界處進入肺不張內,臟層胸膜也隨之卷入。增強掃描可清楚顯示血管的走形方向。因此“彗星尾”征直接反映了球形肺不張的形成機制,通過對27個病灶“彗星尾”征進一步分析,本研究發現其具有以下特征:支氣管血管束聚攏并呈弧形移位,與病變相連;“彗星尾”征偏向球形肺不張的一側,此為特征表現,采用多平面成像,在合適的成像角度,可顯示清楚。在其他角度成像,則“彗星尾”征的血管可投影到球形肺不張的兩側;支氣管血管束可達到球形肺不張與胸膜的連接處,即達到病灶遠肺門側邊緣。
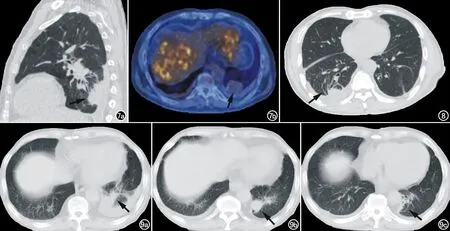
圖7 男,61歲。a) CT矢狀位重建圖像,左肺下葉球形肺不張,“彗星尾”征在球形肺不張的下方較明顯(箭);b)PET-CT 檢查病變FDG攝取無增高(箭)。 圖8 男,59歲,右肺下葉球形肺不張,見“彗星尾”征主要位于病灶的外側(箭)。 圖9 男,42歲。a)左側胸腔積液與肺門間出現斑片狀影(箭);b)10天以后,胸腔積液減少,積液最厚處出現結節影(箭);c)1個月后復查,左側胸腔積液合并胸膜增厚,左肺下葉結節出現“彗星尾”征(箭)。
為了清楚顯示“彗星尾”征的以上重要特點,CT增強掃描、三維血管重組、MPR具有重要診斷價值。
球形肺不張引起相關肺葉的體積縮小主要表現為葉間裂及鄰近支氣管血管束向病變移位,形態呈“括弧”狀弧形彎曲。肺門也可向病變移位。同時,在本研究中10個(37.04%)病灶出現病灶周圍鄰近肺組織透過度增加、肺氣腫,考慮與相應區域肺組織被動牽拉有關。
球形肺不張位于胸膜最厚和胸腔積液最多的部位,通過對病灶所在部位進行MPR,顯示27個病灶所在部位胸膜增厚最明顯或胸腔積液積聚最多。
早期胸腔積液時,漂浮在胸腔積液上的肺組織處于萎陷狀態,形成影像上胸腔積液的上緣有片狀實變影或表現為肺體積縮小。隨著液體減少,片狀實變影邊界逐漸清晰,密度增高,出現結節狀實變影。胸水部分消退后形成類圓形病變。當胸水消失后,殘留胸膜增厚,肺不張組織呈球形,位于胸膜下,與增厚的胸膜相連,并牽拉支氣管血管束,形成“彗星尾”征。
本文動態觀察的病例表明,胸腔積液減少后可出現球形肺不張的結節影,30天左右即可出現“彗星尾”征。本病的動態變化需要積累較多病例進一步觀察。
3.球形肺不張的診斷和鑒別診斷
球形肺不張的CT診斷依據為:肺胸膜下結節或腫塊,與球形肺不張相連處的胸膜增厚最明顯,具有“彗星尾”征和肺體積減小。“彗星尾”征是診斷的重要征象,如果能夠顯示“彗星尾”征位于球形肺不張的一側,有助于與其他原因引起的血管向病變移位鑒別,如周圍型肺癌的血管集束征[11]。慢性炎癥或結核周圍的血管移位等[12-13]。
球形肺不張的大小形態隨訪觀察多無變化,僅少數病例可有變化。肺癌低劑量CT篩查處理上,推薦每年1次復查,由于惡性腫瘤的風險很低,不需要提前隨訪[14]。對于肺癌的高危人群,除需要密切隨訪觀察,必要時需做穿刺活檢。