心包積液中見典型淋巴瘤細胞1例
張洪艷,張曉麗,楊蕊雪,張 蕾
(1. 吳江中西醫結合醫院,江蘇 蘇州 215200;2. 同濟大學附屬第十人民醫院檢驗科,上海 200072)
胸腹水等細胞學檢查最主要的意義是鑒別積液性質,尋找腫瘤細胞,為臨床診斷提供依據。Burkitt淋巴瘤是高度惡性B細胞性非霍奇金淋巴瘤。本研究報道了1例心包積液涂片見典型淋巴瘤細胞的Burkitt淋巴瘤患者。
1 病史資料
患者,女,83歲 ,上海籍 ,因反復胸悶氣促半年余,加重伴咳嗽、咳痰1周,于2017年1月1日入同濟大學附屬第十人民醫院。患者入院前半年余曾因反復胸悶氣促伴周身浮腫,多次入院治療。冠狀動脈造影示:左主干未見明顯狹窄,前降支近端50%狹窄,右冠近段20%狹窄。動態心電圖示:房顫、室性早搏,予對癥支持治療。本次入院前1周,患者在無明顯誘因的情況下上述癥狀加重伴咳嗽、咳痰,痰白,量少,不易咳出,伴頭暈、雙下肢浮腫,高枕臥位,偶有胸骨后隱痛及心慌,擬診“冠心病,心包積液”收治入院。患者既往有高血壓病史、十二指腸潰瘍及慢性胃炎病史、甲狀腺功能減退病史,均給予藥物治療,余無異常。
入院體格檢查:體溫36.5 ℃,脈搏106 次/min,呼吸20 次/min,血壓 16/11 kPa。神志清,精神可,皮膚、鞏膜無黃染,淺表淋巴結未觸及腫大 ,頸靜脈充盈。雙肺呼吸音粗,可聞及明顯少量濕啰音,未聞及明顯干啰音,未聞及胸膜摩擦音。心前區無異常隆起,心尖搏動正常,無震顫,心率 106 次/min,律齊,心音低鈍,各瓣膜區未聞及病理性雜音。腹軟,無壓痛、反跳痛,肝、脾肋下未觸及腫大,腸鳴音正常。雙下肢浮腫,四肢肌力Ⅴ級,肌張力正常。輔助檢查:白細胞計數升高至11.92×109/L,血紅蛋白降低至110 g/L,中性粒細胞升高至89.1%,血小板計數為287×109/L,C反應蛋白為3.17 mg/L,纖維蛋白原降低至1.22 g/L,D-二聚體升高至8.35 mg/L;丙氨酸氨基轉移酶升高至39.0 U/L,天門冬氨酸氨基轉移酶升高至6.1 U/L,總膽紅素升高至1 9.0 μ m o l/L,直接膽紅素升高至8.3 μ m o l/L,總蛋白為6 4 g/L,白蛋白降低至3 9 g/L,尿素氮升高至23.6 mmol/L,肌酐升高至120.3 μmol/L,高敏心肌肌鈣蛋白T升高至0.141 ng/mL,肌紅蛋白升高至153.0 ng/mL,氨基末端B型鈉尿肽原升高至4 895.0 pg/mL,甲胎蛋白為3.96 ng/mL,癌胚抗原為1.96 ng/mL,糖類抗原(carbohydrate antigen,CA)153為13.22 U/mL,CA125為85.29 U/ mL,CA19-9為27.44 U/mL,神經元特異性烯醇化酶為21.15 ng/mL,細胞角蛋白19片段為1.52 ng/mL,CA724為0.47 U/mL,鱗癌相關抗原為0.7 ng/mL,CA50為17.27 IU/mL,CA242為12.03 U/mL,柯薩其病毒-IgM陰性,柯薩其病毒-IgG陰性,腸道病毒EV71抗體陰性,軍團菌抗體陰性,肺炎支原體抗體陰性,立克次體抗體陰性,肺炎衣原體抗體陰性,腺病毒抗體陰性,呼吸道合胞病毒抗體陰性,甲型流感病毒抗體陰性,乙型流感病毒抗體陰性,副流感病毒抗體陰性,痰液抗酸桿菌檢查結果為未找到。
入院后患者疾病進展迅速,血常規示血小板計數進行性下降,其他結果尚穩定,2017年1月1日查血小板計數降低為85×109/L;2017年1月3日查血小板計數降低為98×109/L;2017年1月5日查血小板計數降低為81×109/L;2017年1月9日查血小板計數降低為67×109/L,后輸入新鮮冰凍血漿200 mL,2017年1月13日復查血小板計數降低為49×109/L,予輸入單采血小板1 U,2017年1月16日復查血小板計數降低為45×109/L。其他檢查:(1)心包積液常規。黃色,水樣,混濁,比重為1.024, 李凡他試驗++,紅細胞計數為650個/ L,白細胞計數為7 000個/L,涂片示中性粒細胞1%、淋巴細胞5%、巨噬細胞2%、淋巴瘤細胞92%,鏡下淋巴瘤細胞大小不一,圓或橢圓,部分可見瘤狀突起,細胞核大,多不規則,染色質偏細,核仁藍或灰藍,數量較多,胞漿呈深藍色,胞漿內可見多個蜂窩樣空泡,見圖1。(2)胸片。2017年1月11日見右中下肺散在炎癥性改變,左側少量胸腔積液可能,主動脈硬化,心影增大,2017年1月16日見心影增大,兩肺散在滲出影,左側胸腔積液(較前片2017年1月11日增多),右側少量胸腔積液可能,主動脈硬化,見圖2。(3)胸部電子計算機斷層掃描。2017年1月18日胸部電子計算機斷層掃描示:兩肺上葉、下葉炎癥改變,左側中量胸腔積液,右側少量胸腔積液致,兩肺下葉部分膨脹不全,心影增大,主動脈粥樣硬化,肝右葉稍低密度灶,少量腹水征,甲狀腺多發小結節,見圖3。(4)床邊心超。2017年1月13日床邊心超示:雙房增大,主動脈瓣輕度返流,提示輕度肺動脈高壓可能,少量心包積液。
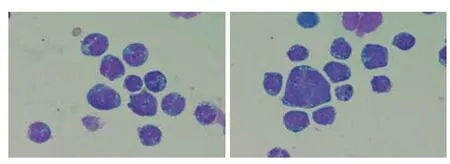
圖1 顯微鏡下可見異常細胞
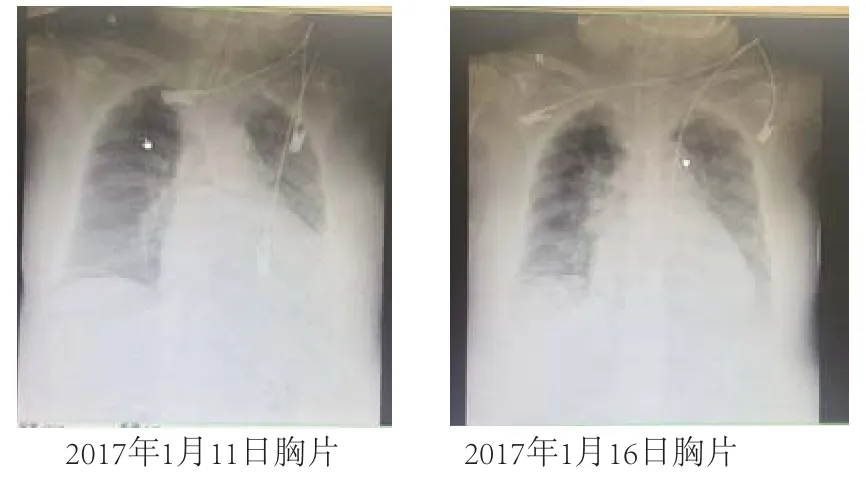
圖2 2次胸片結果
后查閱病歷資料,2017年1月24日病理學檢查結果示:有惡性淋巴瘤; 免疫組化:CD20(+)、CD79a(+)、CD10(+)、Ki67(90%+)、Bcl-6(+); CD3(-)、CD34(-)、Bcl-2(-) 。
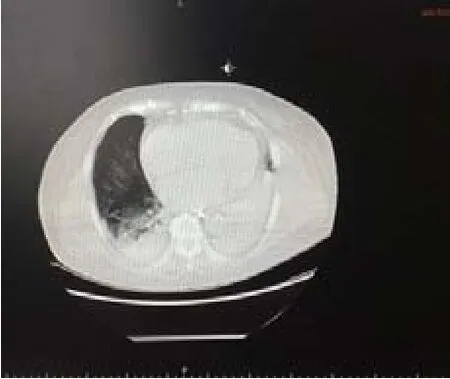
圖3 胸部電子計算機斷層掃描
2 治療
患者入院后完善相關檢查,給予亞胺培南抗感染以及化痰平喘、護肝、強心、調脂、利尿升壓及營養支持等治療,曾以seldinger's法放置單腔導管,接引流袋,引流出血性心包積液300 mL,后因胸腔積液進行性增加,予以胸腔穿刺引流黃色胸腔積液 800 mL,胸腔積液引流后氣促較前有所緩解。血性心包積液內見大量異型淋巴細胞,高度懷疑Burkitt淋巴瘤,但該患者淺表淋巴結無腫大,且一般情況極差,不宜進一步行淋巴結穿刺、骨髓穿刺等。2017年1月20日患者病情加重,經搶救無效死亡,后期我們查閱患者病理資料,經與血液科醫生討論明確診斷為Burkitt淋巴瘤。
3 討論
Burkitt淋巴瘤是高度惡性B細胞性非霍奇金淋巴瘤,又名非洲兒童淋巴瘤,于1958年由 Denis Burkitt 醫生在非洲描述并命名。隨后發現Burkitt淋巴瘤是一種高度侵襲性淋巴瘤,多見于兒童和青少年,進展快,死亡率高。最新世界衛生組織分類根據其臨床和遺傳學的異質性將該病分為3個亞型: 地方性、散發性和免疫缺陷相關性。Burkitt淋巴瘤表現為淋巴結外受累、病灶較大和進展迅速,有特殊的病理學表現,常伴有(t8,14)染色體異常,導致C-MYC高表達[1]。
目前Burkitt淋巴瘤的診斷主要依靠病理,骨髓涂片為金標準。病理診斷采用世界衛生組織2008淋巴瘤分型標準,主要根據形態學及免疫組化結果明確診斷。特征性的形態學改變是瘤細胞中等大小、形態相對單一,核分裂象多,瘤細胞間散在分布多量胞質淺染的巨噬細胞,形成所謂“滿天星”的圖像。免疫組化檢查結果主要指瘤細胞表達成熟B細胞分化抗原,如CD20和CD79a;表達濾泡生發中心細胞標記CDl0和BCL-6;BCL-2陰性而Ki-67接近100%瘤細胞陽性才有診斷價值;骨髓侵犯的診斷標準為骨髓涂片見異常幼稚淋巴細胞超過5%或骨髓染色體異常核型見t(8;14)(q24;q32);熒光原位雜交見C-MYC融合基因陽性或流式細胞術異常;骨髓活檢、免疫組化符合Burkitt淋巴瘤的特點。
Burkitt淋巴瘤采用Ann Arbor分期標準,病情進展程度不同,治療方案不同。目前治療Burkitt淋巴瘤主要有化療、化療聯合生物制劑治療、局部放療、手術等。(1)化療:化療是治療Burkitt淋巴瘤的主要方法。包括使用大劑量的烷化劑,規律、短療程化療以及大劑量全身化療或鞘內注藥(或二者同時進行),在首次化療中應充分水化、堿化尿液,必要時使用利尿劑、別嘌呤醇等[2],以預防腫瘤溶解綜合征發生。(2)化療聯合生物制劑治療:利妥昔單克隆抗體為一種人鼠嵌合的抗CD20單克隆抗體,可與貫通細胞膜的CD20抗原結合,并引發B細胞溶解的免疫反應[3]。利妥昔單克隆抗體可選擇性地與表達CD20的淋巴瘤細胞結合,誘導細胞凋亡,故利妥昔單克隆抗體與化療藥物同時使用,可增加完全緩解率與總生存率[4]。(3)局部放療: 在有效化療基礎上,可以使用局部放療以減少殘存腫瘤或減輕巨大腫瘤的局部壓迫作用,但很少用來預防腫瘤復發。(4)手術: 隨著臨床經驗的積累,目前手術已不作為 Burkitt 淋巴瘤的常規治療手段。但在深部腫塊難以診斷、腹腔巨大腫塊引起急腹癥、經多次化療殘存腫塊難以消除時,仍需考慮手術治療。
心包積液在臨床上很常見,可以是無癥狀者進行心包檢查時發現,或者有呼吸困難、胸悶、胸痛等相關癥狀時行影像學檢查才發現。心包積液的常見病因有感染、惡性腫瘤、結締組織病、代謝性疾病(特別是甲狀腺功能低下)等。在發達國家最常見病因為特異性因素,而在發展中國家,特別是結核病流行地區,常見病因為結核[5-6]。隨著社會的發展,心包積液病因也發生了一定的變化。2011年,曾艷等[7]報道的202例心包積液病因分析中,對于滲出液性質的心包積液,腫瘤居病因的第1位(77/179),結核居第2位(62/179),其他病因主要為醫源性、急性心肌梗死、結締組織病。在腫瘤病因中,肺癌居第1位(42/77)。目前,以心包積液為首發癥狀的淋巴瘤臨床報道較多,但有關Burkitt淋巴瘤的報道較為少見。
綜上所述,本例患者很可能為心臟因素導致淋巴瘤,因患者高齡,一般情況極差,病情進展迅速,未等明確診斷患者已死亡。此病例心包積液中可見典型淋巴瘤細胞,且患者腫瘤標志物多項增高,后期病理明確診斷為Burkitt淋巴瘤,若患者身體一般情況可以,明確診斷后予以化療,相信對于該患者的治療將有很大幫助。由此可見,體液常規檢查對該病的診斷具有重要作用。

