鼻咽癌單程與再程放射治療后的放射性腦損傷對比
饒建 林秀欣 李春鳴
(廣東省江門市中心醫院腫瘤科 江門529030)
放射性腦損傷(Radiation Encephalopathy,REP)多出現在鼻咽癌放射治療后,是一類比較嚴重的治療后并發癥。隨著近年來醫療技術的進步,放射治療技術也得到了持續不斷改進。采用放射法進行鼻咽癌治療后,患者的5年生存率由以往的不到四分之一,提高到如今接近四分之三,伴隨著患者5年生存期不斷延長,控制放射治療并發癥,提高生存時間內生存質量,已成為目前臨床關注的熱點[1~2]。本研究回顧性分析了780例鼻咽癌患者接受放射治療后的臨床資料,旨在分析比較單程和再程放射治療對患者腦部損傷的情況。現報道如下:
1 資料與方法
1.1 一般資料 回顧性分析2011年3月~2018年3月我院腫瘤科收治的780例鼻咽癌患者臨床資料,均為低分化鱗癌,其中男560例,女220例;年齡21~84歲,中位年齡52歲。所有患者中共72例發生了REP,其中男52例,女20例;年齡31~76歲,中位年齡57歲。本研究經我院醫學倫理委員會審核批準。
1.2 研究方法
1.2.1 放射治療方法 所有患者均采用適形放療。首先制作面模固定,以網格型為主,然后制作低熔點擋鉛,采用西門子PRIMUS直線加速器6 MVX射線治療,先給予面頸聯合野,36~40 Gy/18~20 次,再給予面頸聯合縮野+耳后電子線野推量至70 Gy,若患者顱底已經被癌組織破壞,則顱底野的放射劑量為6~8 Gy。對鼻咽癌復發的患者需要進行再程放療,鼻前野加兩側耳前野劑量,60~66 Gy,常規分割。
1.2.2 資料收集 依據臨床病例及患者主訴,收集患者REP發生率、發生部位、潛伏期、臨床癥狀及體征等資料進行分析。潛伏期為從放療結束至REP發生時間;復發病例的潛伏期以再程放療結束開始計算。
1.3 統計學處理 采用SPSS20.0英文版統計學軟件,雙側尾部0.05為檢驗水準,采用χ2檢驗比較單程放射與再程放射患者各項目之間率的差異,計量資料進行配對t檢驗,采用(±s)表示。P<0.05為差異有統計學意義。
2 結果
2.1 REP發生率比較 780例鼻咽癌患者中,單程放療患者共720例,其中54例發生REP,REP發生率7.50%;需要進行再程放射治療的患者60例,18例患者發生REP,發生率為30.00%,再程放療患者的REP發生率明顯高于單程放療患者REP發生率,P<0.05;單程放療與再程放療患者REP發生部位比較無顯著性差異,P>0.05。見表1。
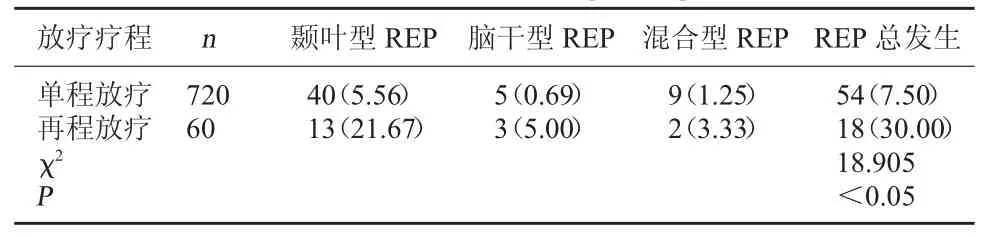
表1 REP發生率比較[例(%)]
2.2 放療后REP潛伏期比較 單程放療REP患者總潛伏期、顳葉型潛伏期與腦干型潛伏期均顯著長于再程放療REP患者,P<0.05。見表2。
表2 放療后REP潛伏期比較(年,±s)
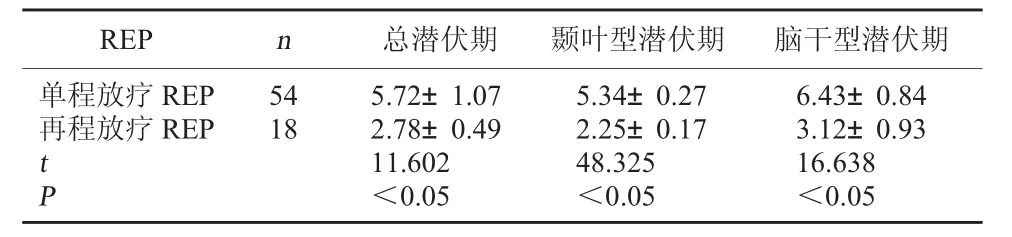
表2 放療后REP潛伏期比較(年,±s)
?
2.3 臨床癥狀與體征發生情況比較 REP臨床癥狀主要表現為神經損害,患者發生不同程度的偏癱、記憶下降、頭痛、頭暈、言語不清、肢體乏力等,單程放療與再程放療REP患者上述癥狀及體征發生情況比較無顯著性差異,P>0.05。見表3。
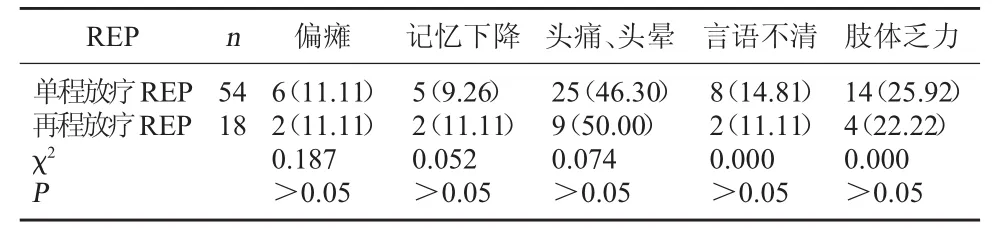
表3 臨床癥狀與體征發生情況比較[例(%)]
3 討論
放射治療為頭頸部腫瘤的有效治療方式之一,但容易引發放射性皮炎、放射性肺病、放射性腦病等嚴重并發癥[3]。放射性腦病的發病機制目前尚無明確定論,多認為是因放射線直接損傷腦組織、血管后,腦組織繼發缺血與壞死,壞死物質引起患者自身免疫反應,氧自由基產生,多因素共同作用,造成放射性腦損傷,且各因素之間有交互作用。相關研究顯示[4~5],鼻咽癌放射治療后均有一定的REP發生率,但因神經系統未出現癥狀或癥狀較輕時,患者并不會主動要求進行腦CT或MRI檢查,加之隨訪時間一般在1~2年,能夠隨訪5年且不失訪的患者較少,因此容易存在誤診、漏診病例,實際有可能存在更高的發生率。本研究結果顯示,單程放療患者REP發生率為7.50%,再程放療患者REP發生率為30.00%,明顯高于單程放療患者,P<0.05;單首程放療與再程放療患者REP發生部位比較無顯著性差異,P>0.05。說明鼻咽癌放射治療患者出現放射性腦病的概率相對較高。
此外,單程放療REP患者總潛伏期、顳葉型潛伏期與腦干型潛伏期均顯著長于再程放療REP患者,P<0.05。可能因為采用的放射劑量不同,也并未對患者腫瘤進行分級、分層比較有關。因此鼻咽癌的放射治療,應嚴格以影像學資料為基礎,將照射野設置得更為精確、科學,不盲目追求大范圍高劑量的治療,重視首次放療效果,對患者進行個體化的放療設計,嚴格控制再程放療[6~8]。如何進行精確設計來盡量避免病灶殘留,降低復發率,則為本研究進一步的探討目標。

