個性化飲食護理干預對婦科惡性腫瘤病人化療期間營養狀況及生活質量的影響
秦 楠,姜桂春
(1中國醫科大學腫瘤醫院遼寧省腫瘤醫院婦科,沈陽 110042;2中國醫科大學腫瘤醫院遼寧省腫瘤醫院護理部,沈陽 110042)
近年來,隨著人們生活方式的變化,人類疾病譜亦隨之發生了很多變化,惡性腫瘤的發病率呈現逐年增長的趨勢[1-2]。其中,婦科腫瘤主要分布于子宮和卵巢,以往多發生于中老年婦女人群中,而目前越來越趨于年輕化。針對婦科惡性腫瘤可以采用手術及放療或化療等進行治療,其中化療可以有效緩解病灶癥狀,但是其易具有一定的副作用,會導致患者的消化系統在治療期間產生惡心和嘔吐等,致使患者治療后處于高應激狀態,加之且治療前后飲食的嚴格控制均易發生營養不良的狀態,而營養不良一旦出現即會延遲患者的住院時間、增加并發癥和病死率等[3-4]。伴隨臨床醫護人員以及患者對圍術期營養的需求及重要性的認知,臨床護理工作越來越認識到營養狀態對患者化療效果的影響。筆者通過對收治的婦科惡性腫瘤患者在化療期間實施個性化飲食護理干預,旨在為減少影響患者化療效果的因素提供更多的參考意見。
1 資料與方法
1.1 一般資料
回顧性分析+前瞻性觀察性研究:選取遼寧省腫瘤醫院中國醫科大學腫瘤醫院2014年1月—2016年1月期間收治的60例婦科腫瘤患者作為研究對象。所有患者經相關診斷確診為婦科腫瘤疾病,將之隨機分為觀察組和對照組,每組各30例,其中觀察組的平均年齡為43.12±8.47歲,初中以上文化程度18例、初中以下文化程度14例,宮頸癌9例、子宮肌瘤4例、子宮內膜癌2例、其他1例,入院時檢測CRP、IgA、IgG、IgM水平分別為27.93±3.02、2.47±1.11、11.13±3.47、1.07±0.61;對照組的平均年齡為45.76±9.18歲,初中以上文化程度19例、初中以下文化程度11例,宮頸癌8例、子宮肌瘤7例、子宮內膜癌4例、其他2例,CRP、IgA、IgG、IgM水平分別為26.86±4.58、2.41±1.35、11.20±4.59、1.05±0.54。經比較,兩組患者的配對因素比較差異無統計學意義(P>0.05)。
1.2 方法
對對照組在治療基礎上予以常規護理措施,而觀察組則在對照組基礎上加以實施個性化飲食護理干預,具體方法如下:(1)在科室內成立營養支持小組,小組由醫師、護士和營養師組成;由營養支持小組的營養師對護士的關于營養補充的知識、勻漿膳的配制方法、主觀和客觀營養評估表的使用等相關知識進行詳細的培訓,并且對護理人員進行相關操作的示范。(2)營養支持小組成員中的護理人員在患者入院后即對每名患者進行主觀營養狀況和客觀營養狀況評估,并通過溝通交流了解患者的日常飲食習慣,并盡可能實施綜合和針對性飲食護理。(3)針對病情較為嚴重、無法進食或進食較少的患者,護理人員可以予以其全胃腸道營養或全靜脈營養補充;針對存在嚴重惡心和嘔吐者,可指導患者于化療前減少進食,并盡量少食多餐。另外,針對飲食依從性較差的患者,可以通過健康教育對患者進行指導,即通過制作飲食小卡片,精心選擇食譜,通過形象生動的卡片內容和講述,使理論和實際緊密結合,提高患者對飲食攝入的依從性。(4)優選科學飲食,即根據患者的營養狀況并結合患者日常的飲食喜好,合理控制飲食的總熱量,盡量做到膳食個性化,熱量供給按84~126 kJ/(kg·d)。食物的三大營養素每日供能比例為蛋白質約占60%、脂肪約占25%、碳水化合物約占50%、優質蛋白約占蛋白總量的50%。
1.3 觀察指標
分別對兩組患者的主觀營養狀況、客觀營養狀況、免疫功能以及生活質量進行比較。
1.4 統計學方法
2 結果與分析
2.1 兩組患者的主客觀營養狀況比較
入院時,兩組患者的SGA量表和客觀營養狀況指標比較無統計學差異(P>0.05),入院7d和14d時,兩組患者的營養正常、輕度營養不良、中度營養不良等SGA量表指標和客觀營養指標明顯優于入院時,其中以觀察組入院14d時的SGA量表和客觀營養狀況指標最優,差異顯著(P<0.05)(表1、表2)。
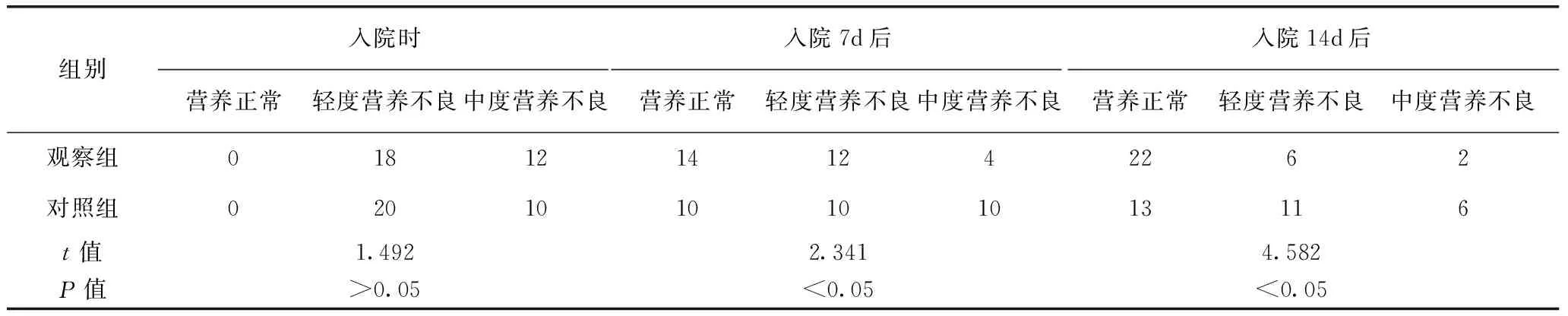
表1 兩組患者的主觀營養狀況比較
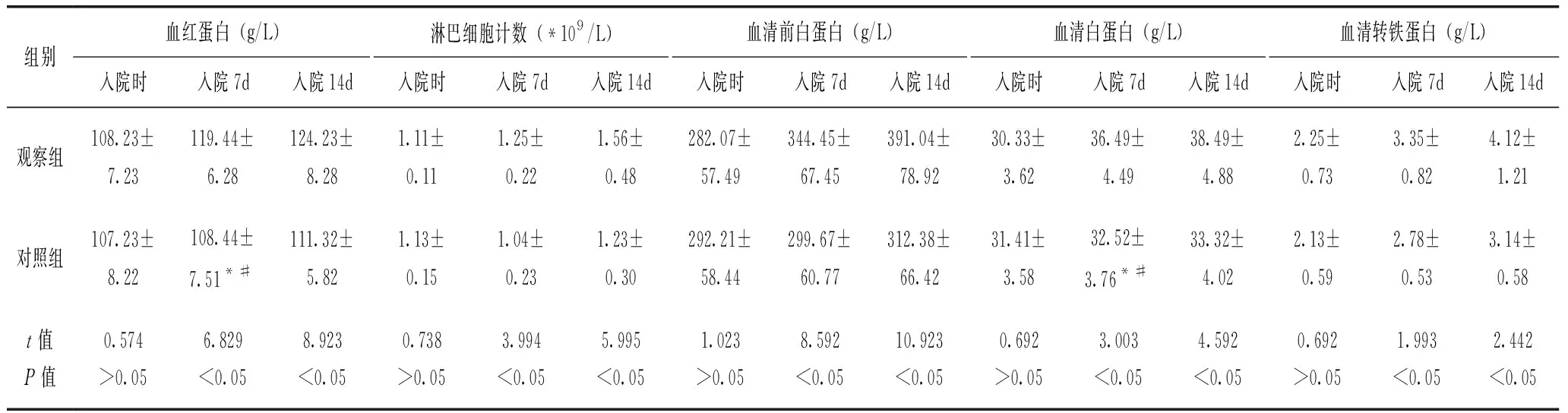
表2 兩組患者的客觀營養狀況比較
2.2 兩組患者的免疫功能比較
經不同方法干預后,觀察組患者入院7d和14d時的CRP、IgA、IgG、IgM呈下降趨勢,接近入院時的水平,而對照組的CRP上升水平和IgA、IgG、IgM下降趨勢明顯,與入院時比較差異顯著(P<0.05)(表3)。
2.3 兩組患者的生活質量比較
經隨訪1年發現,觀察組患者的預后生活質量明顯優于對照組(P<0.05)(表4)。
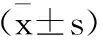
表3 3組患者免疫功能指標比較
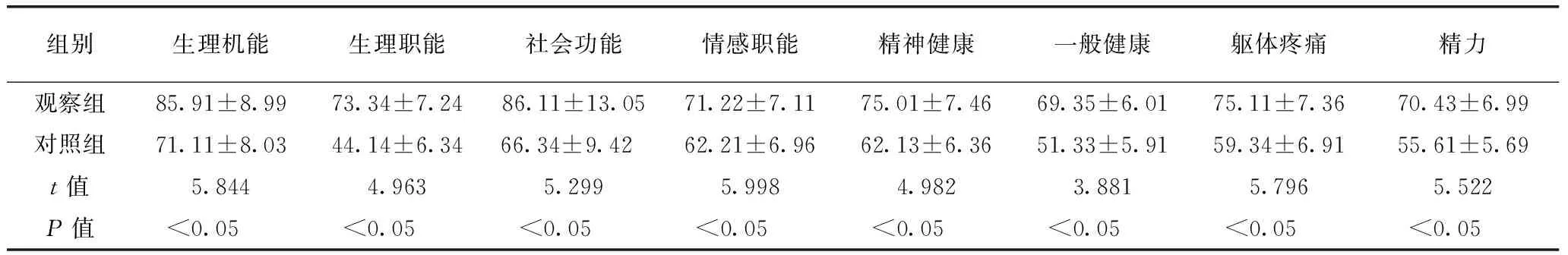
表4 兩組患者的生活質量比較
3 討論
目前,在臨床中,化療是婦科惡性腫瘤的主要治療方法之一,其可以輔助使患者復發危險降低40%~60%、死亡危險度降低30%~50%,亦提高了患者的生存期[5]。近年來,隨著新的化療藥物廣泛應用,多數患者的臨床癥狀已經得到了有效改善。但在進行化療期間,多數婦科惡性腫瘤患者的機體代謝發生一系列變化,常常出現消化系統、泌尿系統等毒副反應,發生惡心、嘔吐等不良反應。致使患者不能耐受治療而影響到治療進程和效果。加之患者伴隨的心理不良應激反應綜合致使患者圍化療期間蛋白質—熱卡營養消耗,另因腫瘤患者疾病本身的消耗,促使患者存在程度不一的營養缺乏[6-7]。
在多數研究中發現[8-9],營養不良可以作為腫瘤患者預后不良的獨立預后因子。營養不良一旦出現,即會降低患者細胞和組織的修復能力,患者的體質和行為能力發生改善,進而對治療的耐受性和依從性下降。隨著營養不良一起發生的血漿蛋白水平下降,其會導致化療藥物吸收代謝出現障礙,進而影響到化療的效果,增加化療藥物的毒副反應。另外,營養不良加上腫瘤本身產生釋放的抑制劑因子作用還會影響到患者免疫功能。在本研究中,筆者通過對收治的婦科惡性腫瘤進行了營養狀態發現,兩組均于入院時存在程度接近的營養不良的情況,因而,在對患者實施化療的過程中,應加強對患者營養狀態的評估和針對性飲食干預。血清蛋白水平等指標是臨床反映客觀營養狀況的重要指標,筆者發現,在分別實施不同護理措施后,觀察組的前白蛋白和總蛋白等客觀營養指標顯著于對照組。再分析患者的主觀營養指標發現,觀察組患者的營養正常患者亦明顯多于對照組,且觀察組患者的預后生活質量評分亦高于對照組,這在一定程度上說明了圍化療期間加強一定的飲食干預不僅不會加重患者的主觀和客觀營養狀態,且可以有效糾正患者營養不良的情況,迅速恢復患者的營養狀態,為后續綜合治療以及提高患者生活質量提供基礎,這與連萍紅等[10]的研究結果基本一致。
在營養學中,雖然血清總蛋白、血清白蛋白、前白蛋白等指標可以反映機體的營養狀態,但是因其水平受諸多因素影響,炎癥和輸液稀釋作用可引起上述指標重新分布,以及其受到肝功能等影響,且無法及時反映患者的實際營養狀況,因而不能成為營養支持效果監測的最敏感指標,需結合炎癥指標進行綜合評價[11]。在本研究中,與入院時的基線水平相比較,兩組患者入院后1d的血清CRP水平均呈上升的狀態,說明婦科惡性腫瘤患者存在不同程度的機體組織受損。而經不同護理方法干預7d和14d后,兩組患者的血清CRP水平出現變化,其中觀察組患者在治療7d后的水平明顯下降,而在治療14d后,患者的水平接近于入院時的正常值;對照組的CRP水平發現治療7d和14d后明顯上升,較入院時和觀察組均具有統計學差異。統計結果證明,個性化飲食護理支持利于促進細胞免疫功能的恢復,糾正紊亂的免疫反應,進而增強患者的抗感染能力。
個性化飲食護理有助于提高患者化療后的胃腸功能和免疫功能,且有效提高了預后生活質量,具有一定的臨床價值。◇

