關節鏡下同時保留股骨及脛骨殘端重建前交叉韌帶的臨床療效評估
王 瑞
作者單位: 230022 合肥 安徽醫科大學第一附屬醫院運動創傷與關節鏡外科
關節鏡下膝前交叉韌帶(anterior cruciate ligament, ACL)重建手術現已成為運動創傷與關節鏡外科的標志性手術之一,是膝前交叉韌斷裂的“標準化”手術[1]。關節鏡下ACL重建目的在于重建原始韌帶結構并維持其生物力學穩定性及平衡,這其中保留韌帶止點殘端的手術方式逐漸得到推廣應用[2-3]。在關節鏡下ACL重建手術的臨床操作過程中筆者發現有部分患者術中探查發現有較為完整的殘端纖維。結合相關文獻[4-5]報道認為,保殘重建可以減少關節液的滲漏,促進腱骨愈合,促進肌腱的再血管化和本體感覺的恢復。在此基礎之上筆者采取保留ACL脛骨或股骨部具有活力的殘端或部分連續的纖維束,使用自體腘繩肌肌腱單束重建前交叉韌帶,與傳統手術比較,探討其臨床療效,現報道如下。
1 資料與方法
1.1 一般資料 選擇2014年1月至2016年1月ACL損傷患者52例,按照隨機數字表法分為同時保留脛骨及股骨側殘端重建ACL組(保殘組)以及不保留殘端重建ACL組(對照組),每組26例。保殘組中男性15例,女性11例;年齡18~46歲,平均(32.25±1.26)歲;病程2.0~6.5個月,平均(4.51±2.31)月。對照組中男性16例,女性10例;年齡19~44歲,平均(31.38±2.01)歲;病程2.5~6.0個月,平均(4.32±2.44)月。術前評估并記錄保殘組及對照組Lysholm膝關節功能評分[6](由醫生客觀評估患者包括跛行、支撐、交鎖、不穩定、疼痛、腫脹、爬樓梯、下蹲等8種狀態綜合評估客觀運動行為能力,總分100分,低于70分為嚴重異常)及國際膝關節文獻委員會(international committee on knee joint literature,IKDC)主觀評分[7](由患者以調查問卷模式主觀描述膝關節疼痛、腫脹、僵硬,能完成最大限度活動與否、交鎖、上下樓梯及下跪下蹲、跑、跳及急停等功能,總分110分,高于85分為滿意),保殘組和對照組Lysholm評分為[(57.21±5.05)分vs(54.72±4.06) ],IKDC主觀評分為[(52.18±7.61)分vs(56.24±6.59)分]。納入標準:①為患側膝關節初次外傷,既往無患側膝關節手術史;②術前經MRI檢查及體格檢查(前抽屜試驗,Lachman試驗,軸移試驗)診斷為前交叉韌帶損傷;③無明顯全身韌帶松弛表現, Beighton評分(以全身主要關節松弛角度評估全身韌帶松弛癥嚴重,滿分9分,高于4分為異常)[8]<4分;④患者愿意選擇使用自體腘繩肌肌腱重建ACL;⑤術前常規檢查排除結締組織病,全身炎癥性疾病合并局部關節表現,代謝性疾病等。⑥告知并征求患者同意,簽署《手術知情同意書》。排除標準:①術中探查發現合并有嚴重關節軟骨損傷,后交叉韌帶或側副韌帶損傷并進行相關手術治療者;②術后不能堅持定期門診隨訪并按照醫囑合理安排功能康復鍛煉;③術后隨訪期間發生患側膝關節再次扭傷。兩組患者一般資料、Lysholm評分和IKDC主觀評分比較差異均無統計學意義(P>0.05)。具有可比性。
1.2 方法
1.2.1 膝關節探查及移植物的獲取 保殘組及對照組患者均在麻醉滿意、術區消毒鋪巾完成后行患膝關節鏡下探查并確認前交叉韌帶損傷。兩組患者均在探查完成后自同側脛骨結節下內側作一長約2 cm斜形切口暴露“鵝足”肌腱,顯露半腱肌和股薄肌在脛骨的附著點并用肌腱剝離器分別將其取出。用2號骨科編織線捆綁縫合,留尾端牽引線,折疊為4股直徑為8 mm,長度12 cm的移植物備用。以上所有肌腱操作過程所用器械及肌腱移植物均以萬古霉素生理鹽水藥液浸浴(濃度5 mg/mL)。
1.2.2 保殘組重建ACL手術方法 ①清理保留殘端:清理ACL實質部蒼白水腫失去活力并塌陷的纖維束,同時保留脛骨側和股骨側約3~5 mm殘端,并盡量保持ACL脛骨及股骨止點特殊的“三維扇形”結構及表面覆蓋之具有血供的滑膜不被破壞 (見圖1);②制備脛骨隧道:于屈膝90°位以改良脛骨隧道定位器(Arcufex 美國smith nephew 公司)自前內側低位入路置入膝關節ACL脛骨定位器并以所保留的完整脛骨側殘端纖維中央為脛骨隧道中心點,但注意控制脛骨隧道出口不超過外側半月板前腳后緣延長線。術中需注意使定位點盡量靠近殘端中心避免造成明顯偏離“足跡”的脛骨隧道,再以直徑8 mm脛骨鉆頭制備完成脛骨隧道;③制備股骨隧道:于屈膝120°,在ACL股骨殘端中心點依次打入導針,直徑4.5 mm導向鉆頭及直徑8 mm股骨鉆頭完成股骨隧道建立,并測得股骨隧道總長度以選擇匹配的紐扣鋼板及擠壓螺釘;④肌腱的安裝與固定:根據股骨道測量值選擇相應尺寸的紐扣鋼板(Endobutton 美國 Smith nephew公司),將移植物套入預制袢環,通過導線將移植物經脛骨隧道、關節腔引入股骨隧道,肌腱到位后于股骨側翻轉紐扣懸掛固定肌腱,移植物兩端充分填充至股骨及脛骨隧道(見圖2)。伸膝位拉緊移植物下端,0°~120°屈伸膝關節多次以預張并檢查有無明顯撞擊及移植物松動。再于屈膝30°位,后推脛骨近端維持后抽屜實驗并保持后交叉韌帶緊張狀態下,收緊脛骨隧道外側緣移植物尾端牽引線并保持一定張力,以直徑9 mm生物可吸收擠壓釘(interference screw 美國 Smith nephew 公司)固定移植物遠端于脛骨隧道;⑤封閉傷口:將移植物肌腱外露于脛骨骨皮質外緣的多余部分切除,并仔細去除尾端多余縫合肌腱編織線并將之前獲取移植肌腱過程中完整保留之縫匠肌筋膜完全覆蓋移植物尾端并重疊縫合,再反復沖洗切口并全層縫合,以無菌敷料包扎。卡盤式支具伸直0°位固定。
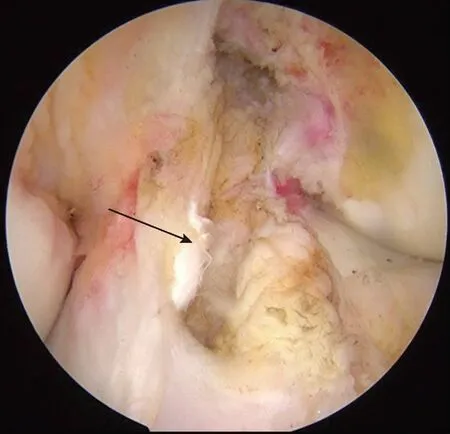
圖1 保留ACL脛骨側及股骨側殘端(左膝)

圖2 移植物引入骨隧道(左膝)
1.2.3 對照組重建ACL手術方法 按照傳統ACL重建方法清理脛骨及股骨側殘端韌帶纖維并暴露脛骨前髁間嵴前“斜坡”軟骨緣以及股骨“住院醫師嵴”與“分叉嵴”相交的骨性邊緣,并按保殘組同樣方法及順序依次建立脛骨骨隧道、股骨骨隧道并拉入移植肌腱固定及封閉傷口。
1.3 術后康復 術后患膝彈力繃帶加壓包扎,卡盤式支具伸直0°位固定。術后24 h開始進行股四頭肌等長收縮、直腿抬高及踝泵運動等功能鍛煉,并冰敷術區。術后3~5 d開始非負重下進行膝關節屈曲鍛煉,逐漸增加屈曲角度:術后3~5 d內為0~30°;術后1周為0~60°;術后2~3周為0~90°;術后4周為0~120°,如出現膝關節屈曲受限,可輔助關節持續被動活動鍛煉(chronic passive motion,CPM),視患者下肢肌力恢復情況逐步開始部分負重鍛煉。術后6周屈伸活動應接近或達到正常。術后8~12周依據患者下肢肌力恢復情況決定是否可去除支具正常行走,術后12周以上可適當慢跑,4~6個月后可以進行適當的體育活動,1年后可以參加競技體育活動。
1.4 觀察指標 所有患者術后隨訪18個月,術后1個月,3個月,6個月,18個月進行門診復查,門診體檢并詢問患者恢復過程中檢查患者有無切口感染、疼痛、發熱及關節僵硬等術后并發癥并指導患者進行相應階段的康復鍛煉,于術前及18個月最后一次門診就診復查時采用Lysholm膝關節功能評分[6]評估和IKDC主觀評分[7]評估患者客觀功能、行為能力和主觀運動能力、生活質量 。所有患者于術后6個月復查磁共振以觀察移植肌腱與骨隧道的愈合情況及明確有無提示不良預后的異常信號,包括移植物與骨隧道界面出現滲液,骨隧道入口骨質吸收,擠壓螺釘尾端出現滑囊炎等。
2 結果
2.1 兩組患者術后一般情況比較 保殘組與對照組患者切口均一期愈合,術后早期均無切口感染、血管神經損傷、疼痛、發熱、關節僵硬等嚴重并發癥。保殘組與對照組患者在最終隨訪時膝關節主動活動度均達到正常范圍(伸-5~0°,屈曲0~120°),均未出現創傷性關節炎臨床表現。
2.2 兩組患者膝關節評分比較 保殘組與對照組患者術后膝關節Lysholm評分及IKDC主觀評分均優于術前,差異有統計學意義(P<0.05)。術后第18個月,保殘組IKDC主觀評分優于對照組且差異有統計學意義(P<0.05),詳見表1。
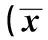
表1 兩組患者術前及術后膝關節功能評分比較s)
2.3 兩組患者術后磁共振檢查情況 所有患者在術后6個月復查膝關節磁共振均顯示較為滿意的移植肌腱與骨隧道的愈合狀態,未見明顯骨隧道水腫及關節腔積液信號。
3 討論
ACL重建的目的是盡可能恢復其解剖結構完整性以期重塑生物力學強度和生理功能。重建后,ACL移植物均要經歷一個特殊的“爬行替代”過程并最終完成成纖維細胞的再塑形[2],這其中骨隧道內的腱骨愈合顯得極為重要。曾有學者[9-10]提出,通過擴大移植物直徑或采取前內束、后外束雙束重建,制備不同的骨隧道入口以期達到這一目的,但在移植物長入過程中仍然存在著爭議。
由于ACL重建術后移植肌腱與骨隧道的愈合過程是患者術后膝關節功能恢復的基礎,且傳統手術方式缺乏對早期肌腱愈合過程的保護,而現有ACL斷裂模式中實質部斷裂較為常見,具有保留殘端的解剖基礎,故本次研究選取同時留脛骨及股骨側ACL殘端的保殘組與傳統去除殘端的對照組進行對比研究。在現有其他類似研究中,術者僅保留部分殘端連續纖維,并無對纖維束具體質量的描述[9-10,12]。 本研究中,筆者保留的是具有優良血供的、有活力的殘端韌帶纖維,要求未出現明顯的退變和炎性細胞浸潤、更不能有脂肪浸潤,其原因在于只有具有優良血供及活力的殘端纖維才能減少關節腔內骨隧道口刮擦擴大效應 ,避免移植物與殘端的摩擦及撞擊,為移植肌腱的早期愈合提供幫助。
本次研究中,保殘組與對照組患者術后Lysholm膝關節功能評分與IKDC主觀評分均較術前有顯著提升,這說明兩種重建術均可以提高膝關節穩定性并增強運動能力并滿足日常生活工作行為需求,這是因為符合操作規范的骨隧道設計及移植肌腱處理保證了移植肌腱于骨隧道的愈合及最終手術效果。術后保殘組IKDC主觀功能評分優于對照組(P<0.05),分析其可能原因為:①保殘組術中充分保留骨隧道入口處殘端纖維及其覆蓋的滑膜并使得術后本體感受器的恢復及移植物的再血管化加速有關;②殘端纖維阻隔了移植物與骨隧道入口的直接摩擦避免了骨隧道擴大。
目前其他類似研究[13-14]缺乏術后評估ACL移植肌腱術后愈合的客觀參考指標。考慮到術后二次關節鏡探查實施難度較大且存在倫理爭議,而各類膝關節功能評分均無法充分客觀描述移植物與骨隧道的愈合過程。故本研究采用膝關節磁共振檢查判斷患者植入物和骨隧道的愈合情況。兩組患者術后磁共振檢查中均可見到較為完整的移植物塑形,纖維略增粗,但走行方向一致且腱-骨愈合界面未見異常信號,關節腔內骨隧道入口處無增粗紊亂的信號或液體積聚。與相關研究結果一致[11],這說明前交叉韌帶重建術后移植肌腱與骨隧道的生長愈合是良好的,與兩組患者術后Lysholm評分及IKDC主觀評分均顯著提升相符合。保殘重建可能是促進本體感受器爬行及主觀功能感受提升的積極因素。
綜上所述,同時保留脛骨及股骨側殘端重建ACL可以保留本體感受器,有利于移植物的再血管化,可以避免關節液向骨道內滲漏,有利于腱骨愈合。由于本研究樣本量較小,保留殘端的手術方式其臨床效果是否優于不保留殘端的傳統術式還有待于大樣本長期的臨床對照研究來驗證。

