兩種手術方案治療腰椎間盤突出癥臨床對比研究
王輝 張延松
腰椎間盤突出癥是骨科常見疾病之一,目前臨床治療手段眾多;以往傳統手術采用后路開放性手術,治療局限性較大;而近年來隨著技術操作熟練度提高和手術器械更新,微創脊柱外科方案越來越得到醫學界的認可,而作為其中經典術式,經皮椎間孔鏡術式亦在我國開始得到普及,并取得令人滿意效果。本文選取我院2015年10月—2017年4月收治的腰椎間盤突出癥患者共100例,分組后分別采用開放術式與經皮椎間孔鏡術式治療,比較兩組患者術中術后臨床指標,手術前后VAS評分和ODI評分,探討開放術式與經皮椎間孔鏡術式治療腰椎間盤突出癥臨床療效差異,現報道如下。
1 資料與方法
1.1 臨床資料
研究對象選取我院2015年10月—2017年4月收治的腰椎間盤突出癥患者共100例,根據癥狀及影像學檢查確診,經保守治療3個月以上無效,同時排除其他骨性病變、合并嚴重鈣化、其他原因導致腰腿疼痛及既往腰椎手術史者。入選患者隨機分為對照組和觀察組,每組各50例。兩組患者性別、年齡、病程及病變節段比較差異無統計學意義(P>0.05)。
1.2 治療方法
對照組患者采用開放術式治療,操作參考相關文獻[1];觀察組患者則采用經皮椎間孔鏡術式治療,即局麻下采用Joimax椎間孔鏡完成操作;首先X線輔助下確認病變椎間盤及間隙,在椎間盤水平線上2~3 cm及脊柱后正中線旁10~12 cm進針,穿刺針與軀干矢狀面間呈10°~20°角并繼續刺入病變間隙纖維環處;向椎間盤中心注射碘海醇+亞甲藍混合液(9∶1),確認病變椎間盤位置后置入導絲及套管,達纖維環2~3 mm;再插入椎間孔鏡以生理鹽水持續沖洗,切除退變髓核組織及神經根周圍藍染組織,最后止血并行切口無菌包扎[2]。
1.3 觀察指標
(1)術中術后臨床指標包括手術時間、術中出血量及術后臥床時間;(2)術后疼痛程度評價采用VAS法[3];(3)術后肢體功能恢復效果評價采用Oswestry功能障礙指數(ODI)評分[4]。
1.4 統計學方法
數據分析選擇SPSS 22.0;其中計量資料采用t檢驗,計數資料采用χ2檢驗;檢驗水準為α=0.05。
2 結果
2.1 兩組患者術中術后臨床指標水平比較
觀察組患者手術時間多于對照組(P<0.05);觀察組術中出血量和術后臥床時間均少于對照組(P<0.05);見表1。
2.2 兩組患者手術前后VAS評分和ODI評分比較
觀察組患者術后3個月VAS評分顯著低于對照組(P<0.05);兩組患者術后12個月VAS比較差異無統計學意義(P>0.05);兩組患者術后ODI評分組間比較差異無統計學意義(P>0.05);見表2。

表1 兩組患者術中術后臨床指標水平比較
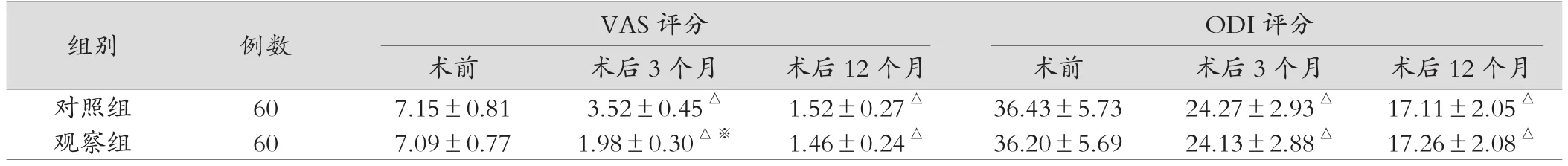
表2 兩組患者手術前后VAS評分和ODI評分比較(分)
3 討論
經皮椎間孔鏡術式是脊柱外科常用微創手術方案之一,其用于腰椎間盤退出癥治療通過建立微創工作通道直達病變椎間盤位置,在摘除髓核同時可對退變椎管內突出組織進行徹底切除,神經根減壓效果令人滿意[5-6];同時其術中僅需少量或無需咬除脊柱骨質,對于周圍組織損傷較小,更有助于維持脊柱完整性,避免椎體穩定性破壞導致多種并發癥出現[7]。而傳統開放手術因需對部分椎板及韌帶進行切除,術后脊柱穩定性明顯降低,且極易因手術創傷導致長期腰痛形成[8-9]。
本次研究結果中,觀察組患者手術時間多于對照組(P<0.05);觀察組術中出血量和術后臥床時間均少于對照組(P<0.05),證實經皮椎間孔鏡術式用于腰椎間盤突出癥治療有助于減少手術出血、加快術后康復進程,但可能增加操作難度;而觀察組患者術后3個月VAS評分低于對照組(P<0.05);兩組患者術后12個月VAS比較差異無統計學意義(P>0.05);兩組患者術后ODI評分組間比較差異無統計學意義(P>0.05),則表明兩種手術方案治療腰椎間盤突出癥具有相近臨床療效。
綜上所述,相較于開放術式,經皮椎間孔鏡術式治療腰椎間盤突出癥能夠明顯降低醫源性創傷,縮短術后臥床時間,減輕疼痛水平,但可能增加操作用時;而兩種術式在改善肢體活動功能方面效果接近。

