磁共振擴散加權成像在兒童髓母細胞瘤診斷中的價值
顧衛彬, 侯欣怡, 馬丁, 高培毅
髓母細胞瘤是小兒后顱窩常見腫瘤之一[1],影像診斷中與后顱窩室管膜瘤的鑒別診斷存在一定困難[2]。本文回顧性分析66例髓母細胞瘤的MRI資料,以病理結果為標準,重點對擴散加權成像(diffusion weighted imaging,DWI)中腫瘤實質的表觀擴散系數(apparent diffusion coefficient,ADC)值進行測量,并選取兒童后顱窩室管膜瘤組作為對照進行比較分析,旨在探討DWI特別是腫瘤實質ADC值對兒童髓母細胞瘤的診斷價值,提高兒童髓母細胞瘤影像診斷的準確性。
材料與方法
1.病例資料
回顧性分析2015年7月-2016年6月我院經病理證實的66例兒童髓母細胞瘤患者的MR影像資料,重點分析其中腫瘤實質的ADC值。病例納入標準:經病理證實為兒童髓母細胞瘤,術前在我院成功進行MRI檢查(必須包含常規平掃及增強MRI、DWI及ADC圖像信息),檢查時患者配合良好且圖像質量合格。根據此標準從同時期經病理證實的81例患者中選取符合納入標準的66例作為研究對象。
在分析腫瘤實質的ADC值時,從同期經病理證實、術前在我院成功進行MRI檢查的兒童后顱窩室管膜瘤病例中采用隨機數法抽取20例,測定腫瘤實質的ADC值作為對照組。
66例兒童髓母細胞瘤患者中男42例,女24例,發病年齡為1~17歲,平均(7.5±4.0)歲。20例兒童室管膜瘤患者中男15例,女5例,發病年齡為2~17歲,平均(7.0±5.4)歲。
2.檢查方法
所有入組患者均采用3.0T超導型MRI掃描儀行MRI檢查,使用專用頭部線圈,必要時使用藥物輔助睡眠。常規選擇快速自旋回波T1-FLAIR (TR 2000~2030 ms,TE 9~19 ms)和T2(TR 4500~4900 ms,TE 84~117 ms)脈沖序列行矢狀面、橫軸面和冠狀面掃描,層厚5.0 mm,層間距1.0 mm。DWI采用單次平面回波采集,掃描參數:TR 6700 ms,TE 86 ms,層厚5.0 mm,層間距1.0 mm,視野22 cm×22 cm,激勵次數1,矩陣156×156,成像時間48 s,b值為0和1000 s/mm2。所有病例MRI平掃后再行增強掃描,增強掃描靜脈團注Gd-DTPA(劑量0.1 mmol/kg)后行橫軸面、矢狀面和冠狀面掃描,檢查序列及參數同平掃MRI。
3.圖像分析
腫瘤實質的ADC值由一位高年資技師(從事MR工作10年以上)和一位高年資神經放射專業診斷醫師(工作年限5年以上)在不知病理結果的情況下共同完成測量。具體測量方法如下:結合MRI其他序列,必要時結合CT,從腫瘤實質(排除鈣化及出血部分)ADC圖中信號相對均勻的部分,勾畫3個面積約30 mm2互不重疊的感興趣區(ROI),三次測量數值的中位數記錄為該腫瘤實質的ADC值。
4.統計學分析
采用SPSS 17.0軟件進行統計學分析,組間差異比較采用t檢驗,使用受試者工作特征(receiver operating characteristic,ROC)曲線分析ADC值的診斷效能。以P<0.05為差異有統計學意義。
結 果
1.腫瘤一般情況
所有髓母細胞瘤均位于后顱窩,其中50例位于后顱窩中線部(四腦室及小腦蚓部),7例位于后顱窩非中線部(主要位于小腦半球),9例同時累及后顱窩中線部及非中線部,病變邊界較清,周圍均可見不同程度水腫,59例累及后顱窩中線部的病例均出現不同程度梗阻性腦積水。
2.MRI表現
MRI平掃髓母細胞瘤實質呈T1WI等或稍低、T2WI稍高信號,其囊變出血部位呈混雜信號,增強掃描可見不同程度不均勻強化。DWI序列(b=1000 s/mm2)圖像上腫瘤實性部分60例呈高信號,6例呈等信號,其囊性部分均呈低信號(圖1、2)。
3.MRI診斷情況
66例髓母細胞瘤患者均經手術病理證實(圖3)。MRI影像報告均經過高年資(工作年限5年以上)神經放射專業醫師審核。66例患者中影像報告第一診斷正確的45例,診斷準確率約為68%。另外21例患者中,影像報告第一診斷為室管膜瘤者11例(16.6%),星形細胞瘤5例,腦膜瘤1例,神經鞘瘤1例,小腦發育不良性神經上皮腫瘤1例,未給出確切診斷者2例。
4.腫瘤實質部分的ADC值
兒童髓母細胞瘤與后顱窩室管膜瘤的平均ADC值分別為(0.6815±0.1613)×10-3mm2/s、(1.0068±0.1736)×10-3mm2/s,兩組腫瘤的ADC值差異有統計學意義(t=7.761,P=0.000)。

圖1 髓母細胞瘤患者,男9歲,病灶(箭)位于小腦蚓部。a) 軸面T2圖像示病變呈稍高或高信號,邊界清楚,周圍可見水腫信號; b) 軸面T1-FLAIR圖像示病變呈等或低信號,邊界清楚,周圍可見水腫信號; c) 矢狀面T1-FLAIR圖像示病變呈等或低信號,邊界清楚,周圍可見水腫信號; d) DWI圖像(b=1000s/mm2)示病灶實質部分呈高信號,擴散受限; e) ADC圖像示病灶呈低信號; f) 軸面T1-FLAIR增強圖像示病灶呈明顯不均勻強化; g) 矢狀面T1-FLAIR增強圖像示病灶呈明顯不均勻強化。
腫瘤實質ADC值診斷髓母細胞瘤的ROC曲線下面積為0.942(圖4),曲線下面積>0.9具有較高的準確性。ADC值診斷髓母細胞瘤的最佳分界點是0.7817×10-3mm2/s,此時診斷敏感度為84.8%,特異度為100%。
討 論
髓母細胞瘤是小兒后顱窩常見腫瘤之一,多發生于小腦蚓部(四腦室頂),多見于15歲以下兒童,男性明顯多于女性[1],本組患者平均年齡為7.5歲,男女比例約為1.75:1,與文獻報道基本相符。
髓母細胞瘤多為實性,其內囊變、出血較常見,增強掃描后腫瘤可見不同程度強化,強化方式不一[3,4],給影像診斷帶來一定難度。近年來DWI作為診斷腦腫瘤的一種重要的影像學檢查方法[5],對髓母細胞瘤與室管膜瘤的鑒別診斷有很大幫助[2],有助于提高兒童髓母細胞瘤影像診斷的準確率,降低誤診率[6,7]。髓母細胞瘤腫瘤細胞排列緊密,細胞間隙小,水分子擴散受限,腫瘤實質部分在DWI圖像(b=1000 s/mm2)上大多呈高信號,ADC圖像上呈低信號。而后顱窩室管膜瘤腫瘤實質部分在DWI圖像上多呈等或低信號。在髓母細胞瘤與室管膜瘤的常規MRI表現近似的情況下,DWI掃描有助于兩者的鑒別診斷[7]。本研究66例髓母細胞瘤患者中,影像報告第一診斷準確率為68%,較應用DWI技術前有所提高,但仍然存在部分誤診病例,分析原因如下:①部分髓母細胞瘤腫瘤實質在DWI上呈等信號;②通過肉眼觀察DWI及ADC圖像判斷腫瘤實質水分子的擴散情況有一定誤差;③部分影像診斷醫師對DWI在兒童髓母細胞瘤中的診斷價值認識不充分。
DWI圖像中同時包含有T2信號強度,所以去除T2效應的ADC圖更能反映組織內水分子的擴散特征,且可以通過測量ADC值對水分子擴散特征進行定量分析[8],故而很多研究對于ADC值在兒童髓母細胞瘤診斷及鑒別診斷中的價值進行了定量研究,所選用的指標主要包括腫瘤實質的最小ADC值、標準化ADC值、腫瘤實質的平均ADC值,研究結果顯示ADC值對于后顱窩腫瘤(尤其是兒童髓母細胞瘤)的診斷有價值,并有助于計算機輔助診斷[2,9-11]。然而雖然兒童髓母細胞瘤相對常見,大部分研究的樣本量未超過50例,部分研究甚至不到10例。
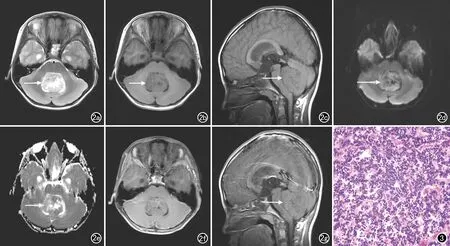
圖2 髓母細胞瘤患者,女,7歲,病變(箭)位于四腦室區。a) 軸面T2圖像示病變呈稍高或高信號,邊界清楚,病變周圍可見輕度水腫; b) 軸面T1-FLAIR圖像示病變呈等或低信號,邊界清楚; c) 矢狀面T1-FLAIR圖像示病變呈等或低信號,邊界清楚; d) DWI圖像(b=1000s/mm2)示病灶實質部分呈等信號; e) ADC圖像示病灶實質部分呈等或稍高信號; f) 軸面T1-FLAIR增強圖像示病灶呈輕度不均勻強化; g) 矢狀面T1-FLAIR增強圖像示病灶呈輕度不均勻強化。 圖3 髓母細胞瘤患者病理圖。鏡下示腫瘤細胞排列密集,細胞核呈圓形或橢圓形,核漿比較高(×200,HE)。
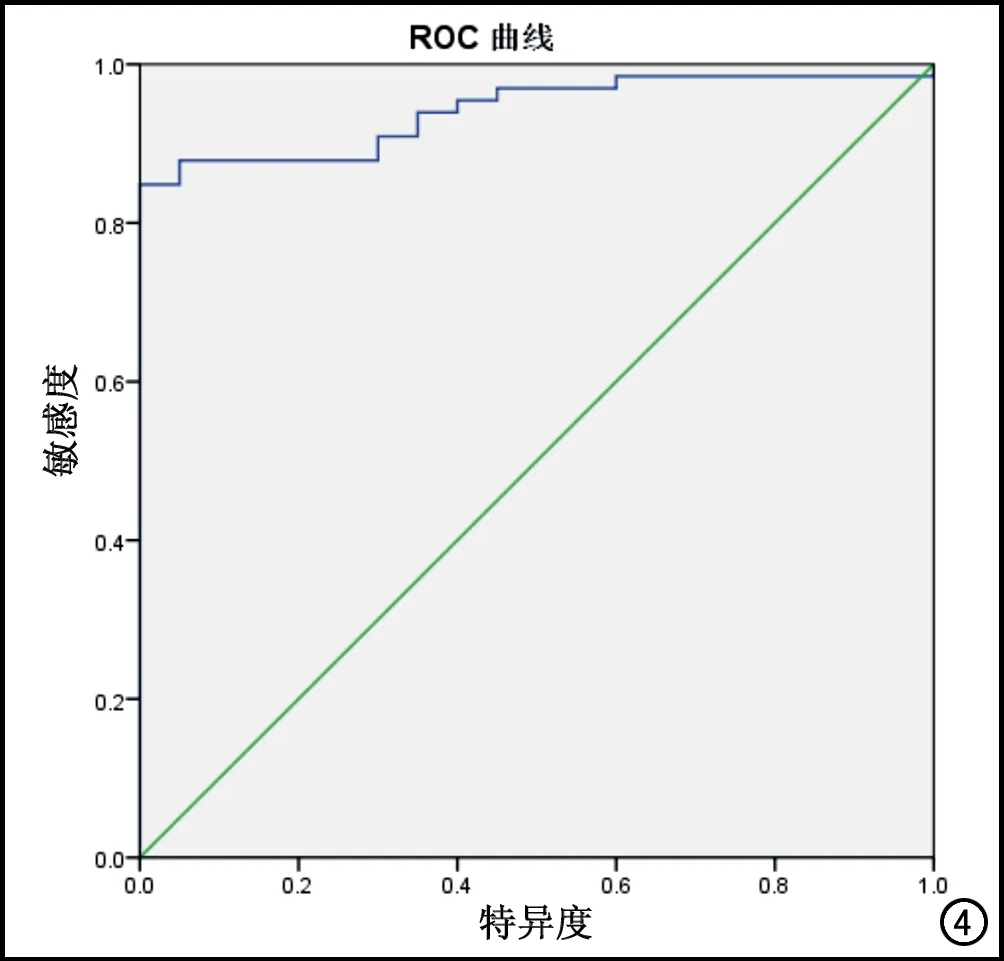
圖4 腫瘤實質ADC值診斷髓母細胞瘤的ROC曲線
本研究從同時期經病理證實的81例兒童后顱窩髓母細胞瘤中選取了其中66例作為研究對象,并在同期的后顱窩室管膜瘤病例中選取20例作為對照,研究結果更具代表性和普遍性。本研究選取了更具代表性的腫瘤實質ADC值進行分析,并由高年資MR技師及神經放射專業醫師從去除了鈣化及出血的腫瘤實質中選取信號相對均勻的部分,測量3個不重疊區域,取中間值作為測量結果,一定程度上兼顧了髓母細胞瘤腫瘤實質信號的不均勻性,保證了結果的準確性及普適性。本研究結果顯示在鑒別兒童髓母細胞瘤與后顱窩室管膜瘤時,腫瘤實質ADC值診斷髓母細胞瘤的準確性較高,并且根據此組數據得出的最佳診斷分界點是0.7817×10-3mm2/s。故而在臨床實踐中不僅可以根據DWI及ADC圖進行定性診斷,還可以進一步通過測量腫瘤實質ADC值、與診斷分界點對比進行診斷,在進一步提高診斷準確性的同時,也為計算機輔助診斷的開展提供了依據。
本研究存在腫瘤種類及樣本量有限等不足,在后期的研究中還需進一步增加腫瘤的種類及樣本量,并且在實踐中對本研究結論進行進一步檢驗。
綜上所述,DWI圖像及腫瘤實質ADC值可以提高兒童髓母細胞瘤的影像診斷準確率,降低誤診率,同時腫瘤實質ADC值也可為計算機輔助診斷的開展提供依據。

