盆底肌功能鍛煉與電刺激聯合生物反饋治療產后盆底功能障礙的臨床研究
余 湉
(蘇州大學附屬第一人民醫院,江蘇 蘇州 215000)
盆底功能障礙又稱為盆底支持組織松弛現象,主要是由于正常分娩后產婦陰道壁松弛,盆底肌肉及筋膜由于分娩過程中的擴張過度削弱了彈性[1],伴有肌纖維部分斷裂現象,嚴重影響患者的生活質量及產后性生活質量、家庭和諧。因此有效的治療顯得尤為重要,為了分析盆底肌功能鍛煉與電刺激聯合生物反饋治療產后盆底功能障礙的療效,我院針對收治的產后盆底功能障礙患者進行了治療及對比分析。
1 資料和方法
1.1 一般資料
選擇我院收治的產后盆底功能障礙患者67 例進行觀察(2017年1月2018年2月),隨機分成兩組后,常規組33例產后盆底功能障礙患者的年齡分布在24至39歲之間,均值為(30.10±3.45)歲,孕周為38至42周,平均孕周為(39.70±0.36)周,新生兒體重2.4-4.5kg,平均體重為(3.36±0.55)kg;治療組34例產后盆底功能障礙患者的年齡分布在23至40歲之間,均值為(30.12±3.47)歲,孕周為37至41周,平均孕周為(39.55±0.39)周,新生兒體重2.5-4.6kg,平均體重為(3.37±0.59)kg。
兩組產后盆底功能障礙患者之間對比的臨床資料不存在顯著差異(P>0.05),統計學無意義,可對比。本次觀察均在所有患者及患者家屬知情同意的基礎上實施,本次觀察均已通過我院倫理委員會審批。
1.2 方法
針對常規組33 例產后盆底功能障礙患者實施盆底肌功能鍛煉,治療過程中首先為患者實施盆底肌鍛煉的健康教育及指導,指導患者重復進行縮緊肛門的鍛煉,每次縮緊肛門時間應在3秒以上,一次半小時,一天兩次,連續治療兩個月;
針對治療組34 例產后盆底功能障礙患者在常規組基礎上加用電刺激聯合生物反饋治療,治療組產后盆底功能障礙患者盆底肌功能鍛煉的方式與常規組一致,在此基礎上給予電刺激:針對患者的實際情況實施針對性電刺激方案,針對盆底肌收縮能力較差的患者給予功能性電刺激治療,喚醒患者機體感覺;電刺激的強度應控制在患者耐受范圍內,針對對電刺激不敏感的患者增強脈沖指數,禁止隨意調節電刺激的強度;電刺激實施后還應針對患者實施生物反饋治療,通過壓力曲線及肌電圖的形式將患者治療后肌肉強度及收縮能力等轉化為聽覺信號或視覺信號,指導產婦采用正確的功能鍛煉,及時糾正不正確鍛煉姿勢,在正確的收縮姿勢指導下加大自主收縮強度,使得收縮強度達到更高水平。
1.3 觀察指標
對比兩組產后盆底功能障礙患者治療后的盆底肌收縮力評分、尿失禁程度評分、生活質量評分、盆底功能不良發生率及顯效率等指標的差異。(1)盆底肌收縮力評分[2]:總分5 分,分數越高收縮力越強;(2)尿失禁評分[3]:總分5分,分數越高患者尿失禁程度越高;(3)盆底功能不良:主要包括腰骶疼痛、子宮縮復不良、子宮后傾后屈、子宮脫垂、痔瘡及陰道壁膨出等;(4)顯效標準:患者盆底收縮能力恢復正常,不存在尿失禁現象及盆底功能恢復不良現象,患者滿意度較高。
1.4 統計學處理
采用SPSS20.0軟件對兩組產后盆底功能障礙患者的各項觀察指標情況進行統計學處理P<0.05代表兩組產后盆底功能障礙患者之間對比的存在差異,統計學具有意義。
2 結 果
2.1 盆底肌收縮力評分、尿失禁程度評分、生活質量評分
兩組產后盆底功能障礙患者治療后的盆底肌收縮力評分、尿失禁程度評分、生活質量評分的具體結果如表1 所示:
2.2 盆底功能不良發生率及顯效率
兩組產后盆底功能障礙患者治療后的盆底功能不良發生率及顯效率的具體結果如表2 所示:
3 討 論
患者在妊娠期由于胎兒的生長子宮越來越大。子宮對于盆底肌肉的長時間壓迫現象加上分娩過程中盆底肌肉過度的拉伸等因素的發生均導致患者產后盆底肌肉損傷的現象出現,癥狀輕微的患者表現為陰道松弛、會陰處疼痛、腰骶疼痛及性生活不和諧等[4],嚴重者出現生殖道感染、泌尿感染、子宮脫垂及尿失禁現象。針對患者實施盆底肌功能鍛煉、電刺激及生物反饋聯合治療能幫助患者有效收縮陰道、尿道口及肛門周圍的肌肉,對尿道括約肌產生刺激作用,抑制膀胱的收縮,增加膀胱容量[5],減少尿失禁現象的出現及不亮盆底功能,還能改善患者盆底肌的血液循環,增加盆底肌的收縮力,減少會陰傷口的疼痛程度,恢復盆地肌張力,減少腰骶痛現象的出現[6]。本次觀察的結果顯示,實施聯合治療的治療組盆底功能障礙患者治療后的盆底肌收縮力評分、尿失禁程度評分、生活質量評分、盆底功能不良發生率及顯效率等指標明顯優于實施單純盆底肌功能鍛煉的常規組盆底功能障礙患者,說明聯合治療的效果顯著。

表1 對比兩組產后盆底功能障礙患者治療后的盆底肌收縮力評分、尿失禁程度評分、生活質量評分
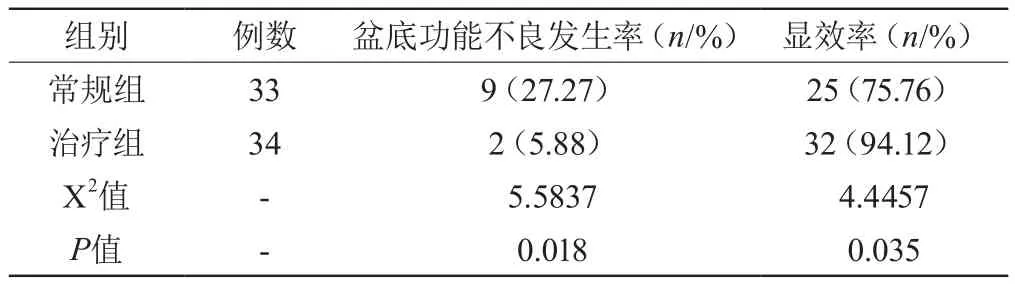
表2 對比兩組產后盆底功能障礙患者治療后的盆底功能不良發生率及顯效率
綜上所述,針對盆底功能障礙患者實施盆底肌功能鍛煉與電刺激聯合生物反饋治療的療效顯著,值得推廣。

